Фосаванс: лекарство от старости
- Аннотация
- Статья
- Ссылки



На протяжении всего XX века нарастала глобальная тенденция старения населения Земли. Ожидается, что этот процесс будет только набирать обороты. Если в 1950 г. доля пожилых людей составляла 8%, то в 2000 г. она равнялась 10%. А к 2050 г., по прогнозам ЮНФПА (Фонд ООН в области народонаселения), тех, кому за 60, станет почти 2 млрд, или 21% от общей численности населения. Таким образом, к середине XXI века число пожилых людей впервые за всю историю человечества превысит количество детей. Быстрее всех «стареет» Азия – сегодня здесь проживает более половины (54%) всех пожилых людей мира, на втором месте с 24% идет Европа [1].
Темпы прироста пожилого населения
В этом столетии ежегодные темпы прироста пожилого населения мира (2%) превышают аналогичный показатель по популяции в целом. В течение следующих 25 лет, как полагают эксперты, доля этой возрастной группы будет увеличиваться. И к 2025–2030 гг. темпы прироста возрастной группы старше 60 лет достигнут 2,8% в год. От большинства стран эта проблема потребует перспективного экономического и социального регулирования, включая разработку методов профилактики и лечения многих хронических заболеваний, которые и раньше ассоциировались со старением, но их доля в общем бремени заболеваемости и смертности человечества не была столь велика.
Продолжительность жизни в возрасте после 60 лет
Переход от высоких к низким уровням рождаемости и смертности увеличил среднюю продолжительность жизни. По сравнению с 1950 г. этот показатель возрос на 20 лет – сегодня средняя продолжительность жизни составляет 66 лет против 46 лет в середине XX века. Мужчины, дожившие до 60 лет, могут рассчитывать прожить еще 17 лет, а женщины – 20. Однако между странами по-прежнему сохраняются большие различия в уровнях смертности. В наименее развитых странах мужчины старше 60 живут еще 15 лет, а женщины – 16. В более развитых регионах этот показатель составляет 18 лет и 23 года соответственно.
Однако, что представляет особый интерес, самая быстро растущая возрастная группа в мире является и самой старой – это те, кому за 80. Сегодня ежегодный прирост численности старых людей равняется 3,8% (доля людей в возрасте старше 80 лет составляет 12% от общего количества пожилых людей в мире). Аналитики полагают, что к середине нынешнего столетия уже каждый пятый пожилой человек на планете будет в возрасте старше 80 лет. Безусловно, свою лепту в увеличение средней продолжительности жизни внесут и те лечебные и профилактические программы, которые уже внедрены и проводятся во многих странах в течение последних десятилетий.
Соотношение между полами
Как отмечалось выше, в группе лиц пожилого возраста преобладают женщины. В настоящее время среди населения в возрасте старше 60 лет женщин примерно на 70 млн человек больше, чем мужчин; в возрастной группе старше 80 лет – уже почти в 2 раза, а среди лиц старше 100 лет – в 4–5 раз. Соотношение между мужчинами и женщинами в преклонном возрасте меньше в более развитых регионах (71 мужчина на 100 женщин), нежели в менее развитых регионах (88 мужчин на 100 женщин). Это обусловлено региональными различиями в продолжительности жизни между полами [1].
Здоровье и социальная нагрузка
С возрастом здоровье пожилых людей, как правило, ухудшается. А по мере увеличения численности этой группы растут и потребности в услугах по долгосрочному уходу за престарелыми. Так называемый коэффициент поддержки родителей, то есть соотношение количества лиц в возрасте 85 лет и старше к числу лиц в возрасте от 50 до 64 лет, позволяет оценить масштабы помощи, которую могут оказывать родственники пожилым членам своей семьи. В 1950 г. в мире на каждые 100 человек в возрасте 50–64 года приходилось менее 2 человек в возрасте старше 85 лет. Сейчас это соотношение составляет 4:100, а к 2050 г., по прогнозам, будет уже 12:100. Это значит: вероятность того, что нагрузка на людей, которые сами уже перешагнули рубеж среднего возраста, по уходу за своими престарелыми родственниками увеличится ровно в три раза. Итак, в результате снижения показателей рождаемости и в связи с сохраняющейся тенденцией к сокращению смертности среди взрослого населения в большинстве стран мира наблюдается процесс демографического старения.
Старение населения – глобальное явление, которое затронуло или затронет каждого мужчину, женщину и ребенка в любой точке мира. Устойчивый рост доли пожилых людей в структуре населения разных стран уже сейчас существенно влияет на все области повседневной человеческой жизни. В дальнейшем старение населения будет определять развитие экономики в целом и таких ее сфер, как инвестиции, сбережения населения, потребительский рынок, рынок труда, пенсионное обеспечение, налогообложение, переход богатства, собственности и опеки от одного поколения к другому. На политической арене развитых стран эта демографическая тенденция уже сформировала мощную силу, оказывающую влияние на голоса избирателей и их представителей. Пожилые избиратели обычно читают периодическую прессу, слушают новости, изучают интересующие их проблемы и голосуют активнее (в процентном отношении), нежели любая другая возрастная группа.
В России доля людей пожилого (60–75 лет) и старческого (75–85 лет) возраста близка к показателям, фиксируемым в Западной Европе и США, и суммарно составляет около 30 млн, что превышает 20% всего населения страны (рис. 1). Таким образом, мы входим в эпоху долгожителей, когда любая активность (от интеллектуальной и социальной до политической) будет осуществляться в основном лицами, перешагнувшими порог «среднего возраста». Готовы ли мы к этому? Безусловно, хочется ответить, да. Однако необходимо понимать, что потребуются дополнительные вложения в развитие здравоохранения для создания программ сохранения здоровья населения среднего возраста и молодежи, а также серьезный пересмотр отношения к здоровью нынешнего поколения пожилых людей и всех приближающихся к этому возрастному рубежу.
Что мы знаем о здоровье пожилых людей
С увеличением возраста человека структура заболеваемости значительно меняется: уменьшается число острых заболеваний и возрастает распространенность хронических патологий. Состояние здоровья лиц пожилого и старческого возраста определяется высоким уровнем накопления патологии на фоне выраженных возрастных изменений в различных органах и системах (прежде всего почек, сердца, ЖКТ, желез внутренней секреции и др.). В целом для пожилой популяции характерна высокая заболеваемость. Самые частые патологии – сердечно-сосудистые и онкологические, а также болезни опорно-двигательного аппарата, среди которых остеопороз (ОП) занимает одну из лидирующих позиций (рис. 2). Долгое время ОП считался проявлением неумолимого старения. Сегодня это заболевание всесторонне изучается, разрабатываются новые научные программы по выявлению ранних факторов риска, исследуются возможности профилактического патогенетического лечения на ранних стадиях развития болезни.
Важно подчеркнуть, что ОП протекает бессимптомно до тех пор, пока не случится низкоэнергетический перелом. ОП – самое распространенное заболевание костной ткани: остеопоротические переломы отмечаются у половины всех женщин, находящихся в периоде постменопаузы, а также у мужчин старших возрастных групп. Пациенты, перенесшие один остеопоротический перелом, имеют высокий риск повторных переломов, следовательно, наиболее важной целью лечения ОП является предотвращение переломов. Поскольку, как упоминалось выше, ОП протекает без характерной клинической картины вплоть до возникновения перелома, важным направлением в изучении ОП является выявление новых факторов риска развития ОП и переломов. Расширение знаний с позиций доказательной медицины даст возможность своевременно рекомендовать лечебно-профилактические мероприятия, которые снизят риск остеопоротических переломов и обеспечат необходимую активность человека в пожилом возрасте.
Остеопороз: этиология и патогенез
Остеопороз – системное заболевание скелета, для которого характерны снижение минеральной плотности костной ткани (МПК) и ухудшение качества кости, следствием чего является ее хрупкость и повышение риска переломов. Чаще всего клиническая картина включает триаду: боли в спине, низкоэнергетические переломы (без значительных травм; обычно позвоночника, бедра, дистального отдела лучевой кости и проксимального отдела плечевой кости) и низкая минеральная плотность костной ткани. Доля генетических факторов в изменениях костной массы составляет до 60–80%, несмотря на то что МПК у взрослых отражает степень ее приобретения в процессе роста (то есть пик костной массы) [2]. Максимальный прирост МПК происходит в возрасте от 12 до 20 лет, когда проявляются генетические особенности, гормональные эффекты, влияние окружающей среды. Взаимодействие этих факторов приводит к повышению линейного роста и стимулированию формирования основной костной массы.
Любое расстройство, которое изменяет или нарушает формирование кости, повышает резорбцию кости или изменяет последовательность гормональных влияний в течение этого периода (например, нервная анорексия, дефицит гормона роста, задержка полового созревания, аменорея), приводит к снижению пика костной массы и, предположительно, к более высокому риску развития остеопороза. К пятому десятку жизни у мужчин и женщин начинается процесс потери МПК, то есть процессы костной резорбции опережают формирование костной ткани [3]. Состояния, ускоряющие активацию остеокластов (менопауза, андропауза, гипогонадизм, терапия глюкокортикоидами, длительная иммобилизация), могут способствовать дальнейшему повышению риска переломов. Кроме того, снижение функции остеобластов в конце жизни дополнительно увеличивает разрыв между процессами костного формирования и резорбции [4]. В этой связи представляется актуальным изучение процессов, протекающих в стареющей костной ткани, выявление наиболее ранних обратимых этапов и определение возможных терапевтических влияний в дальнейшем.
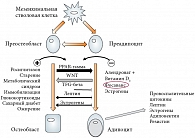
Костная ткань динамична, в ней постоянно протекают процессы формирования и резорбции. Ежегодно замещается около 10% костной ткани. Известно, что скелет состоит на 80% из компактной костной ткани и на 20% из губчатой. Метаболические процессы в этих тканях протекают с различной скоростью. Скорость обменных процессов в губчатых костях в 4–9 раз выше, чем в кортикальных. Позвоночник, диафизы и эпифизы трубчатых костей, пяточная кость и нижняя челюсть содержат большое количество трабекулярной (губчатой) костной ткани. Ремоделирование компактного и губчатого вещества кости рассматривается с позиции функционирования базисных многоклеточных единиц (basic multicellular unit) или костных ремоделирующих блоков (bone remodeling unit).
Блок костного ремоделирования формируется в локусе перестройки костной ткани и представляет собой группу из согласованно функционирующих клеток, которые также называют «преобразующими блоками», состоящими из остеокластов, остеобластов, активных мезенхимальных клеток и микрососудов. Остеокласты происходят из гемопоэтических предшественников в костном мозге, а остеобласты образуются в результате дифференциации мезенхимальных стволовых клеток (МСК) [5]. Согласование дифференциации этих двух клеточных линий во время активного ремоделирования костной ткани отчасти обеспечивается МСК, которые являются источником целого ряда цитокинов, влияющих на этот процесс.
Было отмечено, что остеопороз и ожирение взаимосвязаны. Они имеют общие мезенхимальные стволовые клетки-предшественники для адипоцитов и остеобластов. Распространенность обоих заболеваний увеличивается с возрастом больного. Более 40 лет назад французский исследователь Пьер Моньер (Pierre J. Meunier) изучал биопсию гребня подвздошной кости у 81 пожилой женщины и обнаружил, что образцы костного мозга у женщин с остеопорозом содержали большее количество жировых клеток, чем у здоровых молодых людей [6]. Этот вывод был подтвержден в последующих исследованиях, которые показали увеличение ожирения костного мозга у женщин в постменопаузе с остеопорозом, а также наличие отрицательной ассоциации между жиром костного мозга и скоростью формирования кости [7, 8, 9].
Несмотря на эти наблюдения, буквально до недавнего времени жировая инфильтрация в костном мозге считалась несущественной частью нормального процесса старения, на которую не обращали внимание в клиническом и научном аспекте. Лишь в относительно небольшом количестве исследований была рассмотрена взаимосвязь между жировой массой тела и различными видами костной ткани (трабекулярная и кортикальная) с использованием 3D-методов для оценки кости, например компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ) [10].
Сегодня проведение МРТ оказывает дополнительную помощь в ранней диагностике изменений в подвздошной кости. Этот неинвазивный метод позволяет точно определить количество жировых клеток в костном мозге во всем скелете. Феликс Верли (Felix W. Wehrli) и соавт. впервые предложили присваивать пожилым женщинам с низкой МПК дополнительный риск переломов в случае выявления при оценке методом МРТ увеличенного количества жира в костном мозге тел позвонков [10]. Дитер Шелингер (Dieter Schellinger) и соавт., проводившие исследование с помощью ядерно-магнитного резонансного исследования (ЯМР), также обнаружили повышение ожирения костного мозга у пожилых женщин с остеопорозом [11].
Дэвид Йен (David K.W. Yeung) и его коллеги из Китайского университета Гонконга недавно показали: женщины в постменопаузе имеют более чем в два раза больше жира в костном мозге по сравнению с женщинами в пременопаузе; у женщин с низкой МПК и остеопорозом значительно больше выражена жировая инфильтрация костного мозга, чем у женщин с нормальной МПК [12]. Эти исследования представляют собой доказательство того, что жировая инфильтрация в костном мозге связана с развитием хрупкости костей. Таким образом, по мере старения организма состав тела, как и состав костного мозга, изменяется в пользу увеличения адипоцитов. В костном мозге повышается активность остеокластов и снижается функция остеобластов, в результате развивается остеопороз. Недавние исследования продемонстрировали, что вторичные причины остеопороза, такие как сахарный диабет, избыток глюкокортикоидов (экзогенный или эндогенный) и иммобилизация, также связаны с ожирением костного мозга.
Функции адипоцитов в костном мозге
В последнее время тщательное изучение и анализ жировой ткани в составе костной началось как на молекулярном, так и на клиническом уровне. Несколько исследований рассмотрели функции адипоцитов в костном мозге. Так, было показано, что МСК костного мозга, взятые у постменопаузальных пациенток с остеопорозом, выделяют больше маркеров дифференциации для адипоцитов, чем у пациенток без остеопороза [13]. При этом большее количество МСК вступало в программы дифференциации адипоцитов, а не остеобластов [14]. Важно отметить, что адипоциты в костном мозге могут не только подавлять остеобластогенез, но и способствовать резорбции кости, поскольку костно-мозговые адипоциты так же, как и адипоциты любой другой локализации, выделяют провоспалительные цитокины, способные стимулировать остеокласты [15].
Взаимодействие между эстрогенами (гормоны, играющие ключевую роль в здоровье костей) и адипоцитами во многом определяет баланс костной ткани (рис. 3) [16]. Р. Брюс Мартин (R. Bruce Martin) и соавт. [17] показали, что у крыс после овариэктомии была обнаружена выраженная инфильтрация адипоцитами костного мозга, что подтверждает важную роль эстрогенов в регулировании количества адипоцитов. В то же время ароматаза в жировых клетках костного мозга способна обеспечивать превращение тестостерона в эстрон и эстрадиол, которые, в свою очередь, могут сдерживать процессы резорбции кости [18]. Простое присутствие жира в костном мозге не означает, что адипоциты могут полностью перекрывать путь дифференциации предшественникам остеобластов. Например, некоторые тиазолидиндионовые производные, которые могут активировать PPAR-гамма, приводят к ожирению костного мозга, но без изменения МПК.
Активация пути адипоцитогенеза в костном мозге – активация PPAR-гамма 2
Как видно из рисунка 3, ядерные рецепторы гамма, активируемые пролифератором пероксисом 2 (PPAR-гамма 2), являются доминирующим регулятором адипогенеза в костном мозге. Активация PPAR-гамма 2 способствует дифференциации МСК в адипоциты, а не в остеобласты [19]. Подтверждение ключевой роли PPAR-гамма в распределении клеток-предшественников – MCК – в адипоциты, получили Тору Акуне (Toru Akune) и соавт. [20], показав, что PPAR-гамма-недостаточность привела к увеличению остеобластогенеза в эксперименте in vitro и увеличению объема трабекулярной костной ткани в естественных условиях. Кроме того, лечение диабета у взрослых мышей с применением росиглитазона (повышает чувствительность к инсулину, активируя PPAR-гамма) привело к значительному ухудшению в трабекулярной архитектуре, снижению формирования костей и увеличению ожирения костного мозга [21].
В последнее время подобная активность росиглитазона была подтверждена и у больных сахарным диабетом 2 типа, получавших росиглитазон в качестве сахароснижающей терапии, что привело к достоверному увеличению числа переломов [22]. Мыши с преждевременным старением (мутация SAMP6) также показывают почти идентичные модели жировой инфильтрации костного мозга с нарушениями формирования костной ткани [23]. Такая же картина была отмечена в модели диабетических мышей с инсулинопенией [24]. Таким образом, пожилой возраст или процессы, ускоряющие старение, а также применение росиглитазона приводят к значительному ожирению костного мозга через активацию PPAR-гамма 2 пути адипогенеза, дефектам формирования костной ткани и увеличению риска переломов.
Возможность остановить старение
В недавно опубликованном обзоре, посвященном взаимосвязям между жировой тканью и костной, обсуждалось значение использования различных терапевтических агентов для изменения баланса «остеобласт – адипоцит», чтобы предотвратить развитие остеопороза/старения и ожирения костного мозга [25]. Рассматривался также вопрос о возможных антагонистах PPAR-гамма 2 с точки зрения предотвращения ускоренного адипогенеза в костном мозге. Известно, что препараты для лечения остеопороза делятся в соответствии с механизмом их действия на препараты с преимущественным антирезорбтивным действием или стимулирующим рост костной ткани. К антирезорбтивным препаратам относят эстрогены, селективные модуляторы эстрогеновых рецепторов, кальцитонин и бисфосфонаты, основной механизм которых – снижение активности остеокластов. Ко второму типу лекарственных средств, анаболического характера, относят препараты паратиреоидного гормона, витамин D и стронция ранелат, которые проявляют свой эффект, увеличивая дифференцировку и выживаемость остеобластов [26].
В отношении рассматриваемых в данной статье клинических вариантов остеопороза, связанных со старением/прогрессированием ожирения костного мозга, известно: дополнительно к увеличенной деятельности остеокластов главным патофизиологическим механизмом старения является сокращение количества остеобластов за счет интенсивного процесса адипоцитогенеза в костном мозге [25, 27]. Для некоторых препаратов уже подтвержден эффект антирезорбтивных агентов на дифференцирование МСК костного мозга. Эстрогены и только два представителя из класса бисфосфонатов – алендронат и ризедронат – снижают дифференцировку МСК костного мозга в адипоциты, одновременно увеличивая остеобластогенез и снижая (дополнительный эффект) апоптоз остеобластов [28, 29]. Кальцитонин и селективные модуляторы эстрогеновых рецепторов не имеют доказанных эффектов на адипогенез и остеобластогенез. В клинических исследованиях эффект снижения адипоцитогенеза был показан при применении трансдермальной системы доставки эстрогенов (препарат заместительной гормональной терапии) [30].
Потенциальный анаболический эффект алендроната и ризендроната был ранее частично изучен, поскольку они являются антирезорбтивными агентами с дополнительным эффектом на остеобластогенез [31]. Доказательством анаболического эффекта алендроната является увеличение на фоне терапии кортикальной костной ткани. Это может быть объяснено дополнительным усилением остео-
бластогенеза под действием алендроната [32, 33]. На сегодняшний день есть новые доказательства анаболического эффекта алендроната, направленного на улучшение прочности костной ткани, – это влияние на дифференцировку клеток-предшественниц остеобластов в костном мозге и подавление адипоцитогенеза, то есть старения/ожирения костного мозга. В поддержку этого терапевтического направления недавно было показано, что алендронат может замедлить адипогенез и увеличить остеогенез подавлением адипоцитогенного транскрипционного фактора – PPAR-гамма 2 – в человеческих мезенхимальных стволовых клетках костного мозга, иными словами – отсрочить или замедлить старение костной ткани (рис. 3) [34].
Эти результаты – первая демонстрация превосходной эффективности алендроната в снижении прогрессии адипоцитогенеза в костном мозге человека в естественных условиях. Регулируя количество жира в пределах костного мозга и одновременно стимулируя процессы дифференцировки остеобластов, алендронат способствует улучшению качественного состава костной ткани, ее обновлению, снижению количества накопленных микроповреждений. Это благоприятное терапевтическое воздействие алендроната на костную ткань на сегодняшний день уникально, так как соответствует механизму естественных защитных процессов, протекающих в здоровой молодой костной ткани под действием эстрогенов, что принципиально важно в аспекте влияния на процессы старения. Хотя действие анаболических агентов на остеобластогенез известно, их влияние на предотвращение интенсивного перехода МСК в адипоцитогенез, а следовательно, и на процесс старения кости до сих пор не выявлено (табл. 1). Исключениями из этой группы являются паратиреоидный гормон, для которого показан частичный эффект подавления адипоцитогенеза, и витамин D.
В настоящее время обсуждается вопрос, можно ли разделить два процесса – старение без болезней и старение, непосредственно связанное с такими заболеваниями, как рак, болезни сердца и сосудов, остеопороз, остеоартрит, сахарный диабет, и с рядом нейродегенеративных заболеваний (болезнь Альцгеймера, болезнь Паркинсона и др.) (рис. 4). Наиболее существенной попыткой решить этот вопрос путем наблюдений можно назвать продолжавшийся 40 лет Балтиморский проект по старению (Baltimore Longitudinal Study on Aging, 1958–1998) Национального института старения США, в рамках которого велись регулярные исследования множества параметров у здоровых индивидуумов. Поскольку возрастная динамика показателей весьма варьирует от индивидуума к индивидууму, практически невозможно оценить «степень старения» отдельного человека, основываясь на измерении одного или нескольких биохимических, физиологических или физических показателей. Однако удалось выявить закономерность, которая встречается с заметной частотой и, возможно, действительно имеет отношение к большому количеству процессов, протекающих в стареющем организме. Такой закономерностью является дефицит витамина D.
Дефицит витамина D – причина или следствие старения
Нарушение образования гормонов и их дефицит являются важными причинами многих заболеваний человека. Дефицит одного из них – D-гормона (чаще обозначается как дефицит витамина D), обладающего широким спектром биологических свойств и участвующего в регуляции многих важных физиологических функций, – также имеет серьезные негативные последствия и лежит в основе целого ряда патологических состояний, заболеваний и, возможно, старения.
Витамин D – жирорастворимый витамин, существующий в двух формах: витамин D2 (эргокальциферол) – поступает в организм человека путем абсорбции в двенадцатиперстной и тонкой кишке из пищевых продуктов – и витамин D3 (колекальциферол) – образуется в коже из 7-дегидроксихолестерола под воздействием солнечного ультрафиолетового излучения. Витамин D3 – прогормон, из которого образуются все его активные метаболиты. Выработка витамина D3 зависит от выраженности кожной пигментации, широты расположения региона, продолжительности дня, времени года, погодных условий и от площади кожного покрова, не прикрытого одеждой и находящегося в зоне солнечного излучения [35]. Например, в странах, расположенных на северных широтах, зимой большая часть ультрафиолетового излучения поглощается атмосферой, и в период с октября по март синтез витамина D3 практически отсутствует. Другой важный источник витамина D – пищевые продукты, особенно богата витамином D2 жирная рыба, такая как сельдь, скумбрия, лосось.
Из-за резко изменившейся во второй половине прошлого века демографической ситуации в мире, дефицит витамина D3 стал преобладающим и выявляется у большинства лиц пожилого возраста. С возрастом уменьшается время пребывания на солнце, снижается способность кожи синтезировать витамин D3. Установлено, что у людей в возрасте 65 лет и старше отмечается 4-кратное снижение способности образования витамина D3 в коже. В связи с ослаблением функции почек падает уровень вырабатывающегося в почках активного метаболита витамина D – 1,25(ОН)2D, что способствует широкой распространенности дефицита витамина D среди пожилых людей. Таким образом, дефицит витамина D3 рассматривают в тесной связи с нарушениями функций почек и возрастом, в том числе с количеством лет, прожитых женщиной после наступления менопаузы. В частности, данные российских исследований продемонстрировали широкую распространенность дефицита витамина D3 среди постменопаузальных женщин в г. Москве и пожилых жителей Уральского региона [35].
В связи с тем что витамин D3 является субстратом для фермента 1-альфа-гидроксилазы, а скорость его превращения в активный метаболит пропорциональна уровню субстрата в сыворотке крови, снижение этого показателя до уровня < 30 нг/мл нарушает образование адекватного количества его активного метаболита. Согласно современным представлениям, гиповитаминоз D определяют при уровне витамина D3 в сыворотке крови 100 нмол/л (40 нг мл), D-витаминная недостаточность фиксируется при 50 нмол/л, а D-дефицит – при < 25 нмол/л (10 нг/мл) [36]. Дефицит витамина D3 может также быть обусловлен многими хроническими заболеваниями и состояниями, такими как синдром мальабсорбции, болезнь Крона, а также наблюдается при состояниях после субтотальной гастрэктомии или обходных операциях на кишечнике, недостаточной секреции поджелудочной железой пищеварительных ферментов, циррозе печени, врожденной атрезии желчного протока, нефрозах, длительном применении противосудорожных (антиэпилептических) препаратов.
Проведенные в последние годы масштабные исследования позволили выявить статистически значимую корреляцию между дефицитом витамина D3 и распространенностью ряда заболеваний, не связанных с патологией костной ткани, но коррелирующих с пожилым возрастом, то есть связанных со старением. В частности, были получены данные о достаточно выраженной взаимосвязи между дефицитом витамина D3 и сердечно-сосудистыми и онкологическими заболеваниями. Так, описано 16 различных видов злокачественных опухолей, развитие которых коррелирует с низкой инсоляцией, а их распространенность повышается при дефиците или недостаточности синтеза в коже витамина D. Речь идет о раке молочной железы, толстой и прямой кишки, матки, пищевода, яичника, ходжкинской и неходжкинской лимфомах, о раке мочевого пузыря, желчного пузыря, желудка, поджелудочной и предстательной железы, почки, яичка и влагалища [36].
У пожилых людей наблюдается уменьшенное усвоение кальция и сниженные уровни витамина D3 в сыворотке крови. Поскольку витамин D необходим для достаточной абсорбции кальция в кишечнике и нормального костного метаболизма, его хронический недостаток вызывает вторичный гиперпаратиреоз и, как следствие, активацию костного метаболизма и быструю потерю костной массы. В связи с этим, согласно клиническим рекомендациям, пациенты старше 65 лет должны получать минимум 400 МЕ витамина D3 в день, а в тех случаях, когда имеется вероятность развития дефицита витамина D (пациенты, ведущие малоподвижный образ жизни или не выходящие из дома) или дефицит витамина D лабораторно подтвержден, рекомендуемая для приема доза витамина D3 составляет 800 МЕ в день [35]. Недавно опубликованный метаанализ продемонстрировал, что добавление витамина D3 в дозе 400 МЕ в день и выше уменьшает риск переломов на 26% [37].
Классическое понимание механизмов действия витамина D3 на кости включает косвенное воздействие на поглощение кальция в кишечнике с последующей нормализацией содержания паратгормона в сыворотке крови [38]. Совершенно новые аспекты действия витамина D3 были недавно продемонстрированы в исследованиях. Доказательства того, что витамин D3 действительно имеет более сложное действие в стареющей кости, подтверждают гипотезу о возможном взаимном влиянии старения и дефицита витамина D3. Во-первых, витамин D, как показали данные исследований, увеличивает формирование новой костной ткани у стареющих животных, усиливая остеобластогенез в стареющей костной ткани [39]. Во-вторых, витамин D предотвращает апоптоз остеобластов, что было продемонстрировано также in vitro [40]. Наконец, витамин D в костном мозге предотвращает и останавливает адипогенез через влияние на выраженность экспрессии гена PPAR-гамма 2 у стареющих мышей, одновременно стимулируя гены остеогенеза, то есть регулирует старение костной ткани всеми возможными путями (рис. 3) [41].
Эти исследования, коррелирующие с клиническими доказательствами, подтверждают важность приема витамина D3 как ключевого момента лечения и профилактики остеопороза у пожилых людей для восполнения массы кости и качества кости и как прекрасного дополнения к препаратам антирезорбтивного ряда, особенно к алендронату, что максимально оптимизирует остеобластогенез и одновременно минимизирует адипогенез, уменьшая выраженность PPAR-гамма 2 (табл. 1). Однако также недавними исследованиями было доказано, что дозы активного метаболита витамина 1,25(ОН)2D, превышающие физиологические и полученные извне в качестве добавок к терапии, наоборот, стимулируют костную резорбцию за счет выраженной активации остеокластов [42].
Таким образом, современные цели лечения и профилактики остеопороза у пожилых людей должны включать формирование высококачественной новой костной ткани (увеличение толщины трабекулярной и более низкой пористости кортикальной ткани), что уменьшит риск перелома. С точки зрения нормальной физиологии костной ткани этот эффект достигается только в том случае, если остеобласты в состоянии нормально функционировать, именно поэтому необходимо в первую очередь снижать обусловленную старением активность остеокластов. Кроме этого, должен быть устранен токсический эффект ожирения костного мозга, по возможности на самых ранних этапах, так, чтобы формирование остеобластов и их деятельность могли осуществляться обычным образом или даже увеличиться. Итак, на сегодняшний день любые препараты из антиостеопорозной терапии, для которых не доказано влияние на адипоцитарное звено в костном мозге, не могут являться препаратами первого выбора, а могут быть использованы только как вторая линия терапии и в сочетании с витамином D3 [43].
Заключение
Старение человека сопряжено со многими процессами, происходящими в ключевых метаболических системах, среди которых и костная ткань. Кость – активная ткань, которая не только выполняет чисто механическую функцию каркаса (поддерживает тело), но является также активным метаболическим органом с многократным гормонально-, пара- и аутокринным клеточным взаимодействием. Показано, что регулирование клеточного дифференцирования мезенхимальных стволовых клеток, активация адипоцитогенеза и увеличение активности остеокластов связаны со старением костной ткани и увеличивают риск переломов у пожилых людей.
При выборе оптимального пути лечения или профилактики остеопороза необходимо учитывать особенности каждого пациента, понимать, какие клеточные механизмы вовлечены в процесс старения, и для достижения эффективного лечения обязательно обеспечивать влияние на большинство этих механизмов (табл. 1). Сегодня действие многих имеющихся в распоряжении врача препаратов направлено только на регулирование резорбции костной ткани или только на стимуляцию роста костной ткани. Однако современные исследования уже положили начало развитию нового направления в лечении и профилактике остеопороза, сочетающего комбинацию двух агентов, обладающих взаимопотенциирующим действием.
Препарат, сочетающий мощный антирезорбтивный и анаболический аспекты терапии и профилактики остеопороза, сегодня представлен в единственном числе – это препарат Фосаванс, содержащий 70 мг оригинального алендроната и 2800 МЕ витамина D3 (кратность приема – 1 раз в неделю). Представляется, что это действительно эффективное лекарство от старения костной ткани, поскольку оно способствует улучшению количественного и качественного состава костной ткани, ее обновлению, снижению количества накопленных микроповреждений и предотвращает старение/ожирение костного мозга. Фосаванс по праву является препаратом первого выбора для терапии и профилактики постменопаузального остеопороза, глюкокортикоидного остеопороза и остеопороза у мужчин