количество статей
7000
Загрузка...
Пожалуйста, авторизуйтесь:
Исследования
Клиническое наблюдение за больным с тяжелым течением сахарного диабета 1 типа, оперированным по поводу бактериального эндокардита
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Эндокринология" №1 (9)
- Аннотация
- Статья
- Ссылки
Представлен клинический случай пациента с тяжелым течением сахарного диабета (СД) 1 типа. У пациента в возрасте 13 лет после ОРВИ и фолликулярной ангины развился инфекционный эндокардит. Анализ данных клинического наблюдения в течение 17 лет (СД дебютировал в возрасте трех лет) позволил проследить эволюцию инсулинотерапии. Описанный клинический пример представляет собой опыт успешных совместных действий врачей разных специальностей, благодаря которым удалось предотвратить неблагоприятный исход заболевания у пациента.
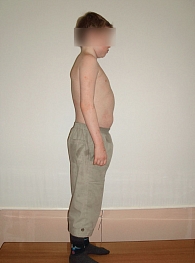
Рис. 1. Внешний вид пациента Ж., 13 лет, с сахарным диабетом 1 типа
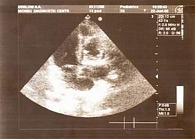
Рис. 2. Эхограмма трикуспидального клапана пациента Ж., 13 лет. Массивные вегетации
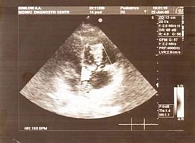
Рис. 3. Эхограмма трикуспидального клапана пациента Ж., 13 лет. Регургитация II–III степени
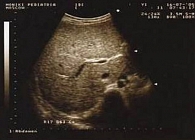
Рис. 4. Эхограмма печени при жировой инфильтрации пациента Ж., 13 лет
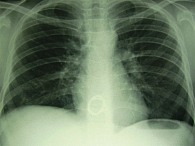
Рис. 5. Обзорная рентгенограмма органов грудной клетки пациента Ж., 13 лет. Биопротез трикуспидального клапана
Качество и продолжительность жизни больных сахарным диабетом (СД) 1 типа зависят от комплекса социальных и медицинских факторов. Система лечебно-оздоровительных мероприятий у таких больных, несмотря на постоянное совершенствование, не всегда эффективна. Качественное оказание медицинской помощи детям невозможно без использования новых форм и методов инсулинотерапии, а также преемственности ведения пациента эндокринологом, педиатром, врачами-специалистами, консультирующими ребенка с СД на всех этапах наблюдения: в поликлинике, стационаре, диагностических центрах, специализированных отделениях.
Как известно, хроническая гипергликемия и инсулиновая недостаточность у больных с тяжелым лабильным течением СД приводят к нарушению обмена липидов, усилению катаболизма белка и активации контринсулярных гормонов: в итоге отмечается жировая дистрофия печени, задержка физического и полового развития, специфическое перераспределение жировой клетчатки (синдром Мориака, синдром Нобекура). К поздним осложнениям СД принято относить микро- и макрососудистые поражения органов-мишеней (диабетическая ретинопатия, нефропатия, ангиопатия конечностей), центральной и периферической нервной системы [1].
Осуществляя амбулаторное наблюдение пациентов с СД, педиатры сталкиваются с определенными трудностями, когда к уже осложненному течению СД присоединяются инфекционные и другие заболевания. Нередко возникает необходимость как в экстренном, так и в плановом хирургическом лечении. Лечение интеркуррентных заболеваний и проведение оперативных вмешательств у детей с СД 1 типа – сложная задача для врачей всех специальностей [2]. Как правило, следует тщательно корректировать дозы инсулина и изменять схему его введения [3]. Назначается терапия антибактериальными, противогрибковыми, иммуномодулирующими препаратами, симптоматическими средствами.
В разные годы в детской клинике Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского (МОНИКИ) получали лечение дети с тяжелым течением СД с присоединением различных инфекционных осложнений (тромбофлебит, пневмония, обструктивный пиелонефрит с явлениями острой почечной недостаточности, абсцесс мягких тканей и др.) или пациенты с сопутствующими заболеваниями (гидронефроз, узловые образования щитовидной железы, катаракта, врожденный порок сердца и др.), нуждающиеся в специализированной помощи. Необходимое хирургическое лечение проводилось в профильных отделениях института (реанимационном, офтальмологическом, урологическом, хирургической эндокринологии, оториноларингологическом, кардиохирургическом). В настоящей работе приведен опыт 17-летнего клинического наблюдения пациента с тяжелым течением СД, у которого после перенесенной острой респираторной вирусной инфекции (ОРВИ) с явлениями фолликулярной ангины развился инфекционный эндокардит.
Пациент Ж., 13 лет (рис. 1), болен сахарным диабетом 1 типа с трех лет. Из анамнеза известно, что мальчик проживает в неполной, социально неблагополучной семье. Со времени дебюта заболевания наблюдается по месту жительства и в детской клинике МОНИКИ. Отмечается неблагоприятное течение СД с частыми и выраженными явлениями кетоацидоза, развитием осложнений. Последняя госпитализация в МОНИКИ – в августе 2004 г. в прекоматозном состоянии. Установлен диагноз «Сахарный диабет 1 типа, тяжелое течение, стадия декомпенсации, кетоацидоз. Синдром Мориака. Жировой гепатоз. Диабетическая полинейропатия, энцефалопатия, нефропатия». Проведены инфузионная, антибактериальная, метаболическая, гепатопротективная терапия, тщательная коррекция дозы инсулина. Пациент прошел индивидуальное обучение по программе «Школы диабета». Выписан через месяц в относительно удовлетворительном состоянии, уровень гликемии 11,5–8,0 ммоль/л, ацетон в моче не определяется, суммарная доза инсулина (Актрапид НМ и Протафан НМ) до 32 Ед/сут (≈ 1,1 Ед/кг), вес 29 кг, рост 127 см.
Очередное ухудшение состояния, нарастание признаков декомпенсации СД отмечалось после перенесенной ОРВИ, фолликулярной ангины 2 сентября 2004 г. Сначала ребенок получал лечение амбулаторно, а затем, с 4 по 18 октября 2004 г., – в стационаре по месту жительства. Состояние больного ухудшалось, несмотря на проводимую терапию. Сохранялась лихорадка до 39 °С, кетоацидоз, отмечалась одышка, ослабление дыхания в нижних отделах легких, выслушивался грубый систолический шум по левому краю грудины, наблюдалась гепатомегалия (до 7 см от края реберной дуги). Больного перевели в МОНИКИ для дальнейшего лечения, где он находился в течение месяца. При обследовании выявлено снижение уровня гемоглобина (86–116 г/л), умеренный лейкоцитоз со сдвигом формулы в сторону палочкоядерных нейтрофилов, ускорение оседания эритроцитов (СОЭ) до 39 мм/час, отмечены пойкилоцитоз, анизоцитоз, полихроматофилия, токсическая зернистость нейтрофилов, резкое повышение уровня С-реактивного белка (СРБ) – 384 мг/л. Результаты двукратных посевов крови оказались положительными в отношении золотистого стафилококка.
При эхокардиографическом исследовании (ЭхоКГ) выявлены массивные вегетации на ножках, хордах, передней створке митрального клапана в виде гроздей, подвижные, пролабирующие с током крови в правое предсердие и правый желудочек, а также на створках трикуспидального клапана с пролабированием и флотацией створок в правое предсердие (рис. 2). Регистрировались две струи регургитации – центральная и через переднюю створку трикуспидального клапана (возможна деструкция створки). Визуализировались кондиломоподобные вегетации на боковой стенке правого предсердия. Диаметр фиброзного кольца трикуспидального клапана 23–24 мм, недостаточность – до III ст. (рис. 3). Ультразвуковое исследование (УЗИ) органов брюшной полости и почек показало наличие жирового гепатоза (фиброз?) (рис. 4), гиперэхогенность пирамид почек, асцит. При компьютерной томографии (КТ) органов грудной клетки выявлена картина множественных изменений в обоих легких с распадом, в большинстве из фокусов, вероятнее всего септического характера. Визуализация лимфоузлов средостения. Пациенту была проведена комплексная терапия: антибактериальная, противогрибковая, кровозаместительная, введены иммуноглобулины, антистафилококковая плазма, сердечные гликозиды, использована интенсифицированная инсулинотерапия. На фоне лечения сохранялась интермиттирующая фебрильная лихорадка, аускультативные признаки поражения сердца, отмечалась положительная динамика физикальной картины легких. Гликемия оставалась нестабильной и колебалась в пределах 5–19 ммоль/л.
Для оперативного лечения пациента перевели в Научный центр сердечно-сосудистой хирургии им. А.Н. Бакулева, где в октябре 2004 г. ему было выполнено протезирование трикуспидального клапана. Дальнейшее наблюдение и лечение пациента проводились в педиатрической клинике МОНИКИ. При ЭхоКГ отмечено уменьшение в размерах правых камер сердца, наличие биопротеза в трикуспидальной позиции (рис. 5). Пиковый градиент давления на трикуспидальном клапане 9 мм рт. ст. Левые камеры сердца не расширены. Глобальная сократимость миокарда сохранена. Посев крови стерилен. В педиатрическом отделении МОНИКИ пациенту продолжили антибактериальную, метаболическую терапию. Пациент получал парентеральное питание. На фоне проводимого лечения состояние ребенка стабилизировалось, он не лихорадил, прибавил в весе 4 кг, признаки недостаточности кровообращения отсутствовали. Выписан в удовлетворительном состоянии.
В июне 2005 г. ребенок был госпитализирован в стационар по месту жительства в связи с декомпенсацией сахарного диабета. При обследовании диагностирован эрозивный процесс верхних отделов желудочно-кишечного тракта. Пациент переведен в педиатрическую клинику МОНИКИ. Данные биохимического анализа крови выявили гиперферментемию (повышение активности аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), гамма-глутамилтранспептидазы (ГГТП)) до 10–18 норм. Уровень гликированного гемоглобина составил 11,6%. При УЗИ брюшной полости обнаружены признаки жирового гепатоза. По данным эзофагогастродуоденоскопии (ЭГДС) – множественные эрозии желудка и двенадцатиперстной кишки. При контрольной ЭхоКГ признаков воспалительного процесса клапанного аппарата не выявлено. Через три года (2007 г.) после оперативного лечения пациент (возраст 16 лет) прошел контрольное обследование в педиатрической клинике МОНИКИ. Уровень гликированного гемоглобина составил 15,8%. Назначена инсулинотерапия (препараты НовоРапид и Левемир) в суточной дозе 1,1–1,5 Ед/кг.
В возрасте 20 лет (2012 г.) пациента обследовали в отделении терапевтической эндокринологии МОНИКИ. Рост пациента составил 151 см, вес 50 кг. Установлен диагноз «СД 1 типа. Диабетическая ретинопатия, пролиферативная стадия, макулярный фокальный отек обоих глаз. Диабетическая нефропатия, стадия протеинурии. Артериальная гипертония 1-й степени, высокий риск. Синдром Нобекура». В биохимическом анализе крови отмечено умеренное повышение активности АЛТ, АСТ, ГГТП (до 1,5 норм). Уровень гликированного гемоглобина – 12,6%. Данные ЭхоКГ показали: функция протеза трикуспидального клапана не нарушена, трикуспидальная регургитация 1,5 ст. Умеренное расширение правого предсердия и легочной артерии. Клапаны интактны. Пациент самостоятельно осуществляет подсчет усваиваемых углеводов по системе хлебных единиц (ХЕ) с коррекцией дозы инсулина перед едой, самоконтроль и инсулинотерапию: Левемир 6 Ед в 22 часа, НовоРапид в зависимости от уровня гликемии с учетом планируемой к употреблению пищи, исходя из потребности на 1 ХЕ: перед завтраком 1ХЕ: 0,5 Ед, перед обедом 1ХЕ: 0,5 Ед, перед ужином 1ХЕ: 0,5 Ед (предположительная доза инсулина короткого действия – 15 Ед в сутки).
Приведенное клиническое наблюдение демонстрирует, что сотрудничество врачей разных специальностей помогло предотвратить неблагоприятный исход заболевания у ребенка с тяжелым течением СД, у которого после перенесенной острой респираторной вирусной инфекции и фолликулярной ангины развился инфекционный эндокардит. Кроме того, 17-летний период наблюдения за пациентом позволил проследить эволюцию инсулинотерапии от назначения инсулина короткого действия в сочетании с инсулином средней продолжительности действия (Актрапид HM и Протафан HM) до использования комбинации инсулинов ультракороткого и длительного действия (НовоРапид и Левемир), которые имитируют секрецию гормона, наиболее приближенную к физиологической.
1. Дедов И.И., Кураева Т.Л., Петеркова В.А. и др. Сахарный диабет у детей и подростков. М.: Универсум Паблишинг, 2002. С. 122–124.
2. Петеркова В.А., Таранутенко Т.Е., Панфилова В.Н. и др. Алгоритмы лечения детей и подростков с сахарным диабетом 1 типа при проведении хирургических операций. М., 2010. 24 с.
3. Сахарный диабет. Клиника, диагностика, поздние осложнения, лечение (учебно-методическое пособие). М.: Медпрактика-М, 2006. 60 с.
Новости на тему
02.02.2024
21.09.2023
ИНСТРУМЕНТЫ
PDF
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.