Нарушения ритма «сон – бодрствование» при трансмеридианных перелетах (синдром смены часовых поясов) и их коррекция
- Аннотация
- Статья
- Ссылки
- English


Введение
Нарушения сна при быстрых перелетах через несколько часовых поясов, или джет-лаг (от англ. jet – реактивный самолет + от. англ. lag – запаздывание), вошло в структуру синдрома смены часовых поясов (ССЧП), выделенного в самостоятельный тип (307.45-0) группы «Расстройства цикла „сон – бодрствование“» в Международной классификации расстройств сна второго пересмотра [1] и практически без изменений было воспроизведено в классификации третьего пересмотра [2].
Известны следующие диагностические критерии ССЧП.
- Жалобы на бессонницу или чрезмерную сонливость в дневное время, вызванные быстрым перелетом хотя бы через два часовых пояса.
- Нарушения работоспособности и самочувствия в течение одного или двух дней после перелета, общее недомогание или соматические симптомы, например расстройство желудочно-кишечного тракта.
- Нарушения сна, не объяснимые другим текущим соматическим, неврологическим или психическим расстройством, использованием лекарств или психоактивных веществ [1].
Интенсивность и продолжительность симптомов ССЧП связаны с рядом факторов:
- количеством пересекаемых часовых поясов;
- направлением перелета;
- способностью спать во время путешествия;
- наличием и интенсивностью местных сигналов циркадианного времени по прибытии;
- индивидуальной разницей в склонности к циркадианному рассогласованию [3].
У людей, часто путешествующих, дипломатов, бизнесменов расстройство типа джет-лаг может быть рецидивирующим или даже хроническим [3].
По данным C.I. Eastman и H.J. Burgess, в 2007 г. более 31 млн жителей США вылетели за границу, около 12 млн – в Европу и 7 млн – в Азию. Лица, отправлявшиеся в деловые поездки, в среднем совершали 4,5 перелета в год [4]. Тема нарушений сна, сказывающихся на здоровье населения и общественной безопасности, актуальна и для России, территория которой расположена в девяти часовых зонах.
Ряд исследований убедительно доказали, что ССЧП развивался у спортсменов при дальних перелетах, негативно влияя на их результативность [5], в частности у футболистов [6] и баскетболистов [7]. Даже когда спортсмены не отмечали клинически значимых проявлений, их физическое и психическое состояние изменялось, что так или иначе отражалось на игре [8].
Особенно остро проблема быстрых трансмеридианных перемещений стоит перед пилотами реактивных самолетов и бортпроводниками [9]. У стюардесс, обслуживающих дальние авиарейсы, чаще нарушался менструальный цикл, было выше число спонтанных абортов [10, 11]. Так, в год, предшествующий обследованию, нарушения менструального цикла чаще наблюдались среди работающих стюардесс, чем среди бывших – 20,6 против 10,4% (обследовались женщины до 40 лет) [10].
Значительное отрицательное воздействие перелетов через несколько часовых поясов на физическое состояние человека отмечалось при переброске военнослужащих в армии США [12] и Великобритании [13]. Установлено влияние частых перелетов на рост распространенности онкологических заболеваний у пилотов дальнемагистральной авиации [14], рака груди у женщин-стюардесс [15, 16].
По общему мнению специалистов в области хронобиологии и медицины сна, ССЧП после трансмеридианных перелетов развивается в результате циркадианного смещения. Оно происходит вследствие десинхроноза биологических ритмов организма [17] между внутренними часами и внешним циклом «свет – темнота», вызванным быстрым перемещением через несколько часовых поясов [18]. Мозговые и периферические механизмы циркадианных часов характеризуются определенной инертностью, обеспечивающей стабильность и сопряженность физиологических функций целостного организма. В силу этого одномоментная перестройка всех биологических ритмов организма невозможна. По некоторым оценкам, для повторной синхронизации циркадианной системы требуется около суток за каждый пересеченный часовой пояс [3].
Стоит отметить, что собственно десинхроноз – не патологическое состояние. Термин отражает разлаженность биологических ритмов, которая может не сопровождаться клинически выраженными проявлениями и полностью редуцироваться. В большинстве случаев десинхроноз носит физиологический характер, приводя к адаптивной перестройке биологической ритмики и поведения [19].
Физиологический десинхроноз означает напряжение механизмов адаптации, перестройку реакций организма в ответ на изменение внешних условий [20]. При этом отмечаются колебания амплитуды суточных ритмов (и снижение, и повышение), постепенное уменьшение их числа (до 50% [19]), нарушение синфазности (координированности). При такой форме десинхроноза достигается качественная адаптация с нормальными значениями мезоров ритмов и признаки патологии отсутствуют.
Патологический десинхроноз, по определению Ф.И. Комарова и соавт., представляет собой состояние «неудовлетворительной адаптации, которая проявляется снижением числа достоверных ритмов ниже 50%, изменением мезоров, резким уменьшением амплитуды, асинхронностью ритмов вплоть до противофазности, что свидетельствует о снижении емкости адаптационных возможностей системы. У лиц с этой формой десинхроноза нарушаются сон, аппетит, повышается утомляемость, снижается работоспособность, возникают головные боли» [19]. Лица, испытывающие десинхроноз, составляют группу риска манифестации хронических заболеваний.
Возможно, лучшему пониманию механизма взаимодействия внешнего синхронизатора и внутренних осцилляторов, а также особенностей индивидуальной чувствительности некоторых лиц будет способствовать понятие хронестезии, введенное Б.М. Гехтом и Ф.И. Комаровым (1989). Хронестезия – чувствительность биологической системы (организма) к комплексу дестабилизирующих ее хронофизиологическую организацию факторов внешней и внутренней среды. Очевидно, что отсутствие ночного сна, соматические заболевания, повторные перелеты в течение короткого промежутка времени приводят к появлению симптомов ССЧП.
Современные теории регуляции сна, в частности модель конкурентных процессов, сформулированная D.M. Edgar и соавт. (1993), объясняют взаимодействие между циркадианными и гомеостатическими факторами сна и бодрствования. Гомеостатическое давление сна выражается тенденцией увеличения сонливости пропорционально длительности бодрствования. Оно начинает расти сразу после пробуждения и постепенно накапливается в течение дня [3]. Однако (в соответствии с моделью конкурентных процессов) это накопленное давление сна не проявляется как явная сонливость, потому что в течение дня циркадианная система генерирует сигнал активности, который противодействует выражению давления сна. Затем в конце дня, за час или два до привычного сна, циркадианный сигнал активности стихает и баланс между двумя противоположными процессами смещается: человек чувствует сонливость. С наступлением сна накопленное гомеостатическое давление сна начинает рассеиваться, а с полноценным ночным сном к утру пропадает. У нормально функционирующих людей, живущих по регулярному повседневному режиму, гомеостатические и циркадианные системы синхронизированы друг с другом и с 24-часовым астрономическим циклом «день – ночь».
В качестве показателей состояния биологических ритмов организма используют ритм базальной температуры тела и ритм секреции мелатонина. Характеристики ритма базальной температуры тела надежнее, точнее и доступнее. Момент минимальной температуры тела, температурный надир (Tmin), – наиболее точный и стабильный показатель (маркер) интегрального состояния биологических ритмов. В норме Tmin обладает определенной «инертностью», стабильно отмечается за три-четыре часа до пробуждения и, таким образом, относительно устойчиво связан с ритмом «сон – бодрствование» [21, 22]. Установлена четкая связь суточного ритма базальной и поверхностной температуры тела с началом сна и чувством сонливости [23], надиром суточного ритма температуры тела, метаболическими процессами и дельта-сном [21]. Определена тесная корреляция мощности электрической активности головного мозга в различные фазы сна с базальной температурой тела и мозга [22]. Стоит отметить, что наиболее серьезные исследования биологических ритмов человека, в частности в военной авиации и на флоте, выполнены с опорой именно на показатели суточного ритма температуры тела.
Патофизиология синдрома смены часовых поясов
Считается, что ССЧП имеет общий патофизиологический механизм с другими расстройствами циркадианного ритма сна – несоответствие между эндогенными циркадианными ритмами (генерируемыми циркадианными часами в центральной нервной системе) и желаемым (или требуемым) графиком сна и бодрствования.
При десинхронозе, вызванном сменой часовых поясов, гомеостатические и циркадианные процессы не согласованы. Это приводит к тому, что несвоевременный циркадианный сигнал активности сокращает продолжительность и ухудшает качество сна. Гомеостатическое давление сна может аккумулироваться в течение нескольких дней, если инсомния, спровоцированная перелетом, продолжается. Более того, при циркадианном рассогласовании циркадианный сигнал активности уменьшен или отсутствует в дневное время (в состоянии бодрствования), гомеостатическое давление сна не компенсируется и сонливость появляется даже тогда, когда, казалось, человек получил достаточное количество сна [3]. По данным D. Désir и соавт., сон и психологические показатели полностью нормализуются только через 11 дней после полета. Частичное смещение акрофазы к новому часовому времени происходит уже через день после полета, но полная синхронизация акрофазы завершается только через десять дней после перелета в обоих направлениях [24].
Измерение Tmin позволяет надежно дифференцировать физиологические и дезадаптивные явления смены часовых поясов [18]. В первом случае отклонения надира суточного ритма температуры отсутствуют. Во втором случае Tmin может сместиться относительно времени начала и/или окончания сна, а в наиболее тяжелых эпизодах оказаться в противофазе с периодом сна. Длительность восстановления исходного момента Tmin указывает на выраженность дезадаптации. Так, при перелете в восточном направлении через восемь часовых зон фаза суточного ритма оральной температуры тела восстанавливалась в течение десяти суток, причем в первые дни наблюдалась положительная корреляция со скоростью решения задач [25]. При перелете на запад через девять часовых зон у экипажа самолета противолодочной разведки Р-3 «Орион» военно-воздушных сил Норвегии наблюдались меньшие изменения фазы суточного ритма базальной температуры тела, чем при обратном полете на восток. А у одного из членов экипажа зарегистрирована 15-часовая задержка ритма температуры тела [26].
Помимо нарушения фазовых отношений ритма температуры тела и цикла «сон – бодрствование» при ССЧП наблюдается нарушение суточной ритмики секреции гормонов гипофизарно-надпочечниковой системы [24], пролактина [27], гормона роста [28], мелатонина [29].
Индивидуальные различия в толерантности к лишению сна могут определяться полиморфизмом длины гена PER3 [30]. В 2003 г. S.N. Archer и соавт. сообщили, что полиморфизм микросателлитов кодирующей области циркадианно-синхронизирующего гена PERIOD3 (PER3, 5/5, 4/5, 5/5) определяет хронотип человека и переносимость депривации ночного сна [31]. Людям с вариантом генотипа 5/5 необходимо избегать, насколько это возможно, смены часовых поясов [30]. Фазовое распределение между всеми PERIOD2-экспрессирующими нейронами супрахиазматического ядра увеличивалось на следующий день после шестичасового сдвига светового цикла [32].
Ритмичность экспрессии циркадианных генов часов играет жизненно важную роль в регулировании процесса деления клеток и контроле повреждения ДНК. Циркадианные часы непосредственно воздействуют на онкогенный белок, MYC и опухолевый супрессор p53. Смена часовых поясов и измененный график сна – бодрствования заметно влияют на экспрессию генов молекулярных часов. Результаты показывают, что смена часовых поясов нарушает нормальную экспрессию циркадианных часовых белков, что приводит к постоянной экспрессии MYC и подавлению экспрессии p53. Таким образом, изменение циркадианных часов при смене часовых поясов отрицательно сказывается на экспрессии регуляторных генов клеточного цикла и способствует, в частности, неконтролируемой пролиферации опухолевых клеток [14].
Сон при смене часовых поясов
Центральный симптом ССЧП – нарушения сна [18, 30, 33–35]. Вокруг него группируются другие симптомы ССЧП, что отражает внутренние закономерности развития этого патологического состояния [3] и роднит его с клиническими проявлениями некоторых форм аффективных расстройств, развитие которых, кстати, смена часовых поясов зачастую провоцирует [35]. Как отмечалось, клиническая и патогенетическая общность ССЧП нашла отражение в Международной классификации расстройств сна третьего пересмотра. Помимо клинических проявлений ССЧП немалый интерес для сомнологии и медицины сна представляют редкие в силу дороговизны и сложности данные натурной полисомнографии лиц, совершающих длительные трансмеридианные перелеты.
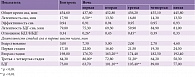
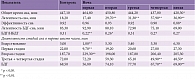
Группа ученых из Института авиационной медицины военно-воздушных сил Великобритании проводила полисомнографию шести здоровым людям при перелете из Лондона в Детройт (пять часовых поясов) и обратно в течение пяти суток [34] (табл. 1 и 2). Исследователи отметили, что адаптация сна к новым условиям заняла больше времени после полета на восток, чем на запад. Помимо трудностей с засыпанием у испытуемых также сократилась доля медленного сна на четвертую ночь, уменьшились общее время сна и эффективность сна на пятую ночь. Первую ночь после ночного перелета в восточном направлении испытуемые спали лучше, чем перед полетом, поскольку первый период отдыха был задержан на 19 часов. Они легли спать в 23:30 по Гринвичу, но поскольку адаптировались к восточному стандартному времени (18:30), то теперь у них имели место длительные задержки сна и отношение фазы сна с быстрыми движениями глаз (БДГ) к остальным фазам (не БДГ-сон – НБДГ) также было уменьшено. Считается, что относительно медленная адаптация связана с внутренним периодом циркадианного ритма, который больше, чем период вращения Земли. Это вполне может побудить человека продлить свой день (после полета на запад), но может привести к трудностям, когда ему нужно сократить свой день (после полета на восток) [34].
Адаптация к смене часовых поясов
Адаптация к десинхронозу, вызванному сменой часовых поясов, зависит от нескольких условий [36]. Важнейший фактор, определяющий адаптацию, – число часовых поясов, которые пересекает субъект, точнее меридианная протяженность перелета, выраженная в градусах. Считается, что изменения биологических ритмов при перелетах в пределах двух часовых поясов легко компенсируются организмом и не требуют особых мероприятий [20]. При протяженных перелетах (7–12 часовых поясов) явления джет-лага возникают практически у всех людей. Адаптацию затрудняет возможность как опережающего, так и запаздывающего дрейфа фазы биологических ритмов [20, 37–39].
Кроме того, для адаптации при быстрой смене часовых поясов важна длительность пребывания в месте перелета. При непродолжительном пребывании (один-два дня) в связи с тем, что циркадианная адаптация практически невозможна, отсутствуют рекомендации по адаптации циркадианной системы [30]. Для поддержания режима сна и бодрствования предпочтительно использовать кратковременные меры, например рациональный режим сна, прием кофеина и короткодействующих снотворных средств. При пребывании в месте назначения средней длительности (три – шесть дней) желателен, но трудно достижим такой режим сна, при котором положение надира базальной температуры тела совпадало бы с интервалом сна. При длительном пребывании (более шести дней) стратегии адаптации включают соблюдение режима сна – бодрствования и цикла «свет – темнота». Полезным может быть использование искусственного освещения, обогащенного коротковолновым излучением [30].
Еще один фактор, имеющий значение для адаптации к смене часовых поясов, – направление перелета: западное или восточное [4, 20, 40, 41]. Перелет в западном направлении большинство людей переносят легче, чем в восточном, что, вероятно, связано с преобладанием в популяции вечернего хронотипа («сова») [4, 18, 36]. Однако на практике это не всегда так. Например, у пилотов австралийских военно-вооруженных сил лучшая адаптация отмечалась при перелетах на восток, чем при перелетах на запад [42]. Изменения продолжительности сна с увеличением БДГ-сна и субъективный психологический дискомфорт, оцененный по Шкале тревоги и депрессии Гамильтона, были значительными именно после полета на восток [24]. В реальных условиях факторов, предопределяющих развитие явлений смены часовых поясов, гораздо больше. Например, на выраженность явлений смены часовых поясов и формирование клинического ССЧП влияют продолжительность светового дня в пунктах вылета и прилета, сезонная и широтная составляющие, изменения фотопериода, индивидуальные особенности человека, длительность самого перелета, промежуточные остановки, факт пересечения линии перемены дат и даже время вылета. Большие индивидуальные различия в скорости и направлении адаптации создают сложности для планирования временного режима в соответствии с циркадианной фазой каждого человека.
Лечение синдрома смены часовых поясов
В лечении ССЧП применяются медикаментозные средства [5], физиотерапия [43], планирование и организация режима сна, естественного освещения [17, 36]. Наибольшее распространение получил комплексный метод терапии ССЧП с использованием хронобиологического подхода [40, 44].
Медикаментозное лечение ССЧП складывается из терапии дневной сонливости, сниженной работоспособности и собственно трудностей засыпания и поддержания сна в условиях нового местопребывания. Для повышения уровня бодрствования и преодоления дневной сонливости при ССЧП зарубежные авторы предлагают принимать кофеин [45], модафинил и армодафинил [46]. Модафинил – эффективный аналептик [47], несмотря на это, он не меняет хронобиологической реактивности организма. 18 мая 2012 г. модафинил включен в список наркотических средств и психотропных веществ, оборот которых в Российской Федерации ограничен и в отношении которых устанавливаются меры контроля [48]. Всемирным антидопинговым агентством препарат внесен в список запрещенных стимуляторов [49].
Для улучшения дневного сна применяются препараты различных фармакологических групп. Во-первых, препараты бензодиазепинового ряда с коротким периодом полувыведения [50, 51]. В частности, в специализированной литературе сообщалось о приеме с этой целью темазепама [51–53], который широко использовали британские летчики и коммандос в ходе Фолклендского конфликта [13]. Во-вторых, гипнотики (снотворные средства): золпидем [54, 55] и зопиклон [56]. С целью достижения комплексного эффекта терапии – уменьшения дневной сонливости, повышения работоспособности и нормализации сна предлагается сочетать препараты обеих групп [54]. Сообщалось о более выраженном стимулирующем эффекте кофеина и модафинила после приема золпидема [54].
При назначении медикаментозных средств для лечения ССЧП признанный авторитет в области терапии нарушений сна A.N. Nicholson рекомендует учитывать направление перелета. По мнению этого специалиста, после полета на восток гипнотик может быть полезен, но не так необходим после полета на запад, особенно если пересекается менее пяти-шести часовых поясов [33].
Стоит отметить, что и бензодиазепины, и снотворные третьего поколения (тоже агонисты бензодиазепиновых рецепторов), особенно при систематическом употреблении, вызывают изменение архитектуры сна [57]. В отличие от них мелатонин – пептид, секретируемый эпифизом в темное время суток, реализует сомногенный механизм, вероятно, через МТ1- и МТ2-рецепторы супрахиазматических ядер гипоталамуса [35]. Препараты мелатонина широко применяются для коррекции явлений смены часовых поясов и лечения ССЧП [29, 38, 39]. Считается, что мелатонин не нарушает архитектуру сна [35]. Однако некоторые авторы выражают сомнение в эффективности препаратов мелатонина в лечении ССЧП: «утверждение о том, что мелатонин ускоряет переход цикла „сон – бодрствование“ в новый часовой пояс, является спорным, и его рекомендуемое использование может ухудшить внимание в рабочее время» [33]. Это привело к попыткам сочетать мелатонин с другими медикаментозными препаратами [45, 53] и физиотерапевтическими методиками [44].
Возможное решение проблемы инсомнии при смене часовых поясов – прием доксиламина, блокатора Н1-гистаминовых рецепторов из группы этаноламинов. Препарат оказывает снотворное, седативное и М-холиноблокирующее действие, сокращает время засыпания, улучшает качество сна, не изменяя его структуры. Длительность действия доксиламина составляет шесть – восемь часов [58]. Рациональным прием доксиламина представляется при кратковременном (одни сутки – трое суток) пребывании в месте перелета, учитывая рекомендации [34]. Один из препаратов доксиламина, доступных в России, – Реслип (АО «Фармпредприятие «Оболенское»), содержащий 15 мг активного вещества.
За рубежом для коррекции физиологического десинхроноза при смене часовых поясов и лечения ССЧП широко применяется фототерапия – физиотерапевтический метод, основанный на воздействии яркого света на зрительные среды глаза [12, 43]. Считается, что фототерапия более эффективно, чем медикаменты, смещает фазу биологических ритмов, в частности ритмов секреции мелатонина и базальной температуры тела [43]. При этом важно соблюдать режим фототерапии, принципиально отличающийся при перелетах в западном и восточном направлении [40, 59].
Наиболее эффективной стратегией коррекции смены часовых поясов признается хронобиологический подход, совмещающий фототерапию и прием мелатонина (или гипнотиков) в определенное время суток в сочетании с пред- и послеполетным изменением режима сна и избеганием яркого освещения [4, 17, 36, 40, 44].
Рассмотрим подробнее хронобиологическую стратегию коррекции явлений смены часовых поясов на примере перелета по маршруту Хабаровск – Москва и обратно (рис. 1 и 2).
Если человек совершил перелет по маршруту Хабаровск – Москва в воскресенье и, стараясь соответствовать местному (московскому) ритму социальной активности и циклу «свет – темнота», пытается заснуть в 23:30 (по московскому времени), то его биологические ритмы (рассчитанные по моменту Тmin) будут отставать* от цикла «активность – покой» в Москве и задерживаться по отношению к хабаровскому времени в течение по крайней мере шести суток. Однако, как видно на рис. 1, надир ритма температуры тела не совпадает с интервалом сна только один раз – в день прилета. В остальные дни, хотя имеется отставание ритма температуры от ритма сна – бодрствования, Тmin расположен в зоне сна. При обратном перелете Москва – Хабаровск возможны два варианта: задержка и опережение – отставание фазы биологических ритмов по отношению к московскому времени. Так или иначе, исходное положение фазы в 04:00 часа утра будет достигнуто гораздо позже, чем при перелете в западном направлении – только на девятый день. Однако в случае опережающей фазы надир ритма температуры тела «войдет» в зону сна на пятые-шестые сутки, а в случае задержанной фазы – только на девятые.
Комплекс хронобиологических мер позволяет сгладить проявления смены часовых поясов (см. рис. 2). При полете в западном направлении большое значение имеет предполетное изменение расписания сна. Более поздний отход ко сну (на 1,5–2 часа в сутки) за два дня до вылета инициирует задержку Тmin, сокращая время адаптации к новым условиям примерно в два раза (дни, обозначенные –2, –1 и 0 на рис. 2). Сон в самолете также позволяет «затянуть» фазу цикла «сон – бодрствование», способствуя смещению надира ритма температуры тела в естественное для пункта прилета положение. Важный момент – искусственное освещение (фототерапия) непосредственно перед сном в предполетный период (L на рис. 2), которое помогает задержать фазу биологических ритмов, и ограничение естественного освещения с помощью темных солнцезащитных очков в первые часы после пробуждения в день вылета (D на рис. 2). Пребывание в условиях естественного солнечного освещения в первый день, а при необходимости и вечерние сеансы искусственного освещения в первые двое-трое суток после прилета (S и L в верхней части рис. 2) также способствуют «затягиванию» биологических ритмов.
При возвращении из Москвы в Хабаровск хронобиологическая корректировка осуществляется с помощью приема мелатонина или гипнотика с коротким периодом полувыведения за одну ночь до вылета с дальнейшим приемом препарата после прибытия, что ведет к смещению фазы биологических ритмов на более раннее время (М на рис. 2), пребывания в условиях естественного освещения после пробуждения в день вылета и в течение недели после перелета (S в правой нижней части рис. 2).
Представленная схема комплексной коррекции явлений быстрой смены часовых поясов рекомендуется многими современными зарубежными хронофизиологами [4, 17, 30, 36, 40, 44]. К сожалению, на практике она зачастую не обеспечивает полного устранения явлений смены часовых поясов и симптомов ССЧП. Вероятно, основная проблема заключается в том, что ритм базальной температуры тела (в отличие, например, от ритма мелатонина) обладает значительной инертностью и его не всегда можно «сдвинуть» даже с помощью совокупных мер: модификации режима сна, фототерапии, приема мелатонина и регуляции цикла «свет – темнота». Тем не менее комплексная коррекция явлений смены часовых поясов позволяет уменьшить их глубину и выраженность, снизить риск хронического ССЧП.
Практические рекомендации
- Единственный способ избежать ССЧП – адаптироваться или по крайней мере частично адаптироваться к новому времени перед полетом.
- Правильный расчет комплексной коррекции явлений смены часовых поясов возможен только в том случае, если установлено положение циркадианной фазы человека.
- Лица с явным утренним хронотипом («жаворонки») могут испытывать более выраженные явления смены часовых поясов. Им рекомендуется использовать соответствующие стратегии, чтобы избежать расстройства сна.
- Наиболее эффективна комплексная коррекция явлений смены часовых поясов, включающая фототерапию, прием снотворного с коротким периодом полувыведения (или мелатонина), планирование режима сна до и после перелета, сон в самолете, избегание яркого освещения в определенные временные интервалы. Время проведения процедур определяется временем в зоне прилета.
- При кратковременном пребывании в пункте назначения нет смысла пытаться адаптировать циркадианную систему к новому часовому поясу. Необходимо сохранить сон, насколько это возможно, мерами гигиены сна и/или снотворными средствами и поддерживать состояние бодрствования, например с помощью кофеина. Планировать мероприятия в пункте назначения желательно на момент максимальной работоспособности.
- При длительном пребывании и в тех случаях, когда критически важно сохранить работоспособность сразу по прибытии, помимо комплекса коррекции явлений смены часовых поясов рекомендуется предполетное изменение графика сна.
- При пребывании в пункте назначения от трех до шести дней используются те же рекомендации, что и для длительного пребывания, желательно смещение надира ритма температуры тела в период сна.
Публикация поддержана компанией АО «Фармпредприятие «Оболенское».
* В англоязычной литературе принят термин to advance – опережать. В русском языке из-за антонимичности слов «опережать» и «отставать» возможна смысловая путаница.
I.V. Pudikov
Alekseev’s Clinical Psychiatric Hospital, Moscow
Contact person: Igor Valeryevich Pudikov, pudys@yandex.ru
Describe the clinical symptoms of jet lag associated with transmeridian travel. Clinical disorders and adaptive reactions in transmeridian flights are considered as manifestations of desynchronosis caused by the mismatch of human biological rhythms with the social rhythm of activity-rest and light-dark cycle at the destination. The issues of prevention and treatment of time zone change syndrome are discussed.
