Головная боль является частой жалобой у детей и подростков, что подтверждено многочисленными эпидемиологическими исследованиями. Распространенность головной боли увеличивается с возрастом, достигая пика примерно в 11–13 лет у обоих полов [1]. В возрасте 3 лет головная боль возникает у 3–8% детей [2], 5 лет – у 19,5%, 7 лет – у 37–51,5% [3, 4]. У 7–15-летних распространенность головных болей колеблется от 26 до 82% [5], причем из них каждый четвертый ребенок жалуется на регулярно повторяющиеся головные боли [6]. За последние 30 лет отмечается увеличение представленности головных болей в детской популяции, что, несомненно, вызывает тревогу и, вероятно, обусловлено неблагоприятными изменениями в образе жизни детей. Известно, что у детей, страдающих головными болями, отмечается снижение академической успеваемости, повышается риск развития эмоциональных нарушений не только из круга тревожных, но и депрессивных расстройств [7].
Первичные головные боли, особенно мигрень и головная боль напряжения (ГБН), – самые частые формы головных болей у детей. В структуре форм головных болей мигрень с аурой и мигрень без ауры составляют около 34%, эпизодические и хронические ГБН – около 42%, сочетание мигрени и ГБН – 10%, оставшиеся 14% приходятся на другие формы головных болей [8]. По сведениям некоторых авторов, распространенность мигрени колеблется от 3,2 до 14,5% [9, 10, 11]. У детей, страдающих мигренью, положительный семейный анамнез регистрируется в 60–77,5% случаев [12]. Вторичные головные боли в клинической практике встречаются реже. Однако именно они являются главной причиной первичного обращения за медицинской помощью, особенно в отделения скорой помощи.
Так, по данным детского госпиталя г. Майами, из 53 988 детей, госпитализированных в клинику за год, 1,3% поступили с жалобой на головную боль. Из них у 39,2% была диагностирована внечерепная вирусная инфекция, 16% – синусит, 15,6% – мигрень, 6,6% – посттравматическая головная боль, 5,2% – головные боли на фоне вирусного менингита, 4,9% – стрептококкового фарингита и у 4,5% – головные боли напряжения [13]. В случае вирусных инфекций головная боль является общемозговым симптомом на фоне инфекционно-токсического процесса и ликвородинамических нарушений и исчезает при купировании основного заболевания, что является основной характеристикой для всех вторичных головных болей.
Вопросы диагностики
Первично возникший приступ мигрени с аурой наиболее часто приходится дифференцировать с явлениями преходящих нарушений мозгового кровообращения. Основной акцент при дифференциальной диагностике в данном случае делается на особенностях течения очаговой симптоматики ауры (продолжительность и стойкость симптомов, устойчивая латерализация и нарастание выраженности симптомов при повторных приступах). Из диагностических методов, применяемых для дифференциальной диагностики преходящих нарушений мозгового кровообращения, наиболее широкое применение получил метод ультразвуковой допплерографии.
Данный метод является скрининговым и позволяет выявить снижение мозгового кровотока путем измерения скорости кровотока в артериях основания мозга и сосудах шеи, установить наличие признаков сосудистых аномалий (деформаций, гипоплазий артерий), выявить наличие вертеброгенных влияний на показатели кровотока по позвоночным артериям при функциональных пробах, оценить адекватность церебрального венозного кровотока путем исследования скорости кровотока по прямому синусу, определения включения компенсаторных путей венозного оттока из полости черепа. Признаками нарушения венозного оттока из полости черепа являются повышение систолической скорости кровотока по прямому синусу более 30 см/с, появление кровотока по позвоночным венозным сплетениям в горизонтальном положении, определение ретроградного кровотока по глазничным венозным сплетениям. Для оценки тяжести венозной дисфункции выделяют три степени нарушения венозного оттока из полости черепа:
- легкая степень. Регистрируется один из признаков компенсации (если этим признаком является повышение линейной скорости кровотока (ЛСК) по прямому синусу, то значения ЛСК должны быть больше 40 см/с);
- умеренная степень. Регистрируются два признака компенсации (если один из этих признаков – повышение ЛСК по прямому синусу, то значения ЛСК должны быть больше 30 см/с);
- выраженная степень. Регистрируются три признака компенсации. В случае регистрации повышения ЛСК по прямому синусу больше 40 см/с достаточно еще только одного признака компенсации.
Данный метод позволяет также оценить состояние тонуса артериокапиллярного русла мозговых сосудов исходя из значений индекса периферического сопротивления (индекс резистентности). Сосудистый тонус регулируется вегетативной нервной системой и является индивидуальным параметром. С учетом этого, метод ультразвуковой допплерографии позволяет определить преобладание типа вегетативного обеспечения у больного.
Профилактическая терапия рецидивирующих головных болей у детей
В связи с малой изученностью действия или по причине большого количества побочных эффектов препаратов, традиционно применяемых у взрослых (преимущественно антидепрессантов, современных обезболивающих и противосудорожных препаратов), лечение головных болей в детском возрасте представляется сложной задачей для неврологов и педиатров.
Немедикаментозные методы
Профилактическую терапию головных болей начинают с применения немедикаментозных подходов, включающих рекомендации по режиму дня, изменения в диете, обучение методам релаксации. Контроль стресса и устранение других модифицируемых провоцирующих факторов должны стать первым шагом в профилактике приступов головной боли. Одним из основных триггеров головной боли у детей является стресс, значение которого часто недооценивают. К значимым стрессовым воздействиям относятся длительная болезнь кого-либо из близких родственников, семейные конфликты, развод родителей, проблемы во взаимоотношениях с членами семьи, боязнь неудач в школе, страх перед учителями, а также неприязненное поведение одноклассников (дразнят, запугивают ребенка). Приступы мигрени могут возникать в период стресса или, чаще, в период релаксации после стресса. Если провоцирующим фактором является стресс, то приступы у ребенка отмечаются в школе или при возвращении из школы домой. Приступы крайне редко наблюдаются при утреннем пробуждении. Мигрень с одинаковой частотой встречается как у вялых, инертных, так и у активных, подвижных детей.
Приступ головной боли может спровоцировать употребление определенных продуктов питания. Вещества, входящие в состав пищевых продуктов в качестве вкусовых добавок и консервантов, обычно содержатся в низких концентрациях и вызывают побочные эффекты только у предрасположенных к этому лиц, в том числе пациентов с мигренью. Нитриты, содержащиеся в таких мясных изделиях, как ветчина, салями, хот-доги, являются мощными вазодилататорами. Вскоре после употребления этих продуктов в пищу может возникнуть диффузная, пульсирующая головная боль. Глутамат натрия, используемый преимущественно в китайской кухне, также может вызвать вазодилатацию. У чувствительных лиц через 20 минут после приема продуктов, содержащих глутамат натрия, развивается пульсирующая головная боль. Только полное исключение продуктов, содержащих данные пищевые добавки, может предотвратить развитие головной боли у предрасположенных лиц.
Такие виды немедикаментозного лечения, как физиотерапия, массаж, плавание, оптимизация режима дня и другие, важны при ГБН. Поскольку к ГБН может привести неправильное положение головы во время ночного сна, пациентам следует обратить внимание на «удобство» своих подушек и постели. Хороший миорелаксирующий и антистрессовый эффект оказывают хвойные ванны, которые принимают вечером перед сном. Не всегда у ребенка с ГБН сразу удается выявить хроническую стрессовую ситуацию, но если она обнаружена (развод родителей, физическое насилие, конфликтная ситуация в школе), то лечение головной боли должно начинаться с устранения или минимизации воздействия стрессовой ситуации. Хроническая ГБН не лишает пациентов возможности повседневной активности, но приносит им эмоциональный дискомфорт, хроническое чувство усталости, «разбитости». Оптимальный подход к лечению данной формы головной боли будет заключаться в применении средств, влияющих на психоэмоциональную сферу и хроническое мышечное напряжение.
Фармакотерапия
В комплексной профилактической терапии первичных головных болей отечественные специалисты широко используют вазоактивные, вегетостабилизирующие и ноотропные препараты. Эти лекарственные средства улучшают обменные процессы в центральной нервной системе (ЦНС), обладают спазмолитическим, успокаивающим или активирующим действием и показаны для профилактической терапии головных болей. Однако выбор препарата затруднен отсутствием четких клинических маркеров в структуре головной боли. Как показали наши исследования, у пациентов с одним типом головной боли исходное состояние вегетативного обеспечения и церебральной гемодинамики может быть различным. А значит, выбор препарата должен носить индивидуальный характер, основанный на объективных данных, которыми являются показатели состояния церебральной гемодинамики, выявленные по данным ультразвуковой допплерографии.
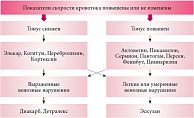
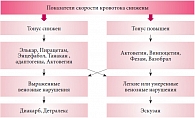
Авторами разработан общий алгоритм назначения вазоактивных и нейрометаболических препаратов для профилактической терапии пациентов с рецидивирующими первичными головными болями, учитывающий исходное состояния церебральной гемодинамики как артериального, так и венозного русла (рис. 1 и 2). При повышении уровня кровотока наблюдается увеличение объема крови, поступающей в полость черепа. Для обеспечения адекватности механизмов ауторегуляции церебральной гемодинамики необходима нормализация состояния сосудистого тонуса с улучшением микроциркуляции, нормализации метаболических процессов и усилением венозного оттока. Назначаемые препараты должны обладать легким вазодилатирующим и седативным эффектом (особенно при повышении сосудистого тонуса).
При снижении кровотока необходимо обеспечить адекватный приток крови к головному мозгу и улучшить венозный отток крови из полости черепа. Следует отдавать предпочтение препаратам с активирующим действием на ЦНС и препаратам, усиливающим церебральный кровоток с вазодилатирующим эффектом, но не вызывающим отчетливого снижения артериального давления. Хорошо зарекомендовал себя для профилактической терапии головных болей препарат Актовегин, оказывающий комплексное метаболическое и антигипоксантное действие, связанное с входящими в его состав олигопептидами, нуклеозидами, аминокислотами, микро- и макроэлементами, жирными кислотами, олигосахаридами. Особенно он эффективен в комплексной терапии головных болей при метаболическом дефиците вследствие повышения сосудистого тонуса и снижения уровня кровотока.
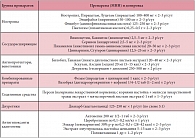
Еще одним препаратом выбора является Энцефабол (пиритинол), который по химической структуре может рассматриваться как удвоенная молекула пиридоксина, содержащая дисульфидный «мостик» (дисульфид пиридоксина). При различных патологических состояниях Энцефабол повышает в головном мозге сниженный метаболизм посредством увеличения захвата и утилизации глюкозы, активирует метаболизм нуклеиновых кислот и высвобождение ацетилхолина в синапсах, улучшает холинергическую передачу между нейронами, повышает устойчивость мозга к гипоксии. При длительном приеме Энцефабол увеличивает работоспособность и способность к обучению, оказывает стимулирующее действие на высшие психические функции, а также на симпатический отдел нервной системы. В таблице 1 приведены терапевтические дозы препаратов, назначаемых в комплексной профилактической терапии головных болей.
Собственный опыт
На кафедре неврологии, нейрохирургии и медицинской генетики педиатрического факультета РНИМУ им. Н.И. Пирогова проведено исследование состояния церебральной гемодинамики у детей с эпизодическими головными болями напряжения, мигренью с аурой и мигренью без ауры в сравнении с контрольной группой здоровых детей. Диагноз головной боли устанавливали на основании диагностических критериев Международной классификации головных болей II пересмотра (2004). Исследование проводилось в межприступный период до лечения и через 1 месяц после проведенного курса терапии. Применялись следующие критерии исключения: наличие органической патологии ЦНС, соматической патологии в стадии обострения, инфекционной патологии на момент или за месяц до обследования, черепно-мозговой травмы, перенесенной ранее одного года от момента возникновения головных болей. Характеристики групп обследованных детей приведены в таблице 2.
По результатам проведенного обследования было установлено, что изменения состояния церебральной гемодинамики в разных группах пациентов носили не однонаправленный характер. Пациенты различались в зависимости от состояния сосудистого тонуса и уровня кровотока. Так, в группе больных с эпизодическими ГБН снижение сосудистого тонуса отмечалось у 72% пациентов, а повышение сосудистого тонуса – только у 10%. В группе детей с мигренью без ауры изменения сосудистого тонуса характеризовались преобладанием снижения сосудистого тонуса – у 71% больных, повышенный сосудистый тонус наблюдался у 21% больных. У всех пациентов в группе больных мигренью с аурой отмечалось снижение сосудистого тонуса.
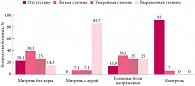
Результаты оценки состояния венозной гемодинамики показали, что во всех группах больных детей отмечен довольно высокий процент пациентов с венозными нарушениями, причем у больных мигренью с аурой процент выраженных венозных нарушений был выше, чем в группе больных мигренью без ауры (рис. 3). При анализе степени выраженности венозных нарушений в зависимости от возраста детей отмечена тенденция нарастания числа больных с выраженными нарушениями и снижения процента больных с умеренными нарушениями по мере увеличения возраста. Была также выявлена прямая связь между степенью выраженности венозной дисфункции и снижением сосудистого тонуса, что объясняется особенностями регуляции вегетативной нервной системы с преобладанием парасимпатической направленности. Подобные наблюдения у больных с ГБН и мигренью отмечают и другие авторы [14–16].
После проведенного курса дифференцированной терапии все больные отмечали улучшение общего самочувствия, жалобы на головные боли прекратились или значительно сократились. Так, у детей с частыми приступами мигрени отмечалось отчетливое снижение частоты приступов в среднем с 1–2 раз в неделю до 1–2 раз в 2–3 месяца, отмечалось ослабление интенсивности головной боли и сокращение времени приступа. Показатели церебральной гемодинамики отчетливо улучшились. Так, нормализация венозного кровотока отмечалась у 33% больных, уменьшение степени венозной дисфункции – у 62%. Отмечено также снижение скорости кровотока по прямому синусу с 43 ± 11,67 см/с до 31,4 ± 3,71 см/с (p = 0,021). Нормализация тонуса артериокапиллярного русла наступила у 47% больных, тенденция к улучшению отмечалась у 51% больных.
Таким образом, с помощью неинвазивной методики ультразвуковой допплерографии можно выявить тип регуляторных нарушений церебральной гемодинамики и проследить динамику их изменений на фоне лечения. При выборе лечебной тактики головных болей в сочетании с нарушениями регуляции церебральной гемодинамики необходимо опираться на показатели состояния тонуса артериального русла, уровня кровотока и степени нарушения венозного оттока из полости черепа. Проводимая терапия должна носить дифференцированный характер, учитывающий состояние церебральной гемодинамики и вегетативного обеспечения у конкретного больного. Проведенная согласно типу выявленных нарушений комплексная вазоактивная и нейрометаболическая терапия у детей с головными болями показала свою высокую эффективность.
Заключение
Зная исходный тип церебральной гемодинамики, можно проводить дифференцированную патогенетическую терапию, направленную на восстановление физиологической регуляции кровоснабжения головного мозга. Нормализация и поддержание адекватного метаболизма в ЦНС приводит к прерыванию патофизиологического механизма возникновения головной боли с участием сосудистых факторов. Учитывая то, что у детей система регуляции гемодинамики достаточно нестабильна и находится в процессе развития, нарушение ее нормального функционирования на ранних этапах может привести к отставанию процессов созревания и закреплению патологических механизмов регуляции и в дальнейшем стать причиной органической сосудистой патологии. Своевременная патогенетическая терапия, направленная на улучшение метаболических процессов, снижает риск возникновения цереброваскулярной патологии в старшем возрасте и способствует адекватному формированию психоэмоциональных реакций.
NB
Как снизить риск рецидивов приступов головной боли у ребенка: практические советы
- Соблюдение постоянного режима питания с употреблением достаточного количества жидкости (4–8 стаканов в день) и регулярным приемом пищи
- Отказ от продуктов или их компонентов, которые провоцируют головную боль (например, кофеин, присутствующий в напитках типа колы). В отношении таких продуктов, как сыр, темный шоколад, какао, орехи, рекомендуется разумное ограничение употребления, но не полный отказ
- Полноценный сон. Регулярно ложиться спать в одно и то же время, продолжительность ночного сна должна составлять 8–10 часов
- Соблюдение режима дня со сбалансированным чередованием школьных занятий c отдыхом, спортом и двигательной активностью. При этом необходимо исключить перегрузки и стрессовые ситуации
- Регулярные занятия физической культурой с умеренными нагрузками способствуют уменьшению частоты и интенсивности головных болей. Однако в случае уже начавшегося приступа мигрени физические упражнения приводят к усилению боли
- Избегать длительного пребывания перед экраном телевизора или компьютера
- Способствовать формированию у ребенка положительной самооценки. Обеспокоенность и тревога родителей не должны вызывать у ребенка ощущения беспомощности, неспособности вести нормальный образ жизни. Родители должны не ограничивать, а максимально поощрять различные виды активности ребенка, обычные для его возраста
- Необходимо проинформировать школьных педагогов о том, что ребенок страдает головными болями и получает по этому поводу лечение. Во избежание переутомления очень важно индивидуальное планирование учебных нагрузок. При плохом самочувствии ребенку следует предоставлять возможность пропустить урок или один день занятий в школе
- В случае если у ребенка с головными болями появились повышенная тревожность и подавленное настроение, следует немедленно проконсультироваться по этому поводу со специалистом
- Рекомендуется вести дневник самочувствия, в котором необходимо фиксировать дни и время возникновения головной боли, предшествовавшие приступу события или факторы, способные спровоцировать приступ, продолжительность головной боли и другие особенности
- Наблюдение врачом в динамике и точное выполнение его рекомендаций