Помповая инсулинотерапия при различных состояниях у пациентов с сахарным диабетом 1 типа
- Аннотация
- Статья
- Ссылки
- English


Адекватная инсулинотерапия играет важную роль в профилактике сосудистых осложнений и предполагает максимальное достижение у пациентов с сахарным диабетом (СД) параметров углеводного обмена, характерных для здорового человека.
Современные препараты инсулина отличают меньшая иммуногенность и более высокая скорость абсорбции. Внедрение в практику базисно-болюсного режима инсулина с самоконтролем показателей углеводного обмена позволило резко сократить риск развития микрососудистых осложнений. Тем не менее даже введение современных препаратов инсулина в режиме интенсифицированной терапии не способно полностью имитировать физиологическую пульсирующую секрецию эндогенного инсулина.
Решением данной проблемы является внедрение в клиническую практику носимых дозаторов инсулина, так называемых инсулиновых помп. К несомненным преимуществам подобного способа введения инсулина относится возможность точного подбора дозы базального инсулина, имитирующего физиологическую секрецию у конкретного больного СД.
Нами были проведены исследования, посвященные сравнительной оценке двух способов введения инсулина – многократных подкожных инъекций инсулина (МПИИ) и постоянной подкожной инфузии инсулина (ППИИ) при различных состояниях у пациентов с СД 1 типа. Во всех исследованиях использовались носимые дозаторы инсулина – Акку-Чек Спирит Комбо (Accu-Chek Spirit Combo) в комбинации c экспресс-анализатором (глюкопультом) Акку-Чек Перформа Комбо (Accu-Check Performa Combo) или без него.
Автономная кардиоваскулярная нейропатия у детей и подростков с сахарным диабетом 1 типа
Одним из наиболее грозных осложнений СД считается поражение вегетативной нервной системы, ответственной за регуляцию ритма сердца. Снижение вариабельности сердечного ритма – наиболее ранний признак кардиальной дизавтономии. В связи с этим нами был проведен анализ параметров вариабельности ритма сердца (ВРС) как маркера нарушения вегетативной регуляции функционирования сердечно-сосудистой системы в зависимости от способа введения инсулина – МПИИ или ППИИ.
У 101 пациента, госпитализированного в отделение эндокринологии детской республиканской клинической больницы Министерства здравоохранения Республики Татарстан с 2009 по 2011 г., изучали особенности поражения автономной нервной системы, регулирующей деятельность сердца и кровеносных сосудов, на фоне СД 1 типа. Средний возраст больных составил 12,5 года: 8 (7,9%) пациентов были в возрасте от 5 до 9 лет, 58 (57,4%) – от 10 до 14 лет, 35 (34,7%) – от 15 до 17 лет.
Все пациенты, участвовавшие в исследовании, находились на базисно-болюсной инсулинотерапии в режиме многократных подкожных инъекций (n = 89) или постоянной подкожной инфузии с помощью носимых дозаторов инсулина (n = 12) с использованием аналогов инсулина пролонгированного (гларгин, детемир) и/или ультракороткого действия (аспарт, лизпро).
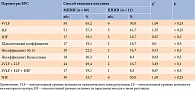
Как показали результаты, доля пациентов с патологическими значениями тех или иных параметров ВРС не различалась в группах детей и подростков, получавших инсулин с помощью инсулиновой помпы или шприц-ручек (табл. 1).
На первый взгляд, у пациентов, получавших инсулин с помощью носимого дозатора, более выраженная ВРС практически по всем параметрам. Между тем статистически значимы только повышение общей мощности спектра, коэффициента пробы Вальсальвы и изменение показателей геометрического анализа ВРС – вариационного размаха и индекса напряжения. Для показателей больных, получавших инсулин в режиме МПИИ, характерно существенное преобладание в спектре низкочастотного диапазона, что свидетельствует о преимущественном симпатическом влиянии на сердечно-сосудистую систему (табл. 2).
Таким образом, достоверно более низкие значения индекса напряжения у детей и подростков позволяют предположить, что при ППИИ напряжение адаптационных систем организма меньше, чем при МПИИ [1, 2].
Беременность и сахарный диабет
Сахарный диабет и беременность отрицательно влияют друг на друга. Особенно неблагоприятно влияние СД матери на внутриутробное развитие плода, следствием которого нередко становятся гибель плода, формирование пороков развития или рождение больного ребенка. Сказанное позволяет относить беременных, больных сахарным диабетом, и их детей к группе высокого риска.
Была проведена оценка состояния 42 детей, рожденных на сроке 38–40 недель у больных СД 1 типа, сопоставимых по степени компенсации углеводного обмена, в зависимости от метода введения инсулина у матери. Оценивали вес при рождении, состояние ребенка по шкале Апгар, необходимость реанимационных мероприятий, частоту гипогликемий.
В зависимости от метода введения инсулина было сформировано две группы: с введением инсулина в виде МПИИ (n = 16) и с введением инсулина в виде ППИИ (n = 26).
По возрасту матери, длительности диабета, степени компенсации и стадии диабетической нефропатии группы были сопоставимы (р > 0,05). Возраст родильниц в группе МПИИ составил 26 лет (24,0; 29,0), в группе ППИИ – 26,5 года (24,3; 29,8) (р = 0,8), длительность диабета – 5,5 года (2,3; 9,0) и 7,0 года (3,3; 14,0) соответственно (р = 0,2). Степень компенсации оценивалась по уровню гликированного гемоглобина (НbА1с). В группе МПИИ уровень НbА1с составил 6,9% (6,2; 7,4), в группе ППИИ – 5,2% (4,7; 6,2) (р = 0,1).
Как показали результаты, в группе МПИИ вес ребенка при рождении составил 3615,0 г (3512,5; 4142,5), что было статистически значимо выше, чем в группе ППИИ – 3060,0 г (2900,0; 3707,5) (р = 0,01) (табл. 3).
По шкале Апгар группы статистически значимо не различались: 7,5 балла (7,5; 8,0) – в группе МПИИ и 7,8 балла (7,5; 8,5) – в группе ППИИ (р = 0,04). Необходимость в реанимационных мероприятиях, зарегистрированная у 20% новорожденных группы МПИИ, была связана с асфиксией плода. В группе ППИИ реанимационные мероприятия не потребовались ни одному ребенку. Гипогликемии отмечались более чем у половины детей (64,3%) группы МПИИ. В группе ППИИ этот показатель составил 22,2% (р = 0,04) (табл. 3).
При анализе исходов беременности установлено, что процент беременных с СД 1 типа, родоразрешение у которых произошло на сроке 38–40 недель, был выше при использовании ППИИ. При досрочном родоразрешении средний срок гестации на помповой инсулинотерапии составил 34 недели, на общепринятой схеме с помощью шприц-ручек – 30 недель. Это также влияло на состояние новорожденных.
Таким образом, состояние детей, рожденных в срок у больных СД 1 типа, при использовании ППИИ по сравнению с МПИИ улучшается. Значительно меньше наблюдается проявлений диабетической фетопатии в виде макросомии, гипогликемии при рождении. Снижается необходимость в реанимационных мероприятиях. Инсулиновая помпа позволяет сохранить и пролонгировать беременность даже при тяжелых осложнениях диабета. Применение помпы во время беременности также способствует лучшей адаптации новорожденных, поскольку снижает частоту макросомии, неонатальных гипогликемий, морфофункциональной незрелости и ишемического поражения головного мозга. В настоящее время помповая инсулинотерапия считается наиболее эффективным средством, позволяющим улучшить гликемический контроль и получить лучшие исходы беременности при СД [3].
Диабетическая гастропатия у больных сахарным диабетом 1 типа
Клинические симптомы диабетической гастропатии у больных СД 1 типа появляются спустя некоторое время после верификации диагноза СД. Выраженные нарушения эвакуации из желудка выявляются у 25–55% больных СД 1 типа и 30% пациентов с СД 2 типа [4, 5].
В ходе исследования оценивали характер моторно-эвакуаторных нарушений методом ультразвука (УЗ) у больных СД 1 типа на доклинической стадии в зависимости от режима инсулинотерапии и показателей контроля гликемии.
Обследовано 50 пациентов с СД 1 типа. Они были разделены на две группы. Пациенты первой группы получали лечение методом непрерывной подкожной инфузии инсулина с помощью носимого инсулинового дозатора, пациенты второй – лечение методом многократных подкожных инъекций. Больные обеих групп были сопоставимы по половозрастным характеристикам и длительности СД 1 типа. Контрольную группу составили 15 здоровых добровольцев.
Всем участникам проводилось исследование на УЗ-аппаратах ЕКО7 (Samsung Medison). Для оценки гликемического контроля проводили анализ HbA1c, суточное мониторирование глюкозы (CGMS System ММТ – 7310 3.0С), благодаря которым были рассчитаны основные параметры вариабельности гликемии (SD, CONGA, LI, JINDEX, LBGI, HBGI, MODD, MAGE, ADDR, MVALUE, MAG).
Средний возраст пациентов составил 28,2 ± 5,2 года, средняя длительность СД – 11,9 ± 5,6 года.
Как показали результаты, в первой группе средний уровень HbA1c составил 6,56 ± 0,9%, во второй – 8,89 ± 1,6%. Гипомоторная функция выявлена у 33,3% больных первой группы и у 42,1% второй. Гастропарез зафиксирован в 6,7 и 36,8% случаев соответственно. Эвакуаторная функция не нарушена у 60% больных первой группы и 21,1% пациентов второй. Проведенный анализ данных вариабельности гликемии (SD, LI, JINDEX, LBGI, HBGI, MODD, MAGE, ADDR, MVALUE, MAG) показал статистически значимые различия между группами (p < 0,03).
Таким образом, нарушения моторно-эвакуаторной функции желудка на ранней стадии развития диабетической гастропатии позволяет выявить УЗ-диагностика. В отличие от многократных подкожных инъекций инсулина при использовании постоянных подкожных инфузий инсулина отмечается снижение вариабельности гликемии в течение суток, что приводит к уменьшению нарушений моторно-эвакуаторной функции желудка у пациентов с СД 1 типа [6, 7].
Контроль постпрандиальной гликемии с помощью индивидуальных коэффициентов на еду, уменьшение количества инъекций, снижение вариабельности гликемии и связанное с этим улучшение самочувствия больных делают метод помповой инсулинотерапии привлекательным для врачей и пациентов.
F.V. Valeyeva, T.A. Kiseleva, M.R. Shaydullina, Z.R. Alimetova, Yu.U. Sharipova, D.S. Tayupova
Kazan State Medical University
Contact person: Farida Vadutovna Valeyeva, val-farida@yandex.ru
Efficacy of insulin pump therapy is superior to the efficacy of split therapy that was confirmed in a number of clinical studies. By using insulin pump therapy it was shown to improve parameters of carbohydrate turnover and decrease rate of severe hypoglycemia. As a result it slows down progression of microvascular complications and improve patients’ life quality.
