Роль топических стероидов при сочетанной патологии лимфоглоточного кольца у детей
- Аннотация
- Статья
- Ссылки
Гипертрофия глоточной миндалины, поддерживающая хронический насморк и затрудняющая носовое дыхание, способствует уменьшению сопротивляемости ребенка к внешним раздражителям, что приводит к развитию многих хронических заболеваний: синуситов, тонзиллита, отитов, поражений бронхолегочной системы, сердечно-сосудистой патологии и других заболеваний [1].
Гипертрофия глоточной миндалины, поддерживающая хронический насморк и затрудняющая носовое дыхание, способствует уменьшению сопротивляемости ребенка к внешним раздражителям, что приводит к развитию многих хронических заболеваний: синуситов, тонзиллита, отитов, поражений бронхолегочной системы, сердечно-сосудистой патологии и других заболеваний [1].




Хронические очаги воспаления в носоглотке изменяют иммунобиологическую реактивность детского организма и обуславливают развитие вторичных иммунопатологических состояний и иммунной недостаточности [2].
У детей хронические заболевания лимфоидного глоточного кольца характеризуются определенными особенностями. Они редко распознаются в первые 2–3 года жизни, когда чаще проявляются гипертрофией миндалин (в большинстве случаев – это гипертрофический тонзиллит и аденоидит). Однако внимание врачей концентрируется на таких проявлениях этих заболеваний, как подверженность частым респираторным вирусным инфекциям (часто болеющие дети) или нарушения дыхания (апноэ во время сна, нарушения носового дыхания). Хронические воспалительные заболевания лимфоидного глоточного кольца выявляются у 47% часто болеющих детей, что в два раза превышает их частоту у детей в общей популяции [3].
Известен тот факт, что хронические заболевания полости носа, околоносовых пазух и носоглотки часто сочетаются между собой. Течение хронических аденоидитов, как правило, сопровождается хроническими ринитами, в частности аллергическими. Аллергическое воспаление глоточной миндалины и ее последующая гиперплазия значительно усугубляют назальную обструкцию. При аллергическом рините глоточная миндалина становится «шоковым органом», где задерживаются ингаляционные агенты (респираторные аллергены) [4]. Распространенность гиперплазии аденоидных вегетаций при аллергическом рините у детей превышает таковую в общей популяции в 2–3 раза. При аллергологическом обследовании детей с высокой степенью гиперплазии глоточной миндалины более чем в 70% случаев регистрируется положительная реакция на неинфекционные аллергены, а при морфологическом и иммуногистохимическом изучении лимфаденоидной ткани носоглотки выявляются характерные признаки их аллергического воспаления (аллергического аденоидита).
Терапевтическая тактика при аллергическом рините регламентирована многими международными согласительными документами. Однако отсутствие в них рекомендаций по ведению пациентов с сопутствующей патологией лимфаденоидной ткани носоглотки определяет многочисленные разночтения в подходе к такой категории больных: от необоснованно широкого применения аденотомии до недопустимой в данной ситуации выжидательной тактики.
Частота рецидивов аденоидных вегетаций у детей после аденотомии колеблется от 4 до 75%. Рецидивы аденоидов после аденотомии развиваются даже при самом тщательном удалении лимфаденоидной гипертрофированной ткани носоглотки.
Сложной проблемой является и тактика лечения хронического аденотонзиллита у детей. До последнего времени имеет место недооценка методов консервативного лечения, при этом неоправданно расширены показания для применения антибиотиков, а также для хирургического вмешательства (аденотонзиллэктомия, аденоэктомия, тонзиллэктомия).
Таким образом, лечение больных с хроническим аденоидитом и сопутствующим аллергическим ринитом является достаточно трудной задачей. Поиск и внедрение новых, щадящих методов лечения данной патологии является оправданным.
Внедрение в клиническую практику интраназальных кортикостероидов революционным образом изменило подходы к лечению аллергических ринитов. Приоритетным выбором топического стероида для лечения аллергических заболеваний у детей является соотношение эффективности и безопасности, которое наиболее значимо в педиатрической оториноларингологии, а также удобство применения.
Назальные глюкокортикостероиды обладают выраженным противовоспалительным эффектом, эффективны в отношении всех симптомов аллергического ринита, назначаются 1–2 раза в сутки, имеют превосходство над антигистаминными препаратами и являются препаратами выбора у больных со среднетяжелым/тяжелым персистирующим ринитом с преобладанием назальной обструкции [5].
Для местной глюкокортикоидной терапии хронического аденоидита с аллергическим ринитом важен комплаенс. Данным требованиям отвечает флутиказона пропионат (Назарел, «Тева»).
Цель исследования
Оценить эффективность применения сочетанной противовоспалительной терапии у детей с хроническим аденоидитом на фоне аллергического ринита и сопоставить исходы оперативного и консервативного лечения детей, больных хроническим аденоидитом на фоне аллергического ринита, по частоте рецидивов аденоидных вегетаций и другим параметрам.
Методы исследования
В качестве показателя оценки состояния местного иммунитета исследовали содержание секреторного компонента (SC) иммуноглобулинов класса А (SIgA) в назальном секрете (по Манчини). Исследование неспецифических факторов защиты слизистой верхних дыхательных путей с изучением активности лизоцима в слюне и назальном секрете проводилось нефелометрическим способом по методу В. Г. Дорофейчук (1968), цитологический анализ назального секрета – по методике А. А. Матвеевой (1986), А. Я. Осина (1986).
Были выделены три группы детей дошкольного возраста (6–7 лет) с аллергическим ринитом и хроническим аденоидитом:
- I группа (n = 103): дети, получающие флутиказона пропионат (Назарел 50 мкг интраназально в каждый носовой ход, 1 раз в день, 30 дней);
- II группа (n = 101): дети, получающие монтелукаст (Сингуляр) – жевательные таблетки 5 мг на ночь 1 раз в день, в течение 30 дней, и флутиказона пропионат (Назарел) 50 мкг интраназально в каждый носовой ход 1 раз в день в течение 1 месяца;
- контрольная III группа (n = 107): дети, получающие симптоматическую терапию сосудосуживающими препаратами в течение недели, промывание носоглотки изотоническим раствором хлорида натрия 0,9%.
Группы были сопоставимы по полу, возрасту детей, этиологии, характеру воспаления и состоянию местных факторов защиты.
Мониторинг местных и неспе-цифических факторов защиты, пикфлуометрию, осмотр специалистов, эндоскопию носоглотки с помощью эндоскопа Eleps проводили до назначения терапии и после проведенной терапии через 1, 3, 6 и 12 месяцев.
Для изучения отдаленных последствий аденотомий также были выделены несколько групп детей:
- дети, страдающие атопией (атопический дерматит, аллергический ринит): группа, в которой была выполнена аденотомия по поводу гипертрофии глоточной миндалины II степени (n = 52); группа, в которой аденотомия не выполнялась, а применялось симптоматическое лечение по поводу гипертрофии глоточной миндалины II степени (n = 51);
- без атопии: группа, в которой была выполнена аденотомия по поводу гипертрофии глоточной миндалины II степени (n = 49); группа, в которой аденотомия не выполнялась, а применялось симптоматическое лечение по поводу гипертрофии глоточной миндалины II степени (n = 50).
Результаты исследования
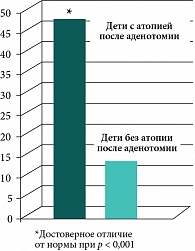
Нами проведен анализ отдаленных последствий аденотомии у детей г. Кузбасса. Практически у половины (48,8%) детей с атопией, которым была проведена аденотомия, выявлены рецидивы аденоидных вегетаций в течение первого года после проведенной операции (рис. 1). У детей без атопии после проведенной аденотомии рецидивы аденоидных вегетаций выявлены достоверно реже (в 14,3% наблюдений) (p < 0,001). Результаты данного исследования доказывают, что склонность к рецидивам аденоидных вегетаций у детей с атопией более выражена, чем у детей без атопии, то есть можно заключить, что на фоне атопии аденотомия была неэффективной практически в половине случаев.
Дети с атопией в течение первого года после аденотомии достоверно чаще болели обструктивными бронхитами (53,8%) по сравнению с группой детей с атопией, но без аденотомии (29,4%) (p < 0,001), что отражено в таблице 1. В течение первого года после аденотомии 11 детям из 52 (17,3%) был впервые поставлен диагноз «бронхиальная астма», в то время как в группе детей с атопией, но без аденотомии данный диагноз был впервые поставлен лишь 4 детям из 51 (7,8%). Это может свидетельствовать о сохранении и усилении гиперреактивности бронхов после операции аденотомии. В противоположность этому в группе детей без атопии после аденотомии отмечалось снижение частоты обострений хронических синуситов (8,2%), в то время как без аденотомии их частота оставалась высокой (28,0%) (p < 0,05).
Дети после аденотомии имели достоверно больше дней непосещения образовательных учреждений в году (38,3 ± 1,87) по сравнению с детьми, которым проводилось консервативное лечение (27,2 ± 1,74) (p < 0,05).
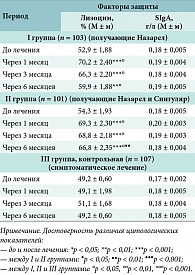
Показатели неспецифических факторов защиты слизистой оболочки верхних дыхательных путей (активность лизоцима в слюне и содержание SIgA в назальном секрете) представлены в таблице 2. Отмечено достоверное снижение активности лизоцима в слюне и содержания SIgA в назальном секрете детей, которым проведена аденотомия, как в группе с атопией, так и без атопии. У детей, получавших консервативную терапию топическим стероидом или его сочетанием с монтелукастом, уровни данных неспецифических местных факторов защиты не отличались от нормы после курса лечения.
Данный факт подтверждает предположение о том, что аденотомия ведет к иммуносупрессивному эффекту в отношении слизистых верхних дыхательных путей. Снижение активности лизоцима в слюне и назальном секрете у детей с атопией и без атопии после аденотомии может способствовать проникновению патогенной микрофлоры в нижние отделы дыхательных путей.
Частота высеваемости Staphilococcus aureus со слизистой носа у детей после аденотомии и на фоне консервативного лечения достоверно не изменялась. Таким образом, можно заключить, что аденотомия у детей с атопией в ряде случаев способствовала увеличению частоты заболеваний обструктивными бронхитами и бронхиальной астмой и у половины пациентов оказывалась неэффективной, то есть разрастания аденоидов рецидивировали. У детей без атопии рецидивы разрастания аденоидов отмечались значительно реже, и, кроме того, аденотомия у них способствовала снижению частоты обострений хронических синуситов.
Отмечено достоверное снижение активности лизоцима в слюне и содержания SIgA в назальном секрете у детей, которым проведена аденотомия, в то время как у детей, получавших консервативную терапию, уровни данных неспе-цифических местных факторов защиты не отличались от нормы после курса лечения.
Оценена эффективность применения топического стероида флутиказона пропионата (Назарела) в сочетании с антилейкотриеновой терапией с аллергическим ринитом и хроническим аденоидитом.
На фоне применения флутиказона пропионата в I и II группах отмечена более благоприятная динамика клинических симптомов заболевания по сравнению с пациентами контрольной группы (табл. 3). Носовое дыхание нормализовалось у всех больных I (4,25 ± 0,45 дня) и II групп (2,35 ± 0,25 дня), в контрольной группе нормализации носового дыхания не произошло. Во всех группах у 1/3 детей наблюдался ночной храп, после проведенного лечения остался ночной симптом у 6,5 и 2,3% пациентов соответственно в I и II группах, в III группе положительной динамики не было.
После проведенного лечения в течение месяца у всех пациентов отмечено уменьшение степени гипертрофии глоточной миндалины (табл. 3), причем во II группе отмечалось максимальное уменьшение степени аденоидов (р < 0,001). Ни в одном случае применения не отмечено общих либо местных реакций. Положительная динамика размеров глоточной миндалины, улучшение носового дыхания, купирование ночного храпа сохранялись в течение трех месяцев в I и II группах (р < 0,01). У 1/3 детей хорошие клинические результаты и размеры глоточной миндалины в I и II группах сохранялись полгода (р < 0,01).
Объективными показателями проходимости носовых ходов у детей с гиперплазией глоточной миндалины на фоне аллергического ринита были изменения показателей назальной пикфлуометрии (табл. 4).
В результате проведенной пикфлуометрии было установлено, что применение флутиказона пропионата, особенно в сочетании с монтелукастом достоверно снижает выраженность назальной обструкции, но через полгода-год при изолированном применении монтелукаста эффект практически нивелируется, а при сочетанном лечении – еще сохраняется. Симптоматическая терапия практически не оказывала влияния на выраженность назальной обструкции. В контрольной группе степень гипертрофии глоточной миндалины не изменялась. Оценка местных факторов защиты представлена согласно выделенным группам (табл. 4). В назоцитограммах после применения флутиказона пропионата адсорбция плоского эпителия микробной флоры достоверно не отличалась от нормальных значений, отмечалось уменьшение количества эозинофилов до нормы и сохранялось таковым 4–6 месяцев (p < 0,001). В контрольной группе у детей не происходило нормализации фагоцитирующей активности нейтрофилов и эозинофилов.
Изменение местного иммунитета и неспецифических факторов защиты слизистых верхних дыхательных путей на фоне проводимого лечения документировано динамикой лизоцима, SIgA (табл. 5). Лечение с применением флутиказона пропионата сопровождалось увеличением через месяц уровня лизоцима в назальном секрете с 52,9 до 70,2 ± 2,4 (p < 0,001), во II группе лечение с применением флутиказона пропионата и монтелукаста сопровождалось увеличением уровня лизоцима в назальном секрете с 54,3 ± 1,93% до 69,3 ± 2,30% (p < 0,001). Причем через полгода при лечении флутиказоном пропионатом и монтелукастом уровень лизоцима оставался в пределах нормальных величин (66,8 ± 2,35), при лечении флутиказоном пропионатом снижение лизоцима отмечалось в период с 3 до 6 месяцев после проведенного лечения. В контрольной группе на фоне симптоматической терапии показатели, характеризующие состояние местного иммунитета, достоверно не изменялись. Показатели секреторного иммуноглобулина А в динамике во всех группах не имели статистически значимых отличий.
Заключение
Аденотомия при аденоидах I и II степени у детей с атопией в половине случаев (48,8%) неэффективна (аденоидные разрастания рецидивируют) и способствует учащению обструктивных бронхитов (53,8% детей) и развитию бронхиальной астмы (17,3% детей). У детей без атопии аденотомия приводила к снижению частоты обострений хронических синуситов до 8,2% (в группе без аденотомии их частота составила 28%).
На фоне применения флутиказона пропионата (Назарела) в течение месяца у детей с хроническим аденоидитом в сочетании с аллергическим ринитом значительно снизилось количество жалоб, уменьшилась гипертрофия глоточной миндалины у 2/3 детей.
Сочетание терапии флутиказоном пропионатом (Назарелом) и монтелукастом, применяемое в течение месяца, оказывало более значимый и продолжительный эффект у детей с хроническим аденоидитом.
Успех терапии хронического аденоидита на фоне аллергического ринита определяется своевременным назначением местных глюкокортикостероидов.
