количество статей
6422
Загрузка...
Пожалуйста, авторизуйтесь:
Медицинский форум
Восемнадцатая Российская гастроэнтерологическая неделя: Когда ожирение становится гастроэнтерологической проблемой?
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Гастроэнтерология" №6
- Аннотация
- Статья
- Ссылки
Это стало темой обсуждения на симпозиуме «Когда ожирение становится гастроэнтерологической проблемой?», состоявшемся 8 октября 2012 г. в рамках Восемнадцатой российской гастроэнтерологической недели при поддержке компании «Берлин-Хеми/Менарини Фарма ГмбХ».
Распространенность ожирения в мире настолько велика, что приобрела характер неинфекционной эпидемии. У большинства тучных пациентов практикующие врачи диагностируют сразу несколько серьезных заболеваний, в том числе и болезни системы органов пищеварения.
Это стало темой обсуждения на симпозиуме «Когда ожирение становится гастроэнтерологической проблемой?», состоявшемся 8 октября 2012 г. в рамках Восемнадцатой российской гастроэнтерологической недели при поддержке компании «Берлин-Хеми/Менарини Фарма ГмбХ».

Профессор О.М. Драпкина

Рис. 1. Динамика активности трансаминаз и липидного спектра на фоне применения препарата Резалют®

Профессор О.С. Шифрин
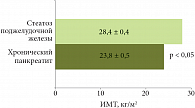
Рис. 2. Индекс массы тела (ИМТ) у больных с заболеваниями поджелудочной железы
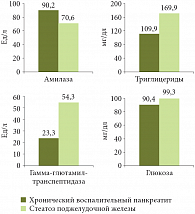
Рис. 3. Биохимические показатели сыворотки крови у больных стеатозом поджелудочной железы и хроническим воспалительным панкреатитом

Профессор И.Г. Бакулин
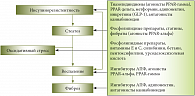
Рис. 4. Основные звенья патогенеза неалкогольной жировой болезни печени
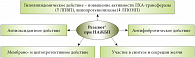
Рис. 5. Эффекты, возникающие у пациентов с неалкогольной жировой болезнью печени (НАЖБП) при назначении фосфолипидного препарата

Рис. 6. Результаты национального многоцентрового исследования Rezalut-01 (2010 г.): пациенты с неалкогольной жировой болезнью печени
Избыточный вес и продолжительность жизни
Ожирение относится к многофакторным гетерогенным заболеваниям, развивающимся в результате переедания, чрезмерного потребления жирной пищи в сочетании с низкой физической активностью у лиц с наследственной предрасположенностью. Как отметила профессор О.М. ДРАПКИНА (заведующая отделением кардиологии Клиники пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х. Василенко Первого МГМУ им. И.М. Сеченова, д.м.н.), идеальный вес определяется или по индексу массы тела (ИМТ), или по окружности талии (ОТ), которая у мужчин не должна превышать 94 см, а у женщин – 80 см.
Увеличение ОТ у мужчин свыше 102 см, а у женщин – свыше 80 см указывает на существенный риск для здоровья. Докладчик уточнила, что ОТ необходимо измерять по линии, находящейся на середине расстояния между нижним краем реберной дуги и гребнем подвздошной кости. Измерение проводится в конце обычного выдоха для исключения влияния мышц брюшного пресса. Индекс нормальной массы тела должен быть не менее 18,5 кг/м2 и не превышать 24,9 кг/м2. «На приеме в клинике мы постоянно видим тучных пациентов, страдающих артериальной гипертонией, разнообразными заболеваниями желудочно-кишечного тракта.
И прогноз неутешителен – к 2020 году практически каждый третий житель планеты будет иметь повышенный ИМТ», – констатировала профессор О.М. Драпкина. На сегодняшний день 30% пациентов страдают ожирением, 5% имеют морбидное ожирение или ИМТ > 40 кг/м2. У лиц с морбидным ожирением в 10 раз выше риск развития сахарного диабета (СД), в 3 раза – риск развития сердечно-сосудистых заболеваний (ССЗ), при этом продолжительность жизни ниже на 5–20 лет1. Доказано, что ожирение является независимым фактором риска ССЗ. Так, результаты Фрамингемского исследования показали, что каждые лишние 4,5 кг массы тела увеличивают систолическое артериальное давление (АД) на 4,4 мм рт. ст. у мужчин и на 4,2 мм рт. ст. у женщин.
Согласно данным исследования Nurses Health Study, по мере увеличения ОТ возрастает риск ишемической болезни сердца (ИБС): при ОТ > 88 см ИБС развивается в 2,4 раза чаще. Ожирение негативно сказывается на состоянии не только сердечно-сосудистой системы, но и органов пищеварения. По данным литературы2, гастроэзофагеальная рефлюксная болезнь (ГЭРБ) отмечается у 30% больных с ИМТ > 30 кг/м2 и у 53–61% больных с ИМТ = 35–40 кг/м2; неалкогольная жировая болезнь печени (НАЖБП) – у 93% лиц с ожирением; риск развития колоректального рака в 1,2–1,6 раза выше у лиц с ИМТ > 25 кг/м2 2-6.
«Висцеральное ожирение – это не только абдоминальная локализация жира, это и эпикардиальная жировая ткань, или стеатоз сердца, – выраженное утолщение субэпикардиальной жировой клетчатки, которое проникает в толщу мышечной стенки желудочка, – миокард и эпикардиальный жир не отделены друг от друга какой-либо структурой. Таким образом, эпикардиальный жир, который представляет собой “жировой панцирь сердца”, можно считать новым маркером ССЗ. Сегодня также четко можно сказать, что наличие или отсутствие НАЖБП четко ассоциируется с прослойкой эпикардиального жира. В определенной степени атеросклероз и инфаркт миокарда – это болезни печени»,– отметила профессор О.М. Драпкина.
У тучных больных НАЖБП выявляется атерогенная дислипидемия с повышением уровня общего холестерина, липопротеинов низкой плотности (ЛПНП), гипертриглицеридемией и снижением уровня липопротеинов высокой плотности (ЛПВП). Согласно эпидемиологическим данным, НАЖБП имеет место у 27% пациентов, обратившихся к врачам общей практики7. ССЗ являются главной причиной смерти пациентов с НАЖБП. НАЖБП служит предиктором ССЗ независимо от других факторов риска. НАЖБП повышает риск атеросклероза сонных артерий в 1,85 раза8. Риск ССЗ при наличии НАЖБП у женщин возрастает в 7,32 раза (р < 0,029), у мужчин – в 3,56 раза (р < 0,027)9. При лечении НАЖБП у пациентов с ожирением лекарственные средства должны не только улучшать функциональное состояние печени и предупреждать развитие фиброза, но и одновременно устранять высокий атерогенный потенциал нарушений липидного спектра для профилактики сердечно-сосудистых катастроф.
Профессор О.М. Драпкина выразила определенную настороженность в отношении назначения статинов таким пациентам в силу возможных побочных эффектов. На фоне применения статинов могут развиться судороги, миопатия, мышечные боли, рабдомиолиз, повышение активности печеночных трансаминаз и повреждение печени, бессонница, снижение когнитивных функций, нарушение функции поджелудочной железы, инсулинорезистентность10-12. Больным НАЖБП показаны гепатопротекторы, обладающие дополнительным холестеринснижающим действием (например, Резалют®).
Профессор О.М. Драпкина ознакомила участников симпозиума с результатами национального мультицентрового эпидемиологического исследования Rezalut-01, целью проведения которого была оценка изменений лабораторных показателей (липидный профиль, активность печеночных ферментов), состояния здоровья, профиля безопасности на фоне терапии препаратом Резалют®. В исследование было включено 580 пациентов, из них 39% мужчин и 61% женщин, средний возраст 49 лет. Было доказано, что в течение 3 месяцев на фоне приема препарата отмечалось достоверное снижение уровня аланиновой (АЛТ) и аспарагиновой трансаминаз (АСТ), а также триглицеридов и ЛПНП (рис. 1).
«Таким образом, препарат нового поколения Резалют® продемонстрировал отчетливое гепатопротекторное действие и хорошие дополнительные холестеринснижающие свойства. Он может быть полезен пациентам, имеющим противопоказания к назначению статинов, особенно тучным пациентам с неалкогольной жировой болезнью печени, пациентам, принимающим статины для нивелирования их гепатотоксичного действия и повышения эффективности гиполипидемической терапии», – пояснила профессор О.М. Драпкина, завершая выступление.
Стеатоз поджелудочной железы – новый компонент метаболического синдрома?
В начале выступления д.м.н., профессор О.С. ШИФРИН (заведующий отделением хронических заболеваний кишечника и поджелудочной железы Клиники пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х. Василенко Первого МГМУ им. И.М. Сеченова) подчеркнул, что в настоящее время под метаболическим синдромом (МС) следует понимать сочетание различных факторов, имеющих общую патогенетическую основу. Каждый из этих факторов и все они в совокупности значительно повышают риск развития ССЗ, а также ряда других болезней, в том числе и заболеваний органов пищеварения – ГЭРБ, стеатоза печени и стеатоза поджелудочной железы (СПЖ).
В основе МС лежит инсулинорезистентность (ИР) – снижение чувствительности тканевых рецепторов к эндогенному инсулину. По словам докладчика, данное состояние нельзя назвать только патофизиологическим, скорее, это эволюционно закрепленный механизм выживания в неблагоприятных условиях, когда периоды изобилия чередовались с периодами голода. Помимо того что ИР имеет наследственную предрасположенность, важны также «внешние факторы» ее развития: гиперкалорийная диета, низкая физическая активность, синдром избыточного бактериального роста.
В соответствии с третьим докладом группы экспертов по лечению взрослых пациентов (ATD III, Adult Treatment Panel) Национальной образовательной программы США по холестерину, для диагностики МС необходимо наличие трех из пяти критериев: ОТ > 102 см у мужчин и ОТ > 88 см у женщин; триглицериды > 1,7 ммоль/л; ЛПВП < 1 ммоль/л у мужчин и ЛПВП < 1,3 ммоль/л у женщин; АД > 130/85 мм рт. ст.; глюкоза натощак > 6,1 ммоль/л13. Развитие СПЖ чаще всего происходит на фоне наличия МС. Еще в начале прошлого века учеными была отмечена корреляция между весом ПЖ и весом тела в секционных случаях. Позже, в 1970-е гг., была показана корреляция между наличием липоматоза в ПЖ и СД 2 типа. С внедрением новых лучевых методов исследования (магнитно-резонансной томографии (МРТ), компьютерной томографии (КТ)) в работах японских авторов была продемонстрирована связь наличия липоматоза ПЖ с ожирением14, 15. Авторы другого исследования пришли к выводу о том, что панкреатическое ожирение может быть фоном для развития воспаления ткани ПЖ16.
Таким образом, по словам профессора О.С. Шифрина, «наряду с проблемой стеатогепатита можно обсуждать проблему стеатопанкреатита». Он представил участникам симпозиума результаты исследования, которое включало 720 пациентов, обратившихся в Клинику пропедевтики внутренних болезней, гастроэнтерологии и гепатологии им. В.Х. Василенко с направительным диагнозом «обострение хронического панкреатита». Исследование состояло из двух этапов. На первом этапе была проведена оценка состояния этих больных: из 720 пациентов хронический панкреатит (ХП) был выявлен у 290 больных, СПЖ – у 49 пациентов. Во время второго этапа изучались этиологические, диагностические и лечебные аспекты заболевания у 290 больных ХП среднетяжелого течения алкогольной и билиарной этиологии и у 49 пациентов с СПЖ.
Какими критериями постановки диагноза «стеатоз поджелудочной железы» должен руководствоваться врач? Это наличие абдоминальной «панкреатической» боли и снижение денситометрических показателей ткани ПЖ, полученные методом КТ брюшной полости. В качестве дополнительных критериев используются гиперамилаземия, клинико-лабораторные признаки МС, наличие характерных жировых прослоек в ПЖ по данным лучевых методов исследования. По результатам диагностики при СПЖ денситометрические показатели плотности ткани снижены во всех анатомических отделах ПЖ. Выявлены следующие возрастные особенности у пациентов с СПЖ: мужчины были более молодого возраста, чем женщины (50,0 + 2,4 года и 60,8 + 1,2 года соответственно). «Мы связали более раннее развитие заболевания с двумя важнейшими факторами – с тем, что практически все пациенты мужского пола, так или иначе, злоупотребляли алкоголем и большинство из них курили», – уточнил докладчик. ИМТ был достоверно выше у больных СПЖ, чем у пациентов с ХП (рис. 2).
Уровень выраженности абдоминальной боли был более высоким при ХП, чем при СПЖ: интенсивная боль отмечалась у 54% больных ХП и у 14% больных СПЖ. У последних было выявлено более значимое нарушение липидного обмена (рис. 3). По сравнению с больными хроническим воспалительным панкреатитом у пациентов с СПЖ отмечался более высокий уровень гликемии, триглицеридемии, поэтому у больных СПЖ частота МС была выше, чем у больных ХП (соответственно 59,2 и 12,7%).
Клинически СПЖ часто сочетается со стеатозом печени (37%) и ГЭРБ (25%). В целом СПЖ представляет собой диффузный процесс развития жировой ткани во всех отделах ПЖ, сочетающийся с вялотекущим воспалением органа под воздействием панкреатогенных факторов (алкоголь, курение) и развивающийся на фоне МС. Лечебная тактика у данной группы пациентов должна включать, прежде всего, нормализацию массы тела, борьбу с гиперлипидемией и панкреатотропную терапию. Расширить возможности терапии больных СПЖ позволяет назначение препарата Резалют®. Резалют® (фосфолипиды 300 мг с высоким процентным содержанием фосфатидилхолина – 76%) обладает следующими свойствами:
- ускоряет процесс регенерации клеток печени и стабилизирует клеточные мембраны, подавляет синтез коллагена;
- нормализует липидный обмен, снижает уровень холестерина;
- содержит полиненасыщенные жирные кислоты (линолевая кислота Омега-6 и линоленовая кислота Омега-3), которые подобраны в таком соотношении (10:1), чтобы препарат оказывал максимально возможное холестеринснижающее действие.
Профессор О.С. Шифрин привел пример из клинической практики. Пациент У., 44 года, злоупотребляет алкоголем, выкуривает по 2 пачки сигарет в день, страдает СПЖ и стеатозом печени. Помимо панкреатотропной терапии больному был назначен Резалют® в течение 3 месяцев по 2 капсулы 3 раза в день. Резалют® продемонстрировал хорошую эффективность – уровень трансаминаз снизился в 2 раза:
- уровень АСТ до лечения – 96 МЕ, после лечения – 42 МЕ;
- уровень АЛТ до лечения – 68 МЕ, после лечения – 37 МЕ.
Кроме этого, снизился уровень триглицеридов – с 2,5 до 1,2 норм; уровень ЛПНП – с 1,5 до 1 нормы. Таким образом, по мнению докладчика, сочетание наклонности к избыточному питанию, гиперлипидемии заставляет рассматривать формирование СПЖ у больных ХП в рамках системных нарушений жирового обмена. Злоупотребление алкоголем, возможно, вызывает дополнительные изменения метаболизма, способствующие более раннему формированию жировой перестройки ПЖ. В заключение профессор О.С. Шифрин подчеркнул, что Резалют® расширяет возможности терапии, позволяя нормализовать липидограмму и печеночные пробы у пациентов с СПЖ.
Почему нужно лечить неалкогольную жировую болезнь печени?
Несмотря на то что к гастроэнтерологам нередко обращаются полиморбидные пациенты с признаками неалкогольной жировой болезни печени (НАЖБП), этот диагноз редко находит свое место в историях болезни. Как уточнил профессор И.Г. БАКУЛИН (заведующий кафедрой гастроэнтерологии Медицинского института усовершенствования врачей МГУПП, д.м.н.), больным НАЖБП не проводится соответствующая диагностика, не назначается лечение, не даются рекомендации по коррекции образа жизни. Однако это означает лишь то, что НАЖБП является заболеванием, значимость которого до сих пор недооценена.
Заболеваемость НАЖБП колеблется в зависимости от страны, в среднем находясь в пределах 15–31%, что зависит от национальных различий в питании и образе жизни. Согласно данным эпидемиологического исследования DIREG, проведенного в России в 2007 г., распространенность НАЖБП среди пациентов, обратившихся к врачам общей практики, составляет 27%17. Риск развития НАЖБП, согласно данным американских ученых, напрямую зависит от наличия таких заболеваний, как сахарный диабет (СД) или гипертоническая болезнь, но чаще всего (в 75% случаев) неалкогольное поражение печени было ассоциировано с ожирением. Для практикующих гастроэнтерологов НАЖБП значима, прежде всего, тем, что приблизительно в 3% случаев НАЖБП может приводить к циррозу печени и гепатоцеллюлярной карциноме (ГЦК).
Конечно, многие пациенты, страдающие гипертонической болезнью, СД и ожирением, не доживают до поздних стадий НАЖБП, и ГЦК (равно как и цирроз печени) у них развиться не успевает. Тем не менее риск смерти от ГЦК у пациентов с НАЖБП и ожирением гораздо выше, чем в среднем в популяции. По данным проведенного в США исследования, у 900 тысяч взрослых американцев с ИМТ ≥ 35 кг/м2 вероятность умереть от ГЦК в 4,5 раза превышала аналогичный показатель для когорты с ИМТ в пределах нормы (18,5–24,9 кг/м2)18. Риск развития ГЦК при НАЖБП несколько ниже, чем при циррозах, ассоциированных с вирусным гепатитом C (ВГС-ассоциированных циррозах): в последнем случае ГЦК развивается в 4%, а на фоне цирроза, вызванного НАЖБП, – в 2,6% случаев. Тем не менее риск развития онкологического заболевания у пациентов с НАЖБП выше; немаловажно также то, что ГЦК у таких больных может развиваться даже на начальных стадиях фиброза печени или в отсутствие такового.
Как правило, НАЖБП протекает бессимптомно, что делает это заболевание еще более серьезным и опасным в плане влияния на жизненный прогноз. Кроме того, в свою очередь, НАЖБП является фактором риска развития сердечно-сосудистых заболеваний (ССЗ), СД, артериальной гипертонии и метаболического синдрома (МС) у пациентов с ожирением. Вместе с тем НАЖБП является потенциально обратимым состоянием, а значит, своевременное выявление и лечение способны ликвидировать многочисленные риски, связанные с НАЖБП. Считается, что этиология НАЖБП тесно связана с ИР, МС и окислительным стрессом, все они являются звеньями патогенеза данной болезни.
Назначая больному то или иное лекарственное средство, врач должен понимать, на какое звено патогенеза НАЖБП будет действовать этот препарат (рис. 4). Единого стандарта лечения этой нозологии не существует, но наиболее перспективными на сегодняшний день представляются препараты двух групп: инсулиносенситайзеры и антиоксиданты. Однако пилотные исследования, в которых оценивалась эффективность этих средств, недостаточно представительны и убедительны. Вместе с тем приводятся данные, что у пациентов с НАЖБП, принимавших витамин Е на протяжении 96 недель, было обнаружено достоверное улучшение гистологической картины печени по сравнению с группой, принимавшей плацебо. Далее профессор И.Г. Бакулин озвучил вопросы, которые часто встают перед практикующими врачами: следует ли корректировать дислипидемию у пациентов с НАЖБП без заболеваний сердечно-сосудистой системы и какие подходы к коррекции дислипидемии возможны у пациентов с ИБС, МС и НАЖБП при наличии отклонений в печеночных пробах?
Эти вопросы связаны с применением одной из наиболее перспективных групп препаратов для лечения ССЗ – статинов. Прием статинов не только снижает частоту приступов стенокардии, но и – что доказано в многочисленных многоцентровых двойных слепых плацебоконтролируемых исследованиях – благоприятно влияет на жизненный прогноз. Существуют также данные, демонстрирующие возможность применения статинов для первичной и вторичной профилактики сердечно-сосудистых событий у пациентов с НАЖБП. Однако больным с активным заболеванием печени или со стойко повышенным уровнем аминотрансфераз статины противопоказаны. Прием статинов приводит к повышению активности АЛТ, АСТ, этот эффект дозозависим, цитолитический синдром развивается в 0,5–3% случаев19-21.
Если пациент с НАЖБП все-таки нуждается в продолжении терапии статинами, то в качестве сопутствующей терапии может быть рассмотрен фосфолипидный препарат Резалют®. Этот препарат обладает не только антиоксидантным, цитопротекторным и антифибротическим эффектами, но также оказывает гиполипидемическое действие, что особенно важно для пациентов с ССЗ (рис. 5). Гиполипидемический эффект Резалюта обусловлен способностью этого препарата повышать активность лецитинхолестеринацилтрансферазы (ЛХАТ), что приводит к повышению уровня ЛПВП, кроме того, Резалют® активизирует липопротеинлипазу, за счет чего снижается уровень липопротеинов очень низкой плотности (ЛПОНП). Высокая эффективность Резалюта обусловлена особенностями его производства – препарат производится в бескислородных условиях в виде герметичных капсул. Кроме того, в производстве Резалюта не используются красители, ароматизаторы, стабилизаторы. Все перечисленное позволяет предотвратить окисление фосфолипидов и обеспечить их эффективность.
В подтверждение вышесказанного профессор И.Г. Бакулин привел данные многоцентрового проспективного открытого наблюдательного когортного исследования Rezalut-01, в котором эффективность препарата оценивалась у 580 больных на протяжении 3 месяцев. На фоне приема Резалюта было зафиксировано достоверное улучшение состояния у большинства пациентов (рис. 6). Продемонстрирована хорошая переносимость препарата: нежелательных явлений на фоне приема зарегистрировано не было, а дискомфорт отмечался лишь у 3% пациентов. В ходе исследования препарат Резалют® продемонстрировал:
- гепатопротекторный эффект;
- отчетливый гипохолестеринемический эффект;
- хорошую переносимость и высокий профиль безопасности.
Резалют® может использоваться в качестве средства стартовой терапии у пациентов без заболеваний сердечно-сосудистой системы при НАЖБП, кроме того, он может быть препаратом выбора у больных ИБС и МС, получающих статины или другие гиполипидемические средства. То обстоятельство, что Резалют® является «молодым» препаратом и поэтому пока не обладает обширной доказательной базой, профессор И.Г. Бакулин назвал «побудительным мотивом для проведения соответствующих исследований препарата».
Заключение
Все докладчики подчеркнули, что важной тактикой терапии в отношении пациентов с ожирением и/или МС является диета и повышение физической активности с целью снижения массы тела. При этом терапия гепатопротектором Резалют® также является важной составляющей общей стратегии лечения тучных пациентов с заболеваниями органов пищеварения. Резалют®, как физиологический регулятор метаболизма холестерина и жиров, ускоряет процесс регенерации клеток печени, нормализует липидный обмен и снижает уровень холестерина. Он позволяет улучшать функциональное состояние печени и способствует снижению атерогенного потенциала нарушенного липидного спектра для профилактики сердечно-сосудистых катастроф.
1. Fontaine K.R., Redden D.T., Wang C., Westfall A.O., Allison D.B. Years of life lost due to obesity // JAMA. 2003. Vol. 289. № 2. P. 187–193.
2. El-Serag H.B., Graham D.Y., Satia J.A., Rabeneck L. Obesity is an independent risk factor for GERD symptoms and erosive esophagitis // Am. J. Gastroenterol. 2005. Vol. 100. № 6. P. 1243–1250.
3. Fisher B.L., Pennathur A., Mutnick J.L., Little A.G. Obesity correlates with gastroesophageal reflux // Dig. Dis. Sci. 1999. Vol. 44. № 11. P. 2290–2294.
4. Iovino P., Angrisani L., Galloro G., Consalvo D., Tremolaterra F., Pascariello A., Ciacci C. Proximal stomach function in obesity with normal or abnormal oesophageal acid exposure // Neurogastroenterol. Motil. 2006. Vol. 18. № 6. P. 425–432.
5. Machado M., Marques-Vidal P., Cortez-Pinto H. Hepatic histology in patients undergoing bariatric surgery // J. Hepatol. 2006. Vol. 45. P. 600–606.
6. Moghaddam A.A., Woodward M., Huxley R. Obesity and risk of colorectal cancer: a meta-analysis of 31 studies with 70,000 events // Cancer Epidemiol. Biomarkers Prev. 2007. Vol. 16. № 12. P. 2533–2547.
7. Drapkina O., Ivashkin V. Prevalence and risk factors for non-alcogolic fatty liver disease in Russian federation // International liver congress 2010. Abstract book, 330. P. S138.
8. Ramilli S., Pretolani S., Muscari A., Pacelli B., Arienti V. Carotid lesions in outpatients with nonalcoholic fatty liver disease // World J. Gastroenterol. 2009. Vol. 15. № 38. P. 4770–4474.
9. Hamaguchi M., Kojima T., Takeda N., Nagata C., Takeda J., Sarui H., Kawahito Y., Yoshida N., Suetsugu A., Kato T., Okuda J., Ida K., Yoshikawa T. Nonalcoholic fatty liver disease is a novel predictor of cardiovascular disease // World J. Gastroenterol. 2007. Vol. 13. № 10. P. 1579–1584.
10. Golomb B.A., Evans M.A. Statin adverse effects: a review of the literature and evidence for a mitochondrial mechanism // Am. J. Cardiovasc. Drugs. 2008. Vol. 8. № 6. P. 373–418.
11. Tuccori M., Lapi F., Testi A., Coli D., Moretti U., Vannacci A., Motola D., Salvo F., Rivolta A.L., Blandizzi C., Mugelli A., Del Tacca M. Statin-associated psychiatric adverse events: a case/non-case evaluation of an Italian database of spontaneous adverse drug reaction reporting // Drug Saf. 2008. Vol. 31. № 12. P. 1115–1123.
12. Brown W.V. Safety of statins // Curr. Opin. Lipidol. 2008. Vol. 19. № 6. P. 558–562.
13. Grundy S.M., Cleeman J.I., Merz C.N.B., Brewer H.B. Jr., Clark L.T., Hunninghake D.B., Pasternak R.C., Smith S.C. Jr., Stone N.J. Implications of recent clinical trials for the National Cholesterol Education Program Adult Treatment Panel III guidelines // Circulation. 2004. Vol. 110. № 2. P. 227–239.
14. Masunaga S., Asato R., Kikuchi H., Matsumoto S., Nagata I., Hashimoto N., Takahashi J., Kohno K., Konishi J. MRI of the pituitary adenomas with reference to the hormonal activity // 1995. Vol. 47. № 12. P. 1165–1169.
15. Kovanlikaya A., Mittelman S.D., Ward A., Geffner M.E., Dorey F., Gilsanz V. Obesity and fat quantification in lean tissues using three-point Dixon MR imaging // Pediatr. Radiol. 2005. Vol. 35. № 6. P. 601–607.
16. Mathur A., Marine M., Lu D., Swartz-Basile D.A., Saxena R., Zyromski N.J., Pitt H.A. Nonalcoholic fatty pancreas disease // HPB (Oxford). 2007. Vol. 9. № 4. P. 312–318.
17. Драпкина О.М., Ивашкин В.Т. Компоненты метаболического синдрома: фокус на неалкогольную жировую болезнь печени // Справочник поликлинического врача. 2009. № 10. С. 64–67.
18. Calle E.E., Rodriguez C., Walker-Thurmond K., Thun M.J. Overweight, obesity, and mortality from cancer in a prospectively studied cohort of U.S. adults // N. Engl. J. Med. 2003. Vol. 348. № 1. P. 1625–1638.
19. Chitturi S., George J., Ranjitkumar S., Kench J., Benson W. Exchange transfusion for severe intrahepatic cholestasis associated with sickle cell disease? // J. Clin. Gastroenterol. 2002. Vol. 35. № 4. P. 362–363.
20. Tolman K.G. The liver and lovastatin // Am. J. Cardiol. 2002. Vol. 89. № 12. P. 1374–1380.
21. Parra J.L., Reddy K.R. Hepatotoxicity of hypolipidemic drugs // Clin. Liver Dis. 2003. Vol. 7. № 2. P. 415–433.
Новости на тему
СТАТЬИ по теме
09.04.2024
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
