Глазное протезирование у пациентов с анофтальмом и субатрофией
- Аннотация
- Статья
- Ссылки
- English
Цель работы – изучить особенности глазного протезирования у пациентов с анофтальмом и субатрофией и усовершенствовать функциональный и косметический эффекты протезирования.
Индивидуальное глазное протезирование учитывает анатомические особенности каждого пациента для достижения желаемых косметических и функциональных результатов. Уход за глазным протезом и протезированной полостью гарантирует эффективное очищение поверхности глазного протеза от отложения, а также дезинфицирует его, что предупреждает возникновение воспалительного процесса и удлиняет время ношения протеза.
Цель работы – изучить особенности глазного протезирования у пациентов с анофтальмом и субатрофией и усовершенствовать функциональный и косметический эффекты протезирования.
Индивидуальное глазное протезирование учитывает анатомические особенности каждого пациента для достижения желаемых косметических и функциональных результатов. Уход за глазным протезом и протезированной полостью гарантирует эффективное очищение поверхности глазного протеза от отложения, а также дезинфицирует его, что предупреждает возникновение воспалительного процесса и удлиняет время ношения протеза.
Устранение косметического дефекта у пациентов с анофтальмом является важной медико-социальной проблемой [1, 2].
Глазной протез имеет не только косметическое, но и лечебно-профилактическое значение. Он предохраняет глазную полость от раздражающего действия факторов внешней среды. Длительное отсутствие протеза в конъюнктивальной полости вызывает хронический воспалительный процесс и ее сокращение, а отсутствие протеза у детей или его нерегулярная замена приводят к отставанию в росте не только глазной полости, но и соответствующей половины лица [3–5].
Для достижения наилучшего косметического результата необходимо формировать объемную, хорошо подвижную культю, что достигается введением имплантата. К недостаточности опорно-двигательной культи и формированию большой конъюнктивальной полости приводит энуклеация без имплантации вкладыша. В результате приходится использовать тяжелые и большие глазные протезы, не обеспечивающие достижения ожидаемого косметического результата от глазного протезирования. Кроме того, постоянная воспалительная реакция конъюнктивальной полости является одним из основных факторов, усугубляющих имеющиеся проблемы (укорочение сводов, уменьшение конъюнктивальной полости и сокращение периода эксплуатации глазного протеза).
Сказанное означает, что индивидуальное глазное протезирование (когда глазной протез изготавливается с учетом особенностей конкретного пациента) с адекватным уходом за глазным протезом и конъюнктивальной полостью считается оптимальным методом достижения ожидаемого косметического и функционального результата [5–7].
Существует два вида глазных протезов – стеклянные и пластмассовые. Стеклянный протез рекомендовано менять один раз в год, пластмассовый – каждые два года.
Основным фактором, определяющим длительность использования глазного протеза, комфортность его ношения, выраженность воспалительных реакций в конъюнктивальной полости, является состояние кислотно-щелочного баланса в протезированной полости. В процессе носки на поверхности протеза образуются белковые, жировые, кальциевые отложения, формируются зоны роста микроорганизмов. В данном аспекте особое значение имеет способ обработки глазных протезов и ухода за конъюнктивальной полостью [3, 6, 7].
Материал и методы
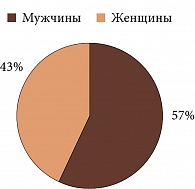
Работа выполнена на кафедре глазных болезней медицинского института Российского университета дружбы народов и в Московском центре глазного протезирования. В исследовании участвовали 1270 пациентов (724 (57%) мужчины, 546 (43%) женщин), в частности 305 детей (рис. 1). Возраст пациентов варьировал от одного месяца до 94 лет. Срок с момента энуклеации – от пяти дней до 60 лет. У пациентов изучали состояние протеза и конъюнктивальной полости.
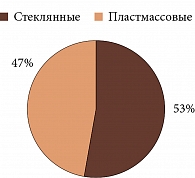
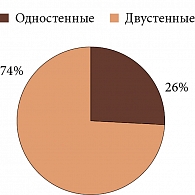
Установлено, что пластмассовые протезы использовались в 47% случаев, стеклянные – в 53% (рис. 2), двустенные – в 74%, одностенные – в 26% случаев (рис. 3).
5% пациентов протезы были подобраны из готового ассортимента, 95% пациентов протезы изготовлены с учетом индивидуальных особенностей (индивидуальное протезирование). Пациентов с субатрофией глазного яблока насчитывалось 241 (19%), с анофтальмом – 1029 (81%).
В работе использовались лaбopаторные, офтальмологические и электронно-микроскопические методы исследования.
Результаты и обсуждение
У 67,2% пациентов с анофтальмом получен хороший косметический эффект. Более высокий косметический эффект глазного протезирования (86%) у пациентов с субатрофией был обусловлен хорошо подвижной опорно-двигательной культей (собственный видоизмененный глаз). Но из-за воспалительных процессов в протезированной полости эффективность протезирования снижалась.
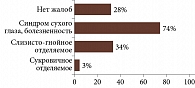
На сукровичное отделяемое в протезированной полости жалобы предъявляли 3% пациентов, на слизисто-гнойное – 34%, болезненность, чувство инородного тела – 74% пациентов. У 28% пациентов подобные симптомы отсутствовали. С помощью щелевой лампы в 70% случаев были обнаружены трудно удаляемые отложения на поверхности глазного протеза (рис. 4).
На следующем этапе в целях предупреждения воспалительного процесса в протезированной полости пациентам назначали этиотропную терапию – сосудосуживающие, дезинфицирующие, гормональные, антибактериальные, увлажняющие препараты в виде глазных капель. Для ухода за глазным протезом, предупреждения появления различных видов отложений и удаления с поверхности глазного протеза колоний микроорганизмов использовались многофункциональные растворы для мягких контактных линз, содержащие полигексаметиленбигуанидин (PHMB). Для нормализации рН и приближения его значений к норме применяли увлажняющие и смазывающие капли.
Смещение кислотно-щелочного баланса конъюнктивальной полости в щелочную сторону (до 11,0) (87,3%), особенно при хроническом воспалении, вызывает дискомфорт у пациентов и сокрушение сводов протезированной полости. Нахождение протеза в воспаленной полости приводит к появлению большего количества отложений на его поверхности и, как следствие, сокращению периода его эксплуатации.
Для оценки эффективности лечения воспалительного процесса конъюнктивальной полости пациентов разделили на две группы – исследуемую и контрольную. Протезы пациентов контрольной группы были подобраны из ассортимента массового изготовления, а пациентам исследуемой группы выполнили индивидуальное протезирование. В обеих группах назначали одинаковую антибактериальную и гормональную терапию, а также одну и ту же схему по уходу за глазным протезом и протезированной полостью.
После выполнения пациентами рекомендаций по уходу за глазным протезом и протезированной полостью были получены следующие результаты.
Период эксплуатации глазных протезов в зависимости от материала глазного протеза в контрольной группе составил 11 месяцев для стеклянного протеза и 23,5 месяца – для пластмассового, в исследуемой – 13,4 и 25,3 месяца соответственно.
Дискомфорт при ношении глазного протеза ощущали 85% пациентов контрольной группы и 18% пациентов исследуемой группы.
При измерении кислотно-щелочного баланса конъюнктивальной полости выявили сдвиг в сторону алкалоза у 95% пациентов контрольной группы. Подобное изменение рН среды в исследуемой группе было в три раза меньше.
Результаты лабораторных посевов оказались стерильными у всех пациентов. У 54% пациентов контрольной группы отмечались слизисто-гнойное отделяемое, чувство давления, гиперемия и болезненность в протезированной полости. Аналогичные жалобы имели место у 25% пациентов исследуемой группы.
Гиперемия слизистой оболочки сохранялась у 57% пациентов контрольной группы и 27% – исследуемой.
У всех пациентов контрольной группы на поверхности глазного протеза появлялись отделяемое и отложения. В исследуемой группе таких пациентов было всего 5,6%.
Выводы
- Первичное глазное протезирование у пациентов с субатрофией рекомендуется проводить в течение 6–12 месяцев с момента получения травмы, а у пациентов с анофтальмом – в первые четыре месяца после операции.
- Наличие адекватной опорно-двигательной культи обеспечивает высокие результаты косметического эффекта глазного протезирования.
- Индивидуальное глазное протезирование учитывает анатомические особенности каждого пациента и его индивидуальные пожелания и позволяет достигать ожидаемых косметических и функциональных результатов.
- Разработанная для комплексного ухода за глазным протезом и протезированной полостью методика позволяет правильно и эффективно очищать и дезинфицировать глазной протез, сохранять уровень кислотно-щелочного баланса в пределах нормы и предупреждать возникновение хронического воспалительного процесса в конъюнктивальной полости.
- Срок эксплуатации стеклянных протезов составляет 10–12 месяцев, пластмассовых – 1,5–2 года.
Авторы заявляют об отсутствии конфликта интересов.
Работа выполнена без финансовой поддержки.
N.S.A. Al Khatееb, PhD, V.V. Shklyaruk, PhD, K.N. Odinaeva, PhD, L.D.A. Daragma, L.V. Shklyaruk, M.T.Kh. Al-Khazradzhi
Peoples' Friendship University of Russia
LLC Medicine
Eye Prosthetics Center, Moscow
Medsi Group of Companies
Contact person: Al Khateeb Nfchaat S.A., lnsa_109@yahoo.com
One of the important medical and social problems in patients with anophthalmos today is the elimination of a cosmetic defect.
The eye prosthesis has not only cosmetic, but also therapeutic and prophylactic value, protecting the eye cavity from the irritating effect of environmental factors. Prolonged absence of a prosthesis in the conjunctival cavity causes a chronic inflammatory process and its reduction.
Purpose – to study the features of ocular prosthetics in patients with anophthalmos and subatrophy and to improve the functional and cosmetic effects of prosthetics.
Individual ocular prosthetics take into account the anatomical features of each patient to achieve the desired cosmetic and functional results. Care of the ocular prosthesis and the prosthetic cavity guarantees effective cleaning of the surface of the ocular prosthesis from deposits, and also disinfects it, which prevents the occurrence of an inflammatory process and prolongs the wearing time of the prosthesis.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.