«Исчезающая» поджелудочная железа: клиническое наблюдение
- Аннотация
- Статья
- Ссылки
- English
Введение
В клинической практике и медицинской литературе феномен липоматозной псевдогипертрофии (ЛПГ) нередко обозначают ярким метафоричным термином «исчезающая» поджелудочная железа. Этот термин отражает феномен кажущегося отсутствия поджелудочной железы (ПЖ) при визуализационных исследованиях. ЛПГ ПЖ – это крайне редкое доброкачественное заболевание неизвестной этиологии, впервые описанное немецким патологоанатомом Вальтером Хантельманном (Walther Hantelmann) в 1931 г. [1]. Заболевание характеризуется экзокринной недостаточностью ПЖ вследствие локальной или диффузной замены ацинарных клеток жировой тканью при отсутствии признаков атипии, воспаления или фиброза и с сохранением панкреатической протоковой системы и островков Лангерганса [2]. ЛПГ ПЖ представляет собой самостоятельную нозологическую единицу, этиологические механизмы и патогенез которой окончательно не ясны. Тем не менее с ЛПГ ассоциируют некоторые редкие врожденные заболевания: синдромы Швахмана – Даймонда, Йохансона – Близзарда, Баннаяна – Райли – Рувалькабы, кистозный фиброз (муковисцидоз). Синдром Швахмана – Даймонда – редкое мультисистемное генетическое заболевание, наследуемое по аутосомно-рецессивному типу, характеризующееся изменениями костного скелета, дисфункцией костного мозга, липоматозом поджелудочной железы [3]. Синдром Йохансона – Близзарда – редкое аутосомно-рецессивное заболевание, характеризующееся аплазией/гипоплазией ПЖ, аномалиями развития носа и скальпа, нейросенсорной тугоухостью, задержкой умственного и физического развития [4]. Синдром Баннаяна – Райли – Рувалькабы – редкая генетическая патология с аутосомно-доминантным типом наследования, характеризующаяся множественным подкожным и висцеральным липоматозом, ангиоматозом и макроэнцефалией [5]. Муковисцидоз, также известный как кистозный фиброз, – это тяжелое наследственное аутосомно-рецессивное заболевание, характеризующееся прогрессирующим поражением легких и экзокринной недостаточностью поджелудочной железы вследствие фиброзно-жирового перерождения ее ткани, вызванного закупоркой протоков густым секретом [2, 6, 7]. Помимо врожденных, были предложены различные гипотезы приобретенных состояний, вызванных инфекционным или токсическим воздействием или являющихся следствием обструкции протоков ПЖ, ведущей к атрофии паренхимы и ее жировому замещению [2, 7, 8].
ЛПГ ПЖ, как правило, рассматривается как доброкачественное заболевание, однако в медицинской литературе описаны единичные ассоциации со злокачественными опухолями: холангиокарциномой общего желчного протока, плоскоклеточной карциномой, лейомиосаркомой и другими формами карциномы [9, 10].
Согласно данным литературы, возрастной диапазон ЛПГ крайне вариабелен и охватывает период от младенчества (девять месяцев) до глубокой старости (80 лет), хотя точные сроки и темпы жирового замещения паренхимы не установлены. Принято считать, что для формирования данной патологии требуется продолжительный временной промежуток [11].
Для постановки диагноза ЛПГ необходимо проведение дифференциальной диагностики с другими возможными причинами жировой трансформации органа: генерализованным ожирением, сахарным диабетом, возрастной жировой инфильтрацией и липосаркомой [12, 13].
Существует множество терминов, отражающих избыточное накопление жира в ткани ПЖ: липоматоз, стеатоз, жировое замещение, жировая инфильтрация, «жирная» поджелудочная железа, ЛПГ, неалкогольная жировая болезнь поджелудочной железы, неалкогольный жировой стеатопанкреатит. Эта терминологическая многозначность объясняется тем, что каждый термин подразумевает определенный патогенетический и морфологический вариант жирового перерождения органа [6, 14].
Ключевое отличие между стеатозом и ЛПГ заключается в патофизиологии. Стеатоз – это потенциально обратимое состояние, отражающее накопление жира в цитоплазме функционирующих паренхиматозных клеток без их гибели. В отличие от него, жировое замещение – это необратимый процесс гибели специализированных клеток и их замещения жировой тканью (адипоцитами). Несмотря на различия в патогенезе, оба состояния могут иметь сходное проявление в виде диффузного или локального увеличения ПЖ [6].
Основными неинвазивными инструментальными методами обследования, позволяющими визуализировать признаки ЛПГ поджелудочной железы, являются ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), включая магнитно-резонансную холангиопанкреатографию (МРХПГ). При этом отмечается схожесть плотности паренхимы ПЖ с плотностью окружающей ткани, что обычно затрудняет определение ее границ. Тем не менее эти методы являются надежными, безопасными и эффективными для верификации диагноза, поскольку позволяют визуализировать протоки ПЖ, окружающие сосуды, что является важным для дифференциальной диагностики ЛПГ и других состояний, таких как дорсальная агенезия, последствия хронического панкреатита и прочие [2, 10, 15].
В случаях, когда диагноз по данным неинвазивной инструментальной диагностики вызывает сомнение, золотым стандартом верификации ЛПГ является морфологическое исследование, позволяющее достоверно установить диагноз. Гистологическая картина демонстрирует равномерное увеличение поджелудочной железы вследствие массивной жировой инфильтрации, на фоне которой экзокринные железистые элементы подверглись выраженной атрофии и разрушению, в то время как островки Лангерганса остались интактными [16].
При утрате большей части экзокринной паренхимы поджелудочной железы вследствие гибели ацинарных клеток и их замещения жировой тканью закономерным исходом является снижение концентрации панкреатической амилазы и липазы в сыворотке крови либо сохранение их в пределах референсных значений. Нормальные показатели глюкозы и гликированного гемоглобина (HbA1c) при этом свидетельствуют о сохранной эндокринной функции органа. Основным принципом лабораторной диагностики экзокринной недостаточности является моноклональный тест на панкреатическую эластазу 1 в кале, и при тяжелой экзокринной недостаточности метод обладает высокой чувствительностью и специфичностью [17, 18].
В большинстве случаев ЛПГ ПЖ имеет бессимптомное течение. Клинические проявления возникают в редких случаях при критической потере ацинарной ткани, приводящей к выраженной экзокринной недостаточности ПЖ. Это состояние проявляется синдромом мальабсорбции: хронической диареей, стеатореей и прогрессирующей потерей массы тела при отсутствии абдоминального болевого синдрома и нарушений эндокринной функции ПЖ [8, 18].
Специфического лечения ЛПГ ПЖ не существует. В настоящее время золотым стандартом лечения является ферментозаместительная терапия на фоне сбалансированной диеты с ограничением жиров. Согласно данным медицинской литературы, в ряде случаев пациентам выполняли хирургическое вмешательство при наличии объемного образования или невозможности исключить злокачественную опухоль [10].
Клиническое наблюдение
Пациентка К., 68 лет, проходила обследование и лечение в отделении патологии верхних отделов пищеварительного тракта Московского клинического научного центра им. А.С. Логинова. При поступлении предъявляла жалобы на дискомфорт в левом подреберье, горечь во рту, запоры до трех дней, снижение веса на 15 кг за один год.
По данным анамнеза, при обследовании в 2009 г. у пациентки был заподозрен хронический панкреатит с экзокринной недостаточностью ПЖ, в связи с чем рекомендован прием таблетированных ферментов в дозе 21 000 Ед в сутки.
В анамнезе отсутствовали указания о наличии метаболического синдрома и дислипидемии. Пациентка отрицала факты злоупотребления алкоголем или длительного приема глюкокортикостероидов. Эпизодов острого панкреатита, лихорадки и механической желтухи не было. Семейный анамнез по хроническим заболеваниям не отягощен.
При объективном осмотре состояние удовлетворительное. Телосложение нормостеническое, пониженного питания: рост 164 см, вес 45 кг, индекс массы тела 16,7 кг/м². Аускультативно в легких дыхание везикулярное, по всем легочным полям, хрипов нет. Тоны сердца приглушены, ритм правильный. Частота сердечных сокращений – 82 уд/мин, артериальное давление – 125/85 мм рт. ст. При пальпации живот мягкий, безболезненный. Печень пальпируется по краю реберной дуги. Селезенка не пальпируется. Стул склонный к запорам один раз в три дня, без патологических примесей.
По данным клинического анализа крови, все показатели находились в пределах референсных значений. При биохимическом исследовании крови диагностировано изолированное снижение панкреатических ферментов: уровень альфа-амилазы составил 16,6 Ед/л (при норме 28–100 Ед/л), липазы – 3 Ед/л (при норме 0–60 Ед/л). Остальные биохимические параметры (общий белок, альбумин, аланинаминотрансфераза, аспартатаминотрансфераза, гамма-глутамилтранспептидаза, щелочная фосфатаза, билирубин и его фракции, мочевина, креатинин, калий, натрий, железо, С-реактивный белок) соответствовали референсным значениям.
Показатели, характеризующие эндокринную функцию поджелудочной железы также были в пределах нормы: глюкоза крови – 4,9 ммоль/л (при норме 4,1–6,4 ммоль/л), гликированный гемоглобин (HbA1c) – 5,7% (при норме 4,0–6,2%).
Параметры липидного обмена: общий холестерин – 4,52 ммоль/л, триглицериды – 0,82 ммоль/л, липопротеины низкой плотности – 3,19 ммоль/л и липопротеины высокой плотности – 1,11 ммоль/л – соответствовали целевым значениям, что подтверждает отсутствие дислипидемии.
При оценке фекальной панкреатической эластазы 1 выявлено резкое снижение до 3,1 мкг/г (при норме 200–500 мкг/г), что свидетельствовало о тяжелой экзокринной недостаточности поджелудочной железы.
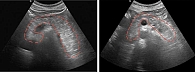
Согласно данным ультразвукового исследования брюшной полости, контуры поджелудочной железы неровные, нечеткие, структура паренхимы диффузно неоднородная, эхогенность аналогичная эхогенности жировой клетчатки. Главный панкреатический проток не расширен (рис. 1).
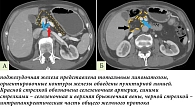
При анализе результатов КТ органов брюшной полости с внутривенным контрастированием обнаружено, что ложе поджелудочной железы заполнено тканью жировой плотности (-85–(-95) единиц Хаунсфилда), полностью повторяющей контуры поджелудочной железы, что в условиях сохранной типичной топографии органов брюшной полости соответствует тотальному липоматозу поджелудочной железы (рис. 2). Размеры железы нормальные для возрастной группы: головка – 22 мм (при норме 18–28 мм), тело – 13 мм (при норме 8–18 мм), хвост – 16 мм (22–29 мм), однако точное измерение затруднено отсутствием четко определяемых границ органа. Главный панкреатический проток в виде линейного тяжа. Парапанкреатическая клетчатка не изменена.
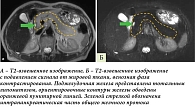
Исходя из данных МРТ, поджелудочная железа тотально замещена жировой тканью, в связи с чем на фоне окружающей жировой клетчатки отчетливо не дифференцируется (рис. 3). Таким образом, определяется картина тотального липоматоза поджелудочной железы. Размеры железы нормальные для возрастной группы: головка – 20 мм (при норме 18–28 мм), тело – 11 мм (при норме 8–18 мм), хвост – 15 мм (при норме 22–29 мм), однако точное измерение затруднено отсутствием четко определяемых границ органа. Главный панкреатический проток прослеживается фрагментарно, на видимых участках не расширен, диаметр его не превышает 1,5 мм. Парапанкреатическая клетчатка не изменена.
По данным эзофагогастродуоденоскопии (ЭГДС), выявлены признаки недостаточности кардии и умеренно выраженного атрофического гастрита в антральном отделе (тип С-1 по классификации Kimura-Takemoto). Последующее морфологическое исследование биоптата из залуковичных отделов двенадцатиперстной кишки показало типичное строение слизистой оболочки двенадцатиперстной кишки; морфологических данных, характерных для целиакии, амилоидоза, не обнаружено. Колоноскопия патологических изменений не выявила.
Клинический диагноз при выписке: «липоматозная псевдогипертрофия поджелудочной железы с внешнесекреторной недостаточностью тяжелой степени».
С учетом выявленной ЛПГ ПЖ по результатам УЗИ, КТ и МРХПГ, тяжелой внешнесекреторной недостаточностью ПЖ, подтвержденной результатами лабораторных исследований, в условиях стационара была инициирована ферментозаместительная терапия с назначением полиферментных препаратов в капсулах с минимикросферами – по 40 000 Ед три раза в сутки на основные приемы пищи и по 20 000 Ед два раза на перекусы, в комплексе с нутритивной поддержкой (сипинг) с целью коррекции умеренной белково-энергетической недостаточности. На фоне проведенной терапии отмечена положительная динамика в виде увеличения массы тела с 45 до 47 кг, что свидетельствовало об эффективности лечения.
Обсуждение
Отличительной чертой ЛПГ ПЖ является ее бессимптомное течение и случайное выявление при инструментальном исследовании или при аутопсии. Клинические проявления развиваются, как правило, вследствие тяжелого нарушения экзокринной функции ПЖ. В представленном клиническом наблюдении основной жалобой пациентки было выраженное снижение массы тела. В ходе обследования пациентки были проведены стандартные лабораторные и инструментальные исследования. Сывороточные показатели панкреатических ферментов свидетельствовали о сниженной функции ПЖ. Уровень фекальной эластазы составил 3,1 мкг/г, что подтвердило предположение о тяжелой экзокринной недостаточности ПЖ. В анамнезе у пациентки не было острого или хронического панкреатита, а также других заболеваний ПЖ, которые могли бы привести к нарушению ее функции. Кроме того, не было выявлено никаких нарушений углеводного обмена. По данным УЗИ, ПЖ не дифференцировалась, ее эхогенность была аналогична эхогенности жировой клетчатки, что и характеризует термин «исчезающая» поджелудочная железа. Данные КТ наиболее достоверно позволили определить наличие тотального липоматоза ПЖ. По данным МРТ, ПЖ на фоне окружающей жировой клетчатки отчетливо не дифференцируется. При этом, по данным всех методов визуализиции, не было отмечено наличия каких-либо включений в паренхиму ПЖ, в том числе кальцинатов, а также отсутствовали изменения со стороны протоков. Все полученные данные позволили установить диагноз «ЛПГ с внешнесекреторной недостаточностью поджелудочной железы тяжелой степени» без применения инвазивного гистологического исследования.
Поскольку ЛПГ носит доброкачественный характер, основой тактики ведения после установления диагноза является назначение ферментозаместительной терапии в сочетании с динамическим наблюдением.
N.A. Neyasova1, E.A. Dubtsova, PhD, L.V. Vinokurova, PhD, YU.V. Embutnieks, PhD, I.V. Savina, YU.V. Osipenko, K.A. Lesko, PhD, O.V. Alymova, D.S. Bordin, PhD, Prof.
A.S. Loginov Moscow Clinical Scientific Center
Russian University of Medicine, Moscow
Tver State Medical University
Contact person: Natalia A. Neyasova, NeyasovaNA@zdrav.mos.ru
This article presents a clinical observation of a rare disease, lipomatous pseudohypertrophy of the pancreas, which was diagnosed based on imaging and laboratory findings. This disease is characterized by the local or diffuse replacement of pancreatic acinar cells with fatty tissue, while the ducts and islets of Langerhans remain intact. This condition can lead to impaired exocrine pancreatic function, while its endocrine function remains unaffected.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.