Ларинготрахеит – междисциплинарная проблема
- Аннотация
- Статья
- Ссылки
- English

Введение
Коморбидность с респираторными вирусными инфекциями у часто болеющих детей, развитие острого обструктивного ларинготрахеита (ООЛТ) (код J05.0 по Международной классификации болезней десятого пересмотра (МКБ-10)) – актуальная междисциплинарная проблема педиатрии, оториноларингологии, аллергологии и иммунологии. У детей присоединение стеноза гортани при ООЛТ и других осложнениях может принимать жизнеугрожающее течение, что требует оказания скорой и неотложной медицинской помощи. Острый обструктивный ларингит в сочетании со стенозом опасен и чаще встречается у детей в возрасте от года до трех лет. Ведущая роль в его развитии принадлежит анатомо-физиологическим особенностям респираторного тракта ребенка, вирусам (гриппа, парагриппа, аденовирусам, респираторно-синцитиальным вирусам, бокавирусам, вирусно-вирусным ассоциациям), способствующим формированию воспаления в подскладочном отделе гортани, что сопровождается лающим кашлем и стенотическим дыханием [1–4]. Повторная обструкция верхних дыхательных путей встречается у 20–40% детей. У большинства эпизоды повторного ООЛТ разрешаются до семилетнего возраста [3, 5, 6]. Ларингит может сочетаться с трахеитом и бронхитом c обструктивным компонентом, а также с развитием бронхиальной астмы (БА) [6].
ООЛТ без симптомов стеноза гортани соответствует ООЛТ первой степени (компенсированный), но при респираторных инфекциях риск развития стеноза гортани сохраняется [1, 2, 7–9]. Риск формирования БА увеличивается при сочетании повышенного уровня иммуноглобулина E (IgE), сенсибилизации к пищевым, ингаляционным и бытовым аллергенам, наличии сопутствующих заболеваний, таких как сезонный и круглогодичный аллергический ринит (АР), атопический дерматит (АтД), а также при отягощенном семейном анамнезе в отношении аллергических заболеваний, особенно по материнской линии [2, 10].
В ряде исследований показано, что у детей дошкольного возраста обструкция верхних и нижних дыхательных путей в сочетании с вирусными инфекциями, вызванными, в частности, респираторно-синцитиальным вирусом, сопровождается повышением уровня лейкотриенов, что коррелирует с выраженностью кашля и обструкции [11, 12]. Ларинготрахеиту свойственны грубый кашель и осиплость голоса, могут отсутствовать признаки стеноза гортани и дыхательной недостаточности. Однако риск присоединения стеноза сохраняется. ОРВИ могут сопровождаться острым назофарингитом, острым фарингитом, острым ларингитом, острым трахеитом, острым ларинготрахеитом и острым ларингофарингитом. Симптомы ОРВИ в среднем продолжаются до 10–14 дней [8, 13–15].
Согласно данным О.В. Кладовой и соавт., при рецидивирующем крупе (обструктивном ларингите) имеют место аллергическое воспаление, повышение уровня общего IgE, интерлейкинов (ИЛ) 1, 3, 4, 6 и 8, фактора некроза опухоли α (ФНО-α) и CD8+-клеток, снижение уровня интерферона γ (ИФН-γ), CD4+-клеток и естественных киллеров (ЕК-клеток (CD16+)). Отмечается несостоятельность мукоцилиарной защиты в сочетании с высокой инфицированностью детей вирусными и бактериальными патогенами [16].
Для рецидивирующего крупа характерно повышение уровня общего IgЕ и провоспалительных цитокинов (ФНО-α, ИЛ-4, ИЛ-6, ИЛ-8), а также снижение уровня ИФН-γ [17]. В патогенезе рецидивирующего крупа определенная роль отводится хроническому аллергическому воспалению с развитием поствоспалительного фиброза и БА. Эта связь между заболеваниями верхних и нижних дыхательных путей объясняется единством дыхательных путей [18].
Согласно нашим данным, у 50% обследованных детей с повторным ООЛТ отмечаются сенсибилизация, аллергический ринит и атопический дерматит. Наблюдение и лечение в соответствии со стандартами приводят к развитию БА у 25% пациентов в течение трех лет [19].
Полиэтиологичность ООЛТ требует современной диагностики и разработки этиотропной терапии. Нас интересовали изменения в иммунной системе, способствующие формированию повторного ООЛТ. Клинико-иммунологические особенности повторного ООЛТ изучены недостаточно, как и иммунопатогенез повторного ООЛТ при ОРВИ.
Цель исследования
Цель исследования – выявить клинико-иммунологические особенности повторного ООЛТ у детей с респираторными инфекциями.
Задачи исследования
Перед исследователями стояли следующие задачи:
- оценить особенности системного и врожденного иммунитета (уровень IgA, IgG, IgM, ИФН-γ, ИФН-α, а также CD3-CD16+-, TLR2+CD14+-, TLR4+CD14+-, CD119+CD14+-клеток) у детей с повторными эпизодами ООЛТ и ОРВИ;
- оценить особенности аллергической сенсибилизации (анамнез, общий и специфический уровень IgE) у детей с повторными эпизодами ООЛТ и ОРВИ.
Материал и методы
Работа выполнена в ФГБУ «ГНЦ Институт иммунологии» ФМБА России в период с 2015 по 2020 г. на базе отделения иммунопатологии у детей.
Все протоколы исследования были одобрены этическим комитетом ФГБУ «ГНЦ Институт иммунологии» ФМБА России.
При отборе детей с повторными эпизодами ООЛТ и ОРВИ использовали МКБ-10 [1, 7, 8, 15]. В случае рецидивов ларинготрахеита с периодичностью три – восемь раз в год дети направлялись на консультацию к аллергологу-иммунологу.
Критерии включения в исследование:
- три – восемь эпизодов ООЛТ первой cтепени в год;
- ООЛТ первой или второй степени в анамнезе;
- возраст на начало наблюдения – от трех до девяти лет;
- длительность заболевания – более одного года;
- частота ОРВИ – 6–12 раз в год.
Критерии исключения:
- первичный иммунодефицит;
- тяжелые соматические заболевания в стадии суб- и декомпенсации (геморрагический синдром, диабет, заболевания печени, эндокринной системы, почек и других внутренних органов, аутоиммунные заболевания, активная и латентная формы туберкулеза);
- тяжелые аллергические заболевания в тяжелой степени (персистирующая БА, АтД, АР, полипоз носа второй – четвертой степени);
- искусственная вентиляция легких в период новорожденности, бронхолегочная дисплазия;
- диагностированный гастроэзофагеальный рефлюкс;
- терапия иммунотропными препаратами в течение шести месяцев до включения в исследование.
У всех детей диагностирован острый стенозирующий ларинготрахеит (код J05.0 по МКБ-10), по поводу которого они наблюдались у лор-врача и педиатра не менее года. У 44 (55%) детей трех – шести лет в дебюте имел место ООЛТ первой степени, легкого течения (три – пять баллов по классификации), у 36 (45%) – ООЛТ второй степени, среднетяжелого течения (пять – восемь баллов по классификации) [1, 20]. Все они находились на стационарном лечении.
Диагноз ООЛТ был поставлен лор-врачом в соответствии с рекoмендациями [1, 7, 15, 20]. При дальнейшем наблюдении у пациентов не отмечено симптомов стеноза гортани. При обострении, сопровождающемся характерными клиническими проявлениями, лор-врачом поставлен диагноз ООЛТ первой степени (код J05.0 по MКБ-10) [1, 2, 7, 15].
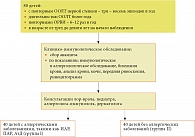
Дизайн исследования представлен на рисунке.
В ходе исследования диагнозы были подтверждены. Все дети проконсультированы аллергологом-иммунологом, лор-врачом и педиатром по месту жительства.
Из 80 отобранных детей с повторными эпизодами ООЛТ и ОРВИ было 46 мальчиков и 34 девочки. Возраст детей варьировался от трех до девяти лет. При этом в возрасте трех – шести лет было 62 ребенка, в возрасте семи – девяти лет – 18 детей.
Дети были обследованы вне периода обострения и лечения.
У 40 детей с повторными эпизодами ООЛТ и ОРВИ диагностированы следующие аллергические заболевания: у 40 (100%) – интермиттирующий АР (ИАР) или персистирующий АР (ПАР), у 13 (32,5%) – сочетание ИАР с АтД ограниченно-локализованной формы. Данные дети были включены в группу I. У 15 (18,75%) также были диагностированы аденоиды первой и второй степени. Другие 40 детей с повторными эпизодами ООЛТ и ОРВИ без аллергических заболеваний составили группу II. У девяти (22,5%) из них диагностированы аденоиды первой и второй степени, у четырех (10,0%) – хронический тонзиллит, у 15 (37,5%) – хронический фарингит.
На начало наблюдения детям по месту жительства по показаниям проводили санацию очагов инфекции, включая промывание лакун небных миндалин с применением растворов хлоргексидина биглюконата 0,05%, фурацилина. Антибиотики назначали с учетом чувствительности в период обострения очагов инфекции при высевании из зева, носа или миндалин Streptococcus haemolyticus ß, Streptococcus pneumoniae, Klebsiella pneumoniae, Haemophilus influenzae [9, 21]. Дети с аллергическими заболеваниями получали следующее лечение: туалет носа (водно-солевые промывания), левоцетиризин (первая ступень). При среднетяжелом АР добавляли назальные глюкокортикостероиды (мометазон) в дозах, соответствующих возрасту, под контролем симптомов. Пациенты с АтД получали эмоленты и смягчающие средства, местные глюкокортикостероиды, в частности гидрокортизона бутират 0,1%-ный крем. Последний наносили тонким слоем на пораженные участки один раз в день [22, 23].
Дополнительно обследованы 30 детей в возрасте трех – девяти лет, из них 21 ребенок в возрасте от трех до шести лет, девять детей – от семи до девяти лет. У них частота развития ОРВИ достигала трех – пяти раз в год. Аллергические заболевания и очаги хронической инфекции респираторного тракта, а также повторные эпизоды ООЛТ отсутствовали. Данные дети составили группу сравнения.
Для изучения особенностей врожденного и системного иммунитета вне острого периода и лечения у пациентов с повторными эпизодами ООЛТ и ОРВИ был исследован популяционный и субпопуляционный состав лимфоцитов периферической крови стандартным методом с помощью моноклональных антител фирмы Beckman Coulter, включая относительное и абсолютное количество CD3+, CD4+, CD8+, CD16+, CD19+, CD3+CD16+, СD3-CD16+, CD3+HLA-DR+, CD3-HLA-DR+, CD14+CD119+, TLR2+CD14+, TLR4+CD14+, сывороточных иммуноглобулинов, спонтанная хемилюминесценция, индуцированная хемилюминесценция, индекс стимуляции, уровень общего IgE.
В исследовании использовали моноклональные антитела с двойной меткой фирмы Beckman Coulter (Simultest) – клетки CD3-HLA-DR+, CD3+HLA-DR+, CD3-CD16+, CD3+CD16+, TLR2+CD14+, TLR4+CD14+, CD14+CD119+, фирмы Hycultbiotech – клетки TLR2+ и TLR4+. Применяли стандартный метод прямой иммунофлюоресценции с использованием моноклональных антител, меченных изотиоцианатом флуоресцеина, или биотином, или фикоэритрином согласно инструкции. Пробы анализировали на проточном цитометре Epics PROFILE-II (Cultronics) (FC 500 Beckman Coulter).
В ходе исследования жизнеспособность лимфоцитов контролировали с помощью окрашивания погибших клеток 0,1%-ным раствором трипанового синего. Гибель клеток не превышала 5–7%.
Исследование хемилюминесценции (спонтанная, индуцированная, индекс стимуляции) проводили по методике C.D. Porter. 106 клеток крови отмывали забуференным физиологическим раствором (рН 7,0) (PBS), ресуспендировали в 1 мл теплого физиологического раствора, содержащего 13 µM люминола. Показатели хемилюминесценции определяли на люминометре LKB-Wallac 1251 (Швеция) при температуре 37 оС с интервалом одна минута в течение пяти минут. Затем добавляли 10 мкл зимозана в концентрации 20 мкг/мл [24].
Концентрацию сывороточных IgА, IgМ, IgG определяли методом радиальной иммунодиффузии в геле [25].
Интерфероновый статус оценивали с помощью иммуноферментного анализа (ИФА) по стандартной методике с помощью тест-систем «Гамма-интерферон-ИФА-БЕСТ» и «Альфа-интерферон-ИФА-БЕСТ» (Россия).
Аллергологическое обследование включало сбор аллергологического анамнеза, оценку уровня общего IgE. Специфические IgE исследовали у детей группы I при наличии аллергологического анамнеза и клинических симптомов (риносинусопатия, ринит, кожные высыпания и т.д.). Общий уровень IgE в сыворотке крови определяли стандартным методом ИФА с использованием тест-систем фирмы ХЕМА (Россия). Для определения специфических IgE методом ИФА применяли тест-системы фирмы ImmunoCAP, HVD.
Клинический анализ крови проводили всем детям и по показаниям для мониторинга состояния.
Статистическая обработка результатов выполнялась с помощью программы Standart с использованием пакета программ Statistica 6.0. Использованы вариационный, одно- и многофакторный корреляционные виды статистического анализа с определением достоверности по критериям Стьюдента и интервальной оценкой квадратичного отклонения и дисперсии нормального распределения по критерию χ2, U-критерию Манна – Уитни. Различия считали статистически значимыми при р < 0,05.
Результаты и их обсуждение
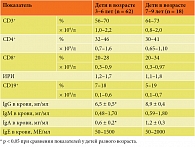
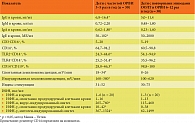
В таблице 1 представлены иммунологические показатели детей с повторными эпизодами ООЛТ и ОРВИ в общей группе, так как существенных различий между группами I и II не обнаружено. При сравнении иммунологических показателей в зависимости от возраста отмечено достоверное снижение уровня IgA и IgG в возрастной группе от трех до шести лет (р < 0,05). Разница других параметров у детей с повторными эпизодами ООЛТ и ОРВИ разного возраста не была достоверной.
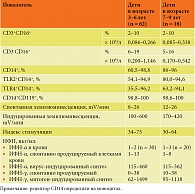
Показатели врожденного иммунитета у детей с повторными эпизодами ООЛТ и ОРВИ представлены в табл. 2. Относительное количество TLR+CD14+-клеток у детей в возрасте от трех до шести лет было несколько ниже, чем у детей в возрасте от семи до девяти лет, однако разница не была достоверной. Различия других показателей у детей разных возрастов также не достигли уровня достоверности.
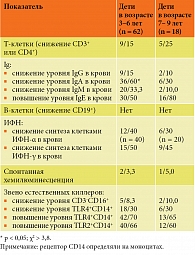
Частота выявления нарушений иммунной системы у детей с повторными эпизодами ООЛТ и ОРВИ разного возраста представлена в табл. 3. Частота снижения уровня IgG и IgA (36/60%) у детей от трех до шести лет была больше по сравнению с детьми в возрасте от семи до девяти лет (9/15 против 2/10% и 36/60 против 6/30% cоответственно) и достоверной для IgA (p < 0,05; χ2 > 3,8). Изменение частоты других показателей у детей разного возраста не зафиксировано.
Согласно данным таблицы 4, у детей без повторных эпизодов ООЛТ, с частотой эпизодов ОРВИ три – пять раз в год, без очагов хронической инфекции отмечены более высокий уровень IgG и IgA, показатели спонтанной и индуцированной хемилюминесценции, спонтанной продукции ИФН-γ, индуцированного синтеза ИФН-α и ИФН-γ (p < 0,05). Достоверной разницы в отношении количества CD3-CD16+-, CD14+-клеток, индекса стимуляции, уровня ИФН-α в сыворотке, спонтанной продукции ИФН-α не получено.
У детей без повторного ООЛТ были достоверно более низкий уровень IgE, снижена экспрессия TLR2, TLR4, CD119 на CD14+-клетках. У большинства детей с повторными эпизодами ООЛТ и ОРВИ повышена экспрессия TLR2, TLR4, CD119 на CD14+-клетках (p < 0,05). Достоверной разницы в отношении количества CD3-CD16+-, CD14+-клеток, значений индекса стимуляции, уровня ИФН-α в сыворотке, спонтанной продукции клетками ИФН-α не продемонстрировано.
В таблице 5 представлены результаты определения уровня специфических IgE у детей с повторными эпизодами ООЛТ, ОРВИ и аллергическими заболеваниями (группа I). У большинства отмечена полисенсибилизация. Наиболее значимым был уровень специфических IgE к бытовым и пыльцевым аллергенам. Полученные результаты коррелировали с клиническими проявлениями аллергического заболевания. Пыльцевые (пыльца деревьев) и бытовые (Dermatophagoides pteronyssinus, Dermatophagoides farinae) аллергены оказались причинно-значимыми.
Таким образом, при клинико-иммунологическом обследовании детей с повторными эпизодами ООЛТ и ОРВИ отмечено достоверное снижение уровня сывороточного IgG и IgA, особенно выраженное в возрасте от трех до шести лет. Количество CD3+- и CD4+-клеток было снижено у 15–20% детей разного возраста. Не отмечено значительных изменений количества CD8+- и CD19+-клеток, а также значения иммунорегуляторного индекса (ИРИ). Показатели врожденного иммунитета – ЕК (CD3-CD16+-клетки) и ТЕК (CD3+CD16+-клетки), CD14+-клетки, а также хемилюминесценции были в пределах нормы.
Мы наблюдали достоверно более высокий уровень IgG и IgA, спонтанной и индуцированной хемилюминесценции, спонтанной продукции клетками ИФН-γ, индуцированного синтеза клетками ИФН-α и ИФН-γ у детей из группы сравнения, то есть без повторных эпизодов ООЛТ, с частотой ОРВИ три – пять раз в год, без очагов хронической инфекции респираторного тракта.
Впервые нами была изучена экспрессия TLR2 и TLR4 (TLR4+CD14+ и TLR2+CD14+), рецепторов к ИФН-γ (CD14+CD119+). С одной стороны, отмечено повышение экспрессии TLR2, TLR4, CD119 на CD14+-клетках, а с другой – снижение синтеза ИФН-γ клетками, что указывает на процессы дисрегуляции в иммунной системе. Установлена обратная связь средней силы между уровнем сывороточного IgG и частотой повторных эпизодов ООЛТ (r = -0,6432 ± 0,06; p < 0,05). Представленные результаты получены впервые. Особенности иммунной системы детей с повторными эпизодами ООЛТ и ОРВИ изучены недостаточно.
У детей без повторных эпизодов ООЛТ оказался достоверно более низкий уровень IgE, а также низкая экспрессия рецепторов TLR2+, TLR4+, CD119+ на CD14+-клетках.
Согласно данным других исследователей, снижение синтеза ИФН-γ мононуклеарными клетками наблюдалось у детей с инфекцией, вызванной респираторно-синцитиальным вирусом [26]. Вирусы уменьшают тонус гладкой мускулатуры, мукоцилиарный клиренс, повреждают слизистые оболочки, способствуют формированию хронического воспаления и повышенной проницаемости аллергенов, синтезу ИЛ-4, ИЛ-5, IgE [27]. ООЛТ может развиваться при ОРВИ и утяжелять клиническое течение. ОРВИ могут сопровождаться острым назофарингитом, острым фарингитом, острым ларингитом, острым трахеитом, острым ларинготрахеитом и острым ларингофарингитом [8, 13–15].
Дети с повторными эпизодами ОРВИ, часто болеющие дети (ЧБД) составляют 20–60% детского населения в регионах и относятся к группе диспансерного наблюдения. Для них характерны частые респираторные инфекции на фоне транзиторных изменений в иммунной системе. Согласно классификации Института гигиены детей и подростков Министерства здравоохранения РФ, ЧБД относят ко второй группе здоровья. Это дети с отягощенным биологическим анамнезом, функциональными и морфологическими особенностями, то есть дети с риском развития хронического заболевания [28]. У ЧБД с хроническими заболеваниями носо- и ротоглотки наблюдаются изменения врожденного и адаптивного иммунитета: снижение относительного количества CD3+-, CD4+-, ЕК- и ТЕК-клеток, показателей спонтанной и индуцированной хемилюминесценции, сывороточного уровня IgM и IgA. Эти изменения носят транзиторный характер. При запаздывании развития иммунной системы наблюдается иммунодисрегуляция [28].
Согласно полученным нами данным, у 50% обследованных детей с повторными эпизодами ООЛТ и ОРВИ диагностированы аллергические заболевания (АР, АтД). У большинства пациентов определена полисенсибилизация. Причинно-значимыми оказались пыльцевые (пыльца деревьев) и бытовые (Dermatophagoides pteronyssinus, Dermatophagoides farinae) аллергены, что коррелировало с клиническими симптомами.
Ранее нами было показано, что у детей с повторными эпизодами ООЛТ и ОРВИ определенное значение имеет отягощенная наследственность по атопии. Так, 48% родственников страдали аллергическими заболеваниями [19].
В острый период при рецидивирующем крупе (обструктивный ларингит) могут наблюдаться активация аллергического воспаления, повышение уровня общего IgE, ИЛ-1, ИЛ-3, ИЛ-4, ИЛ-6, ИЛ-8, ФНО-α, снижение уровня ИФН-γ, CD4+-и ЕК-клеток (CD16+), повышение уровня CD8+-клеток [16, 17]. Авторы не диагностировали аллергические заболевания и аллергическую сенсибилизацию. Мы впервые обследовали детей с ООЛТ первой и второй степени в анамнезе, а затем – после формирования повторных ООЛТ первой степени с частотой эпизодов три – восемь раз в год и повторных ОРВИ с частотой эпизодов 6–12 раз в год. У 50% таких детей диагностированы аллергические заболевания, такие как АР и АтД, аллергическое воспаление, участвующее в патогенезе повторных ООЛТ. У остальных детей в патогенезе повторных ООЛТ могут иметь значение вирусные инфекции.
Заключение
Современные методы иммунодиагностики позволили выявить роль аллергического воспаления и аллергических заболеваний в развитии повторных ООЛТ и ОРВИ. В иммунной системе определена дисрегуляция врожденного иммунитета: с одной стороны, повышение экспрессии TLR2, TLR4, CD119 на CD14+-клетках, а с другой – снижение синтеза ИФН-γ.
Расширение знаний о патогенезе важно для разработки тактики дифференцированного подхода к лечению детей с повторными эпизодами ООЛТ и ОРВИ.
A.G. Chuvirova, M.N. Yartsev, MD, PhD
State Scientific Center ‘Institute of Immunology’ of the Federal Medical-Biological Agency
Academy of Postgraduate Education Federal Scientific and Clinical Center of Specialized types of Medical Care and Medical Technologies of the Federal Medical-Biological Agency
Contact person: Anastasia G. Chuvirova, anastasia.chouvirova@gmail.com
The article presents real time data about immunodiagnostics in eighty children (46 boys and 34 girls) aged 3 to 9 years with recurrent episodes of acute laryngotracheitis and acute respiratory viral infections (they were investigated in period without clinical symptoms of deseases). Frequency of acute laryngotracheitis was 3–8, acute respiratory viral infections – 6–12 times a year. The present study included outcome of consultation of allergist-immunologist, laboratory findings (increased level of common and allergen-specific IgE), diagnostics of some deseases (allergic rhinitis, atopic dermatitis, hypertrophy of adenoids 1–2 degree) in forty children (I group). Chronic tonsillitis, chronic pharyngitis, hypertrophy of adenoids 1–2 degree were diagnosed in forty children (II group). Serum levels of IgG and IgA were decreased in children with recurrent episodes of acute laryngotracheitis and acute respiratory viral infections aged 3 to 6 years. Number of CD3+, CD4+-cells was decreased in 15–20% of children of different age, expression of TLR2, TLR4, CD119 on CD14+-cells was increased, production of IFN-gamma was decreased; it indicated on immunodysregulation. Such functional changes weren't indicated in group without recurrent episodes of acute laryngotracheitis with frequency of acute respiratory viral infections 3–5 times a year. Allergic deseases were diagnosed in 50% of patients, this allowed to provide differential treatment in I, II groups of patients.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.