Семинар «Особенности ведения пациента с артериальной гипертонией и эндокринными нарушениями»: Особенности ведения пациента с артериальной гипертонией и эндокринными нарушениями
- Аннотация
- Статья
- Ссылки
6 сентября 2012 г. состоялось первое мероприятие в рамках проекта – семинар «Особенности ведения пациента с артериальной гипертонией и эндокринными нарушениями», в котором также принял участие заведующий кафедрой эндокринологии и диабетологии МГМСУ, д. м. н., профессор Ашот Мусаелович МКРТУМЯН.
Ведущие отечественные эксперты в области кардиологии и эндокринологии разобрали типичный клинический случай пациента с артериальной гипертонией и сахарным диабетом и выработали совместный мультидисциплинарный план лечения такого пациента.
6 сентября 2012 г. состоялось первое мероприятие в рамках проекта – семинар «Особенности ведения пациента с артериальной гипертонией и эндокринными нарушениями», в котором также принял участие заведующий кафедрой эндокринологии и диабетологии МГМСУ, д. м. н., профессор Ашот Мусаелович МКРТУМЯН.
Ведущие отечественные эксперты в области кардиологии и эндокринологии разобрали типичный клинический случай пациента с артериальной гипертонией и сахарным диабетом и выработали совместный мультидисциплинарный план лечения такого пациента.


Пациент с осложненной артериальной гипертонией: позиция кардиолога
В современной медицине возможности лечения и представления о заболеваниях меняются очень быстро. «Сегодня уже никого не удивляет, что диабет – это сердечно-сосудистая преждевременная патология, а артериальная гипертония все больше напоминает эндокринное заболевание. И большинство случаев артериальной гипертонии, с которыми сталкиваются в клинической практике терапевты и кардиологи, имеют отягощающие факторы в виде нарушений углеводного обмена. Именно поэтому термин “диабетическое сердце” прочно вошел в нашу жизнь», – отметила профессор Ж.Д. Кобалава.
Высокий сердечно-сосудистый риск у пациентов с сочетанием артериальной гипертонии (АГ) и сахарного диабета (СД) обусловлен следующими особенностями профиля артериального давления (АД): недостаточным снижением АД во время сна, ортостатической гипотонией и АГ в положении лежа, высокой вариабельностью АД вследствие ортостатических и постпрандиальных колебаний АД, высокой распространенностью скрытой АГ и высокой частотой рефрактерной АГ. Среди предикторов неконтролируемой и рефрактерной АГ первые два места принадлежат сахарному диабету и метаболическому синдрому. В свою очередь, у больного с СД отмечается кардиомиопатия, хроническая болезнь почек, ригидные артерии, неалкогольная жировая болезнь печени, абдоминальное ожирение и дисфункция микроциркуляторного русла – множественное поражение органов-мишеней.
«Многофакторный патогенез АГ и СД предполагает использование рациональной комбинированной гипотензивной и гиполипидемической терапии. Для предотвращения сердечно-сосудистых осложнений такая терапия должна быть интенсивной и инициироваться на самых ранних этапах развития заболевания, а значит, выбор начальной тактики лечения у таких пациентов приобретает огромное значение», – комментирует профессор Ж.Д. Кобалава. В настоящее время в клинической практике используются по крайней мере два подхода к комбинированной гипотензивной терапии: интенсивный – с применением двухкомпонентной комбинации (например, «валсартан + амлодипин») – и экстенсивный – с применением трехкомпонентной комбинации (например, «валсартан + амлодипин + гидрохлоротиазид»).
В 2009 г. на основании данных доказательной медицины, продемонстрировавших более высокую эффективность в отношении снижения АД (> 3 мм рт. ст.) тройной комбинации по сравнению с двойной, Федеральное агентство по надзору за лекарствами и пищевыми продуктами (Food and Drug Administration, FDA) США внесло в свои рекомендации комбинацию «валсартан + амлодипин + гидрохлоротиазид». А в 2010 г. была зарегистрирована первая современная трехкомпонентная фиксированная комбинация для лечения АГ (препарат Ко-Эксфорж).
Таким образом, современные рекомендации по лечению пациентов с АГ допускают возможность использования комбинированной терапии в качестве стартовой у пациентов с АГ 2–3-й степени или относящихся к группе высокого риска. У пациентов с АГ 2–3-й степени и нарушениями углеводного обмена профессор Ж.Д. Кобалава рекомендовала применять в случае неэффективности монотерапии двухкомпонентную комбинацию, а при неэффективности двухкомпонентной терапии – трехкомпонентную.
Коморбидный пациент с метаболическим синдромом / сахарным диабетом: позиция эндокринолога
Распространенность СД в мире достигла эпидемического уровня и продолжает неуклонно расти – согласно прогнозу Всемирной организации здравоохранения (ВОЗ), к 2025 г. численность больных СД достигнет порядка 500 млн человек, из которых 90% – это больные СД 2 типа. Вот почему профессор А.М. Мкртумян в начале своего выступления назвал сахарный диабет чумой третьего тысячелетия. Увеличение распространенности СД влечет за собой повышение частоты сосудистых осложнений, которые могут стать причиной слепоты, хронической почечной недостаточности, ишемической болезни сердца (ИБС), инфаркта миокарда, инсульта и др.
«Каждый шестой слепой житель планеты потерял зрение вследствие сахарного диабета. Каждый седьмой ампутант планеты, потерявший конечность вследствие нетравматической ампутации, – это диабетик. Один из трех пациентов, нуждающихся в трансплантации почек или находящихся на постоянном гемодиализе, болен сахарным диабетом», – привел неутешительную статистику докладчик.
На сегодняшний день многие исследователи считают, что именно метаболический синдром (МС) является предпосылкой к развитию СД 2 типа и способствует ускорению развития и прогрессирования сердечно-сосудистых заболеваний, связанных с атеросклерозом. Согласно данным, представленным профессором А.М. Мкртумяном, МС отмечается у каждого четвертого жителя планеты. При этом МС имеют 24–50% больных ИБС, 50% больных АГ, 85% пациентов с низким уровнем холестерина липопротеидов высокой плотности (ХС ЛПВП) и высоким – триглицеридов (ТГ), 87% больных СД 2 типа.
Основным компонентом МС является абдоминальное ожирение, а ключевым связующим звеном всех его компонентов – инсулинорезистентность (ИР) и гиперинсулинемия. Абдоминальное ожирение в качестве основного критерия МС было закреплено в последней редакции диагностических критериев МС, выпущенной Международной диабетической федерацией (International Diabetes Federation, IDF) в 2005 г. Согласно этому документу, МС можно диагностировать, если у пациента отмечается абдоминальное ожирение (окружность талии > 94 см у мужчин и > 80 см у женщин), а также имеются хотя бы два из следующих четырех факторов: уровень ТГ > 1,7 ммоль/л, уровень ХС ЛПВП < 1,0 ммоль/л у мужчин и < 1,3 ммоль/л у женщин, АД ≥ 130/85 мм рт. ст., уровень глюкозы в плазме крови натощак > 5,6 ммоль/л.
Инсулинорезистентность – это эволюционно закрепленный механизм выживания человека в неблагоприятных условиях, когда периоды изобилия чередовались с периодами голода. Благодаря ИР энергия накапливается в виде отложений жира, запасов которого должно быть достаточно, чтобы пережить голод. В наши дни, в эпоху пищевого изобилия и малоподвижного образа жизни, сохранившиеся в генетической памяти человека механизмы ИР продолжают работать на накопление энергии, что способствует развитию абдоминального ожирения, дислипидемии, раннему атеросклерозу, АГ и СД 2 типа. ИР жировой ткани проявляется в том, что адипоциты становятся нечувствительными к антилиполитическому действию инсулина, что способствует выходу в кровь свободных жирных кислот и глицерина.
Свободные жирные кислоты поступают в печень, где становятся основным источником образования липопротеидов низкой плотности (ЛПНП), повышается процесс глюконеогенеза, происходит повышение уровня гликемии натощак. Установлено, что ИР предшествует клинической манифестации СД 2 типа и происходит при нарушении функциональной способности 40% бета-клеток поджелудочной железы. Формирование сосудистых осложнений, которые являются главной причиной инвалидизации пациентов с СД, происходит именно на этом этапе развития заболевания.
«Генетическая предрасположенность к инсулинорезистентности реализуется и клинически проявляется только при наличии внешних факторов – избыточного высококалорийного питания и низкой физической активности. Эти факторы сами по себе способствуют развитию абдоминального ожирения, накоплению свободных жирных кислот и, следовательно, усилению резистентности к инсулину, – комментирует профессор А.М. Мкртумян. – Поэтому условием успешного терапевтического вмешательства является снижение веса, влекущее за собой уменьшение выраженности инсулинорезистентности».
Не вызывает сомнений, что контроль гликемии при СД является основой профилактики сосудистых осложнений. Интегральным показателем гликемического контроля является оптимальный уровень гликированного гемоглобина (HbA1c). В 2011 г. ВОЗ одобрила использование параметра уровня HbA1c для диагностики СД и нарушения толерантности к глюкозе (НТГ): в качестве диагностического критерия СД принят уровень HbA1c ≥ 6,5%, НТГ – 5,6–6,5%. «Если уровень гликированного гемоглобина равен 6,5%, то, несмотря на нормальный показатель гликемии натощак, вы имеете право поставить диагноз “сахарный диабет”», – пояснил профессор А.М. Мкртумян.
Он также подчеркнул значимость НТГ как показателя возможной макроангиопатии, поскольку, согласно данным исследований, при НТГ возрастает риск развития сердечно-сосудистых заболеваний. К самостоятельным факторам риска развития сердечно-сосудистых заболеваний относится также постпрандиальная гипергликемия. К сожалению, констатировал докладчик, из-за сложного патогенеза СД 2 типа и длительного скрытого течения заболевания в современной клинической практике диагноз СД 2 типа чаще всего устанавливается одновременно с появлением у пациента первого макроваскулярного осложнения – острого инфаркта миокарда или инсульта, которое и становится поводом для обследования.
Профилактика прогрессирования СД и сопутствующих ему сосудистых осложнений включает в себя компенсацию углеводного обмена, отказ от курения, увеличение физической активности, снижение массы тела, коррекцию АД и дислипидемии, профилактику гиперкоагуляции и тромбоза. Сахароснижающая терапия должна представлять собой баланс между эффективностью и безопасностью. Доказано, что сердечно-сосудистые осложнения и смертельный исход чаще встречаются у пациентов с гипогликемическими эпизодами, особенно с тяжелыми гипогликемиями. Одним из самых эффективных и безопасных терапевтических методов у больных СД 2 типа с хронической почечной недостаточностью, АГ и другими сосудистыми нарушениями, по мнению докладчика, является применение препарата вилдаглиптин в качестве монотерапии или в комбинации с метформином.
Предваряя разбор клинического случая пациента с СД и АГ, профессор А.М. Мкртумян напомнил слушателям высказывание знаменитого русского врача, профессора М.Я. Мудрова о том, что врачевание состоит в лечении не болезни, но больного, и подчеркнул: только глубокие знания в области этиологии, патогенеза, диагностики, профилактики и лечения артериальной гипертонии и сахарного диабета позволяют из широкой линейки лекарственных средств адресно выбрать необходимый для конкретного больного препарат.
Представление клинического случая
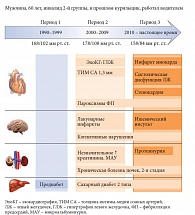
Типичный клинический пример пациента с АГ и эндокринными нарушениями (рис.) для выработки мультидисциплинарного подхода к лечению на каждом из этапов развития его заболеваний представила профессор Ж.Д. Кобалава: – На сегодняшний день нашему пациенту 60 лет, он инвалид 2-й группы, в прошлом – курильщик, работал водителем. В 40 лет у него уже было высокое давление – 168/102 мм рт. ст. – и предиабет. Именно в этот период мы могли бы ему максимально помочь, но больной не лечился. Он обратился за медицинской помощью спустя 10 лет, когда у него развилась мерцательная аритмия, АД поднялось до 178/108 мм рт. ст., уже имеют место лакунарные инфаркты, когнитивные нарушения, хроническая болезнь почек и СД 2 типа.
Пациент лечился метопрололом 100 мг/сут и эналаприлом 10 мг/сут. Спустя еще 10 лет наступил третий период развития его состояний: к предыдущим заболеваниям добавились инфаркт миокарда, систолическая дисфункция левого желудочка, стенокардия, инсульт, протеинурия. В результате он вынужден принимать огромное количество различных препаратов – аспирин, симвастатин, бисопролол, фозиноприл, гидрохлоротиазид, метформин 1000 мг/сут.
Итак, первый период болезни, молодой сорокалетний больной. Если бы этот больной пришел к нам с Ашотом Мусаеловичем на визит на первом этапе, мы бы задались множеством вопросов: как оценить сердечно-сосудистый риск, высок ли риск развития сахарного диабета, неизбежна ли в данном случае трансформация предиабета в диабет, какие гипертензивные препараты следует предпочесть и др.
Во втором периоде у нашего пациента уже имеет место органное поражение. Еще нет инфаркта, еще нет инсульта, но уже есть диабет. И нас интересуют ответы на другие вопросы: когда при СД надо начинать лечение АГ, до какого уровня нужно снижать давление, какой целевой уровень HbA1c установить, имеют ли преимущества новые классы препаратов по сравнению с традиционными, можно ли назначить статины (то есть имеют ли статины диабетогенный эффект)?
Если бы нам пришлось консультировать больного в третий период развития его заболеваний, то нас бы интересовало, какой режим гипотензивной терапии оптимален, какой целевой уровень HbA1c установить, какие сахароснижающие препараты имеют самый высокий профиль сердечно-сосудистой безопасности, каким должен быть индивидуальный терапевтический режим?
Консенсус эндокринолога и кардиолога в лечении пациента с артериальной гипертонией и нарушениями углеводного обмена
После характеристики клинического примера эксперты приступили к обсуждению и выработке совместного плана лечения типичного пациента с артериальной гипертонией и эндокринными нарушениями в разные периоды его жизни.
Профессор Ж.Д. Кобалава: – Период 1. На этом этапе пациенту 40 лет, но у него уже АГ, МС и предиабет. Ашот Мусаелович в своем выступлении описал, как диагностировать МС, неизбежна ли трансформация предиабета в диабет и существует ли реальная возможность предупредить развитие СД.
Профессор А.М. Мкртумян: – Еще раз кратко акцентирую внимание участников семинара на том, что МС является реальной предпосылкой к развитию СД, поскольку в его основе лежит инсулинорезистентность. А вот что касается трансформации предиабета в СД, то она возможна, но не неизбежна. Результаты 10-летнего наблюдения за пациентами с предиабетом показали: спустя годы лишь у 33% из них предиабет перешел в стадию СД, а в 33% случаев отмечалась нормализация углеводного обмена. На сегодняшний день существуют как немедикаментозные, так и медикаментозные способы предупреждения риска развития СД. Причем немедикаментозное лечение, включающее коррекцию образа жизни, показывает порой бóльшую, по сравнению с фармакотерапевтическим вмешательством, эффективность.
Профессор Ж.Д. Кобалава: – Что касается диабетогенного эффекта гипотензивных препаратов, то данные многочисленных исследований свидетельствуют: наиболее безопасными в отношении риска развития СД являются сартаны, а первый среди них – валсартан. Согласно рекомендациям ВНОК/РМОАГ и Национальным рекомендациям по кардиоваскулярной профилактике, желаемые терапевтические исходы и параметры их оценки предусматривают контроль АД и достижение целевого значения АД < 140 / < 90 мм рт. ст., контроль дислипидемии (ХС ЛПНП < 3,0 ммоль/л), контроль массы тела (ИМТ < 25 кг/м2) со снижением массы тела на 10% от исходной, контроль предиабета. Индивидуальный фармакотерапевтический режим нашего пациента в первом периоде развития его заболеваний включает: для контроля АД и МС – валсартан 160 мг/cут, для контроля АД – амлодипин 5 мг/сут (в качестве альтернативы можно использовать гидрохлоротиазид 12,5 мг/сут), для контроля дислипидемии (умеренный сердечно-сосудистый риск) – аторвастатин 10 мг/сут, а предиабета – метформин 250 мг 2 р/сут.
Профессор А.М. Мкртумян: – Обращаю внимание на то, что в России метформин не зарегистрирован в качестве средства для профилактики СД. Что касается статинов, то, предположительно, в низкой дозе их можно использовать для контроля диcлипидемии при умеренном сердечно-сосудистом риске.
Профессор Ж.Д. Кобалава: – Период 2. Пациенту 50 лет, у него диагностированы АГ, СД 2 типа и МС. Желаемые терапевтические исходы включают: контроль АГ – целевое АД < 140 / < 90 мм рт. ст., контроль СД – целевой уровень HbAlc < 7%; контроль дислипидемии – целевой уровень ХС ЛПНП < 1,8 ммоль/л; снижение массы тела на 5–7%; замедление прогрессирования / регресс нефропатии (микроальбуминурии, МАУ). У пациента гипертрофия левого желудочка, пароксизмальная форма фибрилляции предсердий (ФП), атеросклероз сонных артерий, МАУ, поэтому мы назначаем тройную комбинацию гипотензивной терапии: валсартан 160 мг/сут, амлодипин 10 мг/сут и гидрохлоротиазид 12,5 мг/сут; для лечения СД – двойную комбинацию – метформин 500 мг 2 р/сут и вилдаглиптин 50 мг 2 р/сут; для контроля дислипидемии (очень высокий сердечно-сосудистый риск) – аторвастатин 20–40 мг/сут; для профилактики тромбоэмболических осложнений при ФП – аспирин 125 мг/сут.
Профессор А.М. Мкртумян: – Наш пациент проблемный. Наряду с АГ, ожирением, инсулинорезистентностью, дислипидемией у него уже развилась хроническая болезнь почек 2-й стадии, есть когнитивные нарушения. На мой взгляд, оптимальный целевой уровень HbA1c должен быть 7,5%, а не 7%. В этом случае самой большой ошибкой было бы назначение препаратов сульфонилмочевины. Только ингибиторы ДПП-4 обладают кардиопротективным и нефропротективным свойствами. Например, этому пациенту можно было бы назначить вилдаглиптин или его комбинацию с метформином.
Профессор Ж.Д. Кобалава: – Период 3. Больной с осложненной АГ, СД 2 типа и МС. Пациенту 60 лет, он пережил инфаркт миокарда, ишемический инсульт. У него систолическая дисфункция левого желудочка, стенокардия, протеинурия. На этом этапе необходимо скорректировать целевой уровень АД в сторону снижения до < 130 / < 80 мм рт. ст. Режим гипотензивной терапии остается прежним – это комбинация валсартана 160 мг/сут, амлодипина 10 мг/сут и гидрохлоротиазида 12,5 мг/сут. Поскольку у пациента ИБС, в анамнезе – инфаркт миокарда (очень высокий сердечно-сосудистый риск), следует назначить бисопролол 5 мг, аторвастатин 40 мг/сут, ацетилсалициловую кислоту 125 мг/сут, а в качестве профилактики тромбоэмболических осложнений – варфарин 5 мг/сут.
Профессор А.М. Мкртумян: – Если мы прогнозируем нашему пациенту общую продолжительность жизни менее 5 лет, то целевой уровень HbA1c можно поднять до 8%, если больше 5 лет, то можно оставить на уровне 7,5%. Поскольку метформин противопоказан при гипоксии в связи с риском развития лактацидоза, пациента очень грамотно перевели с комбинированной терапии «вилдаглиптин + метформин» на сочетание «вилдаглиптин 50 мг 2 р/сут + инсулин гларгин 10 ЕД».
Профессор Ж.Д. Кобалава: – Таким образом, можно заключить: опираясь на данные доказательной медицины, мы достигли консенсуса в отношении алгоритмов ведения представленного пациента. Однако всегда следует помнить о том, что доказательная медицина представляет собой лишь рекомендации по лечению, и только обученный, опытный врач способен трансформировать общие рекомендации в то, что называется искусством лечения конкретного больного.
6 сентября 2012 г. состоялось первое мероприятие в рамках проекта – семинар «Особенности ведения пациента с артериальной гипертонией и эндокринными нарушениями», в котором также принял участие заведующий кафедрой эндокринологии и диабетологии МГМСУ, д. м. н., профессор Ашот Мусаелович МКРТУМЯН.
Ведущие отечественные эксперты в области кардиологии и эндокринологии разобрали типичный клинический случай пациента с артериальной гипертонией и сахарным диабетом и выработали совместный мультидисциплинарный план лечения такого пациента.
