Профилактика и лечение гинекологических кровотечений в амбулаторной практике – фокус на аномальные маточные кровотечения и патологию шейки матки
- Аннотация
- Статья
- Ссылки
- English



Эпидемиология
Кровотечения в акушерстве и гинекологии – актуальная проблема, с которой сталкиваются специалисты во всем мире [1–4]. Наиболее распространенный тип кровотечений в гинекологии – аномальные маточные кровотечения (АМК), к которым относятся меноррагии, метроррагии, межменструальные кровотечения, нерегулярные менструации, «прорывные» маточные кровотечения на фоне приема эстрогенов/гестагенов, а также кровотечения, возникающие в перименопаузе [5].
В возрасте от 18 до 35 лет 11–13% женщин страдают от патологических маточных кровотечений, к 36–40 годам данный показатель возрастает до 24%, достигая 50% в перименопаузе [1]. Около 20–30% всех визитов к гинекологу женщин репродуктивного возраста обусловлены АМК (чаще всего обильными менструальными кровотечениями, на которые приходится 14–25% случаев), а в период менопаузального перехода – уже до 70% всех обращений. АМК входят в число основных причин железодефицитных анемий, снижают работоспособность, социальное функционирование и качество жизни женщин [6–8].
Классификация
В 2018 г. Международная федерация гинекологии и акушерства обновила классификацию АМК у женщин репродуктивного возраста, сделав акцент на клинические характеристики кровотечения: обильность, частоту, регулярность и продолжительность (табл. 1) [2, 9]. В соответствии с классификацией PALM-COEIN выделяют девять основных категорий АМК в репродуктивном возрасте: четыре из них обусловлены органическими причинами (эндометриальный полип, аденомиоз, лейомиома, малигнизация или гиперплазия), а пять – неорганическими нарушениями (коагулопатия, овуляторная дисфункция, функциональные изменения эндометрия, ятрогенные и еще не классифицированные АМК). Аббревиатура PALM-COEIN составлена из первых букв перечисленных категорий [3].
Лечение
При АМК в репродуктивном периоде, не связанных с органической патологией эндо- и миометрия, в качестве первой линии терапии рекомендуется проводить негормональное (нестероидные противовоспалительные препараты и/или антифибринолитики) и гормональное медикаментозное лечение, позволяющее сохранить репродуктивную функцию [10].
По мнению экспертов Американской коллегии акушеров и гинекологов, к препаратам первой линии в данном случае (если не установлены конкретные причины кровотечения) относятся гормональные средства, в частности комбинированные оральные контрацептивы [11]. Однако применение препаратов, содержащих гормоны, ограничивает достаточно широкий список противопоказаний, в том числе высокий риск тромбозов. Кроме того, для достижения гемостатического эффекта необходим одномоментный прием высокой дозы гормонов (четыре – шесть таблеток). Как известно, большие дозы эстрогенов повышают вязкость крови, уровень тромбоксана в тромбоцитах, нарушают тонус капилляров, в результате увеличивается риск тромбоэмболических осложнений [12].
Альтернативой гормональным препаратам в высоких дозах служат негормональные препараты. Показано, что чем больше объем кровопотери, тем активнее тканевой активатор плазминогена и запуск процесса фибринолиза, поэтому первой линией лечения кровотечения считаются именно ингибиторы перехода плазминогена в плазмин (антифибринолитики), и прежде всего транексамовая кислота (ТК), референтным препаратом которой в России является Транексам. Обратимо связываясь с плазминогеном, ТК блокирует в нем лизин-связывающие сайты, в результате чего плазмин (активная форма плазминогена) не может связываться с фибрином и оказывать литическое действие на фибриновые сгустки. Это обеспечивает эффективный и длительный гемостаз, часто достаточный для регенерации сосудистой стенки [13–15].
Доказано, что ТК снижает объем кровопотери при АМК на 40–55% [16, 17]. По данным Е.В. Уваровой (НМИЦ АГП им. В.И. Кулакова), ТК имеет очевидные преимущества перед препаратами других фармацевтических групп при лечении АМК, в частности оральными прогестинами, нестероидными противовоспалительными препаратами и этамзилатом (табл. 2) [18]. В 2009 г. Управление по контролю качества пищевых продуктов и лекарственных средств США одобрило ТК для назначения женщинам, страдающим АМК и вторичными овуляторными расстройствами. В нашей стране ТК зарегистрирована для терапии АМК у женщин и девушек-подростков [19].
Следует отметить, что в России до 2000-х гг. при АМК традиционно проводилась длительная терапия такими гемостатическими средствами, как этамзилат (Дицинон) и менадион (Викасол). Этамзилат, стимулирующий агрегацию тромбоцитов [20], применяется при небольших паренхиматозных и капиллярных кровотечениях, что характерно больше, например, для офтальмологии. Его доказательная база в отношении лечения и профилактики любых кровотечений (и маточных, и другой локализации) в гинекологии и акушерстве ставится под сомнение. В целом ряде клинических исследований было продемонстрировано, что этамзилат не способен остановить кровотечение из сосудов среднего и крупного калибра и тем более сосудов матки [18, 21–25]. Согласно международным рекомендациям Национального института здравоохранения и совершенствования медицинской помощи Великобритании, при маточных кровотечениях этамзилат малоэффективен (кровопотеря снижается только на 0–20%), вследствие чего не рекомендован для клинического использования в акушерстве и гинекологии [7, 10, 24]. В клиническом исследовании, проведенном в Великобритании, было установлено, что у пациенток с АМК терапия этамзилатом оказалась неэффективной, в то время как назначение ТК (по 1 г три-четыре раза в сутки) достоверно снизило объем кровопотери более чем в два раза [22].
Аналог витамина K (менадион, препарат Викасол) стимулирует свертывание крови, но не ингибирует фибринолиз, поэтому его эффект незначителен, а время наступления действия значительно отсрочено, кроме того, велик риск рецидива кровотечения [25]. Использовать Викасол для гемостатического эффекта при АМК целесообразно только в случае дефицита витамина К, что весьма редко встречается в клинической практике. В инструкции по применению препарата указано, что его назначение возможно «в составе комплексной терапии дисфункциональных маточных кровотечений», хотя ссылки на протоколы клинических исследований на эту тему отсутствуют.
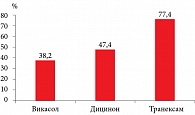
Несмотря на все вышесказанное, значительная часть российских гинекологов, по данным исследовательской компании Ipsos, нередко назначает привычные «старые» препараты Дицинон и Викасол, которые не входят в основные стандарты лечения и клинические рекомендации (рис. 1).
ТК, будучи эффективным средством для профилактики и терапии кровотечений, включена в большинство отечественных и международных клинических рекомендаций [10, 11, 26, 27], в частности в европейские клинические руководства по лечению кровотечения в акушерстве и гинекологии и других клинических областях (в том числе анестезиологии и травматологии) [27].
Клинические рекомендации, утвержденные российскими профессиональными ассоциациями и Минздравом России, по многим позициям совпадают с зарубежными [28–30]. Приоритетный на сегодняшний день препарат негормональной терапии АМК – ТК, которая включена в клинические рекомендации по профилактике и лечению кровотечений в гинекологии и акушерстве, разработанные ведущими отечественными врачебными ассоциациями: Российским обществом акушеров-гинекологов, Ассоциацией акушерских анестезиологов-реаниматологов и Федерацией анестезиологов и реаниматологов [29].
В качестве средства первой линии ТК входит в стандарты терапии Минздрава России для лечения кровотечений при миоме матки (до 4 г/сут в течение пяти дней) [31], самопроизвольном выкидыше (при обильных кровотечениях – внутривенно капельно 1,5 г/сут в течение трех дней, при умеренных – перорально по 500 мг три раза в день в течение пяти – семи дней) [32], внематочной беременности, в том числе для терапии геморрагического шока, в тех же дозах в составе комплексной инфузионной и трансфузионной терапии [33].
ТК также включена в стандарты первичной медико-санитарной и специализированной медицинской помощи при маточных кровотечениях пубертатного периода [34, 35]. В соответствии с рекомендациями Российского общества акушеров-гинекологов, доза ТК (Транексам) для лечения АМК пубертатного периода составляет 1–1,5 г (в течение первого часа терапии), далее по 0,5–1,5 г перорально три-четыре раза в сутки (суточная доза не должна превышать 6 г) в течение четырех-пяти дней до полной остановки кровотечения. При АМК пубертатного периода возможно внутривенное капельное введение Транексама в дозе 10–15 мг/кг (не более 600 мг) + 200 мл 0,9%-ного натрия хлорида в течение первого часа, затем капельное введение по 500 мг каждые шесть – восемь часов [18, 34].
На клинической базе Санкт-Петербургского государственного педиатрического медицинского университета было проведено клиническое исследование эффективности и безопасности гемостатической терапии препаратами Транексам и Дицинон у девочек 10–17 лет с маточными кровотечениями пубертатного периода [36]. И если Дицинон исследователи назначали в стандартной дозе 750 мг/сут, то Транексам – в дозе, которая была в четыре раза меньше указанной в инструкции – всего 750 мг/сут вместо 3 г/сут. Но даже в таких условиях эффективность Транексама в исследовании была на 20% выше, а количество понадобившихся прокладок пациенткам в группе лечения Транексамом на 27% меньше, чем в группе, получавшей терапию Дициноном.
Транексам разрешен к применению при беременности с доказанной высокой безопасностью у данной категории пациенток [37]. В исследовании Н.К. Тетруашвили и соавт. (НМИЦ АГП им. В.И. Кулакова) было показано, что у 220 беременных с кровотечением и начавшимся выкидышем Транексам останавливал кровотечение на вторые сутки, а Дицинон – на шестые сутки. При этом продолжительность пребывания в стационаре у женщин, принимавших Транексам, была почти в два раза короче, чем у женщин, получавших Дицинон. Авторы пришли к выводу, что Транексам позволял быстро остановить кровотечение, способствовал регрессу гематом в полости матки, значительно сокращал время госпитализации и не повышал риск тромботических осложнений [37].
Лечение кровотечений после родов через естественные родовые пути – еще одно показание для назначения ТК. В частности, A.S. Ducloy-Bouthors и соавт. (2016) представили результаты рандомизированного контролируемого клинического исследования, проведенного в 2005–2008 гг. на базе восьми акушерских стационаров во Франции [38]. Отмечен выраженный гемостатический эффект ТК у родильниц с объемом послеродовой кровопотери > 800 мл, что подтверждалось параметрами коагулограммы.
ТК также используют в профилактике и лечении кровотечения при операциях в акушерстве и гинекологии для блокады лизиса уже сформированного тромба. Ее эффективность подтверждена положительными результатами многочисленных рандомизированных контролируемых исследований. В частности, применение ТК существенно снижало объем кровопотери и риск гистерэктомии [39–41]. Кроме того, во всем мире хорошо известна эффективность ТК при малых гинекологических операциях и диагностических манипуляциях, которые широко распространены и уже стали выполняться амбулаторно (например, офисной гистероскопии).
Нужно также отметить, что, согласно клиническим исследованиям, ТК обладает анальгетическими и противовоспалительными свойствами [42, 43].
Большое количество исследований посвящено изучению безопасности ТК. Следует подчеркнуть, что частота нежелательных явлений была статистически незначимой во всех исследованиях [44]. Популяционные международные исследования не выявили связи между приемом ТК и повышенным риском развития венозной тромбоэмболии, что лишний раз свидетельствует о безопасности ее широкого клинического использования [45].
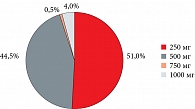
Важный аспект успешной терапии АМК – актуальность разовой и суточной дозы ТК в соответствии с инструкцией по применению препарата и клиническими рекомендациями, а также соблюдение продолжительности курса приема. Показано, что суточная пероральная доза ТК 3–4,5 г обладает доказанным хорошим профилем эффективности и безопасности, при этом необходимая частота приема для поддержания терапевтической концентрации в сыворотке крови составляет три раза в день [19]. Однако, по результатам анализа назначений гемостатиков гинекологами в РФ, проведенного исследовательской компанией Ipsos в 2019 г., только 4% врачей назначали Транексам в дозах, указанных в инструкции (по 1 г три раза в день – суточная доза 3 г) (рис. 2).
Важно еще раз подчеркнуть, что в РФ в соответствии с инструкцией по применению рекомендуемая доза Транексама составляет 1 г перорально три раза в день до купирования меноррагии, но не дольше четырех суток. При клинической необходимости возможно увеличить суточную дозу до 4 г (но прием не следует начинать до менструации) и продлить курс лечения до 7–12 дней. При этом длительность курса терапии, а также разовая, суточная и курсовая дозы ТК (препарата Транексам) в России де-факто равны или даже меньше, чем в Австралии, Японии, США, Великобритании и странах Евросоюза (рис. 3) [19, 46–50].
Нужно также отметить благоприятный фармакокинетический профиль ТК, который повышает эффективность лечения, и удобство применения препарата Транексам благодаря наличию нескольких форм выпуска – раствор 50 и 100 мг/мл, таблетки 250 и 500 мг [13–15].
Профилактика
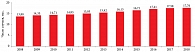
Стоит упомянуть о другом, не столь опасном, виде кровотечений, с которыми сталкиваются акушеры-гинекологи, в частности кровотечениями из шейки матки во время и после различных диагностических и лечебных процедур: взятия биопсийного материала, аблации шейки матки любыми методами, удаления мелких опухолей и генитальных кондилом, эксцизии/конизации шейки матки и кюретажа цервикального канала. К сожалению, данный вопрос недостаточно освещен в медицинской литературе, хотя очевидно, что востребованность указанных процедур значительная и будет только расти. Это связано с тем, что одним из основных показаний для проведения таких манипуляций является подозрение на дисплазию или рак шейки матки. Ежегодно в мире регистрируется 528 тыс. новых больных раком шейки матки и 266 тыс. смертей от этого заболевания. Широкое распространение рака шейки матки отмечено в развивающихся странах, на которые приходится 78% наблюдений. В России заболеваемость раком шейки матки не имеет тенденции к снижению, хотя он занимает третье место по распространенности среди злокачественных опухолей женской репродуктивной системы после рака молочных желез и рака тела матки [51]. По данным Московского научно-исследовательского онкологического института им. П.А. Герцена, заболеваемость раком шейки матки в нашей стране увеличивается с каждым годом (рис. 4) [52].
Среди современных малотравматичных методов лечения дисплазии особо выделяют петлевую электрохирургическую эксцизию шейки матки (loop electrosurgical excision procedure – LEEP) и обширную петлевую эксцизию зоны трансформации (large loop excision of the transformation zone – LLETZ), которые подразумевают иссечение ткани шейки матки круглой петлей различных форм и размеров. Эти методы обычно не предполагают госпитализации и требуют только местной анестезии [53, 54]. Кроме того, они позволяют сохранить репродуктивный потенциал у молодых женщин с ранними стадиями рака шейки матки [55].
С учетом высокой и растущей с каждым годом распространенности рака шейки матки, а следовательно, и частоты малоинвазивных процедур, остро стоит проблема разработки и повсеместного внедрения эффективных протоколов по профилактике и лечению кровотечений из шейки матки, которые могут не только существенно ухудшать качество жизни пациенток, но и становиться причиной анемии, негативно влиять на процессы регенерации в области оперативного вмешательства, а также приводить к временной нетрудоспособности и необходимости стационарного (в том числе хирургического) лечения.
Еще в 1972 г. на базе кафедры акушерства и гинекологии Университета Гетеборга (Швеция) было проведено двойное слепое рандомизированное исследование эффективности ТК в качестве средства профилактики послеоперационного кровотечения при конизации шейки матки. В исследование включили женщин в возрасте от 23 до 62 лет, у которых была диагностирована дисплазия или неинвазивный рак шейки матки. После выполнения конизации вечером в тот же день пациенткам назначили ТК (по три таблетки 0,5 г каждые восемь часов – итого 4,5 г/сут) или аналогично выглядящее плацебо. Длительность терапии составила 12 дней. Средний объем кровопотери в первую неделю после операции был статистически значимо меньше у женщин, принимавших ТК, по сравнению с женщинами, получавшими плацебо (p < 0,05). В послеоперационном периоде у семи женщин в группе плацебо были зарегистрированы эпизоды профузного кровотечения, которые пришлось купировать приемом аминокапроновой кислоты, наложением гемостатических швов и в одном случае тампонадой. Таким образом, было показано, что профилактическое назначение антифибринолитика (ТК) после конизации шейки матки не только существенно снижало риск развития тяжелых профузных кровотечений в послеоперационном периоде, но и уменьшало общую кровопотерю, наблюдаемую в первые дни после операции. Стоит отметить, что применение ТК повышало переносимость лечения, сокращало длительность госпитализации и несло существенную финансовую выгоду для медицинского учреждения [56].
В более позднем двойном слепом рандомизированном исследовании F. Lundvall и соавт. (1984) тоже была продемонстрирована высокая эффективность ТК как метода профилактики кровотечения при конизации шейки матки. В исследовании участвовало 230 женщин, которых в зависимости от типа получаемой профилактики рандомизировали на две равные по количеству и сопоставимые по основным демографическим характеристикам группы. ТК в таблетках (три раза в день по 1,5 г, суточная доза – 4,5 г) или плацебо назначали сразу после конизации на 12 дней (то есть по схеме, аналогичной той, что использовалась в ранее описанном исследовании 1972 г. [56]). Количество эпизодов позднего кровотечения (в течение двух недель после операции) в группе ТК было статистически значимо меньше, чем в группе сравнения, – 4 (3,5%) и 15 (13%) случаев соответственно [57].
Схожее исследование провели H. Grundsell и соавт. (1984), которые наблюдали женщин, перенесших амбулаторные малоинвазивные вмешательства: лазерную конизацию шейки матки (n = 140) и лазерную миниконизацию (n = 220). Ни у одной пациентки, получавшей в качестве профилактики ТК, не было зарегистрировано случаев кровотечения после операции, в то время как в группе без профилактики таких случаев было восемь (11,1%) (p = 0,001). Эпизоды кровотечения развивались в день операции и на 6, 9, 14 и 17-й день после конизации. В итоге исследователи заключили, что ТК – эффективный и безопасный метод профилактики кровотечения при малых операциях на шейке матки в амбулаторных условиях [58].
Описан клинический случай эффективного применения ТК для лечения продолжающегося кровотечения после LEEP у женщины 37 лет, которая перенесла протезирование митрального клапана и поэтому получала профилактическую антикоагулянтную терапию [59]. Пациентке выполнили криодеструкцию по поводу дисплазии, которая оказалась безуспешной, затем LEEP. Повторная электрокаутеризация, тампонада, наложение швов и прием гемостатиков также не продемонстрировали достаточного эффекта при возникшем кровотечении. В этой связи начали местную терапию раствором ТК: его наносили непосредственно на область оперативного вмешательства в течение десяти дней, что позволило купировать кровотечение. По мнению авторов, ТК следует использовать у пациенток с кровотечением не только после операции, но и после диагностических процедур (биопсии), поскольку помимо высокой эффективности ТК обладает профилактическими гемостатическими свойствами и хорошей переносимостью [59].
В исследовании с участием пациенток онкогинекологического профиля, проходящих оперативное лечение, было показано, что у пациенток, получавших ТК после конизации, объем кровопотери был меньше, чем у пациенток, получавших инфузии кристаллоидов, коллоидных растворов и аминокапроновой кислоты, на 30,8, 33,3 и 23,9% соответственно [60].
Таким образом, при инструментальных (диагностических и лечебных) манипуляциях на шейке матки и цервикальном канале целесообразно назначать ТК (Транексам) по следующим схемам:
при взятии биопсийного материала, аблации шейки матки любыми методами, удалении мелких опухолей и генитальных кондилом, кюретаже цервикального канала для профилактики кровотечений – Транексам 1 г (две таблетки по 500 мг) однократно за 20–30 минут до процедуры с последующим назначением препарата на срок от 4–5 до 12 дней (в зависимости от объема оперативного вмешательства) в суточной дозе 3 г;
после конизации шейки матки – Транексам 1,5 г (три таблетки по 500 мг) три раза в день курсом 12 дней (согласно актуальной инструкции препарата, утвержденной Минздравом России) [19].
Говоря об осложнениях после малых гинекологических операций, нельзя не упомянуть также и о высоком риске спайкообразования при различных вмешательствах, прежде всего связанных с внутриматочными манипуляциями. При манипуляциях на шейке матки, особенно после грубо выполненного кюретажа, нередко отмечается стеноз цервикального канала, что может стать причиной его полной облитерации. Это осложнение в свою очередь приводит к гематометре, эндометриозу, дисменорее и т.п. При малых гинекологических операциях и диагностических манипуляциях (например, гистероскопии с удалением полипа) крайне важно провести профилактику спайкообразования. Совсем недавно стало известно, что даже офисная гистероскопия отрицательно воздействует на эндометрий [61].
Американская ассоциация гинекологов-лапароскопистов (2013) рекомендует после проведения любых внутриматочных вмешательств, включая манипуляции в цервикальном канале, использовать барьерные противоспаечные средства (гели), в состав которых входит гиалуроновая кислота [62].
Комбинация натриевой соли гиалуроновой кислоты и карбоксиметилцеллюлозы (гель Антиадгезин) предназначена для профилактики спайкообразования после любых операций на органах и тканях, где имеется такой риск, в том числе органах малого таза (матке, яичниках, трубах). Гель снабжен удобным для внутриматочного введения тонким аппликатором.
Результаты проспективного рандомизированного исследования J. Do и соавт. (2005) показали, что в группе женщин, которым после внутриматочных вмешательств в полость матки вводили гель, содержащий гиалуроновую кислоту и карбоксиметилцеллюлозу, внутриматочный спаечный процесс через четыре недели наблюдался в два раза реже, чем в контрольной группе, – 13 против 26% случаев [63]. Это важно учитывать как при внутриматочных вмешательствах, так и при манипуляциях на шейке матки.
В настоящее время в нашей клинической практике стал применяться противоспаечный гель Антиадгезин: после манипуляций на шейке матки его вводят в полость матки, а также в цервикальный канал через катетер, которым укомплектован преднаполненный шприц с гелем. Для сочетанного внутриматочного и внутришеечного введения достаточно использовать упаковку геля 3 г.
Заключение
Действующие в нашей стране клинические рекомендации и утвержденные Минздравом России стандарты, к сожалению, не полно отражают вопросы алгоритма лекарственной терапии АМК и профилактики кровотечений при инструментальных лечебно-диагностических манипуляциях на шейке матки. Приоритет в таких случаях имеют негормональные препараты с гемостатическим эффектом, в частности ТК (Транексам) в дозах и с длительностью приема, утвержденных Минздравом России. При этом в России дозировки и длительность курса терапии препаратом Транексам, применяемые в рутинной клинической практике гинекологами и акушерами, меньше (иногда существенно) тех, что указаны в международных клинических рекомендациях, в том числе подготовленных Всемирной организацией здравоохранения. Очевидно, что в первую очередь практикующим врачам необходимо ориентироваться на зарегистрированные Минздравом России инструкции лекарственных препаратов и национальные клинические рекомендации, в том числе в аспекте современных юридических правил работы, которые с каждым годом все жестче регулируют и контролируют врачебную деятельность. С учетом опыта и иностранных клинических рекомендаций в нашей стране в ближайшее время необходимо разработать и утвердить в Минздраве России клинические рекомендации терапии АМК.
S.I. Rogovskaya, MD, PhD, Prof., N.M. Podzolkova, MD, PhD, Prof., L.I. Korolenkova, MD, PhD, A.V. Ledina, MD, PhD, A.V. Firichenko, MD, PhD
Russian Association for Genital Infections and Neoplasia, Moscow
Russian Medical Academy of Continuous Professional Education, Moscow
N.N. Blokhin National Medical Research Center of Oncology, Moscow
Peoples’ Friendship University of Russia, Moscow
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
Contact person: Antonina V. Ledina, antoninaledina@yandex.ru
The article deals with the issues of prevention and treatment of abnormal uterine bleeding and bleeding associated with instrumental diagnostic and treatment manipulations on the cervix. Recommendations of international and domestic professional communities are provided, which note the expediency of prescribing tranexamic acid in such cases.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.