Рациональная местная терапия приобретенных дисгидротических ладонно-подошвенных дерматозов
- Аннотация
- Статья
- Ссылки
- English
Введение
Эккриновые потовые железы являются одним из основных видов потовых желез человека. Главным образом они участвуют в теплоотдаче при повышении температуры тела. Эккриновые потовые железы в отличие от апокриновых и апоэккриновых локализуются по всей коже и значительно преобладают по количеству. Эволюционно сложилось, что у человека, как и у большинства млекопитающих, покрытых шерстью, количество эккриновых потовых желез на ладонях и подошвах максимально и многократно превышает плотность на других участках кожи. Например, у взрослых число эккриновых желез на подошве составляет 620 на см2, на спине – 64 на см2 [1]. Этим обусловлена высокая вероятность развития первичного локального (эссенциального) гипергидроза, а также вовлечения потовых желез в патогенез различных дерматозов ладонно-подошвенной локализации.
В клинической практике дисгидрозы ладонно-подошвенной локализации, сопровождающиеся гипергидрозом, встречаются чаще ангидротических состояний, что объясняет повышенный интерес к возможностям их терапевтической коррекции.
Нормализация повышенного потоотделения кожи ладоней и подошв важна:
- при первичном локальном гипергидрозе;
- наследственных ладонно-подошвенных кератодермиях, сопровождающихся гипергидрозом;
- помфоликсе, то есть дисгидрозе в традиционном понимании;
- дисгидротической форме истинной экземы, в иностранной литературе известной как хронический везикуло-буллезный дерматит/экзема кистей, реже стоп;
- Id-реакциях (от англ. identity – идентичность или идентификатор) на грибковые (дисгидротические формы микозов стоп, реже кистей) или другие антигены;
- других дерматозах с образованием везикул на кистях/стопах, часто сопровождающихся зудом (аллергические и ирритантные контактные дерматиты, атопический дерматит, псориаз и др.).
Первичный локальный гипергидроз. Встречается более чем у 6 млн лиц молодого возраста [2]. Отличительной чертой данного состояния является отсутствие высыпаний. Однако повышенное потоотделение, особенно в области ладоней, влияет на психоэмоциональное состояние и качество жизни больных, нередко становясь причиной ограничения общения. Это провоцирует развитие синдрома вегетативной дистонии. В свою очередь нарушение терморегуляции в виде гипергидроза является одним из симптомов синдрома вегетативной дистонии [3]. Так образуется порочный круг. При синдроме вегетативной дистонии в формировании патологических изменений акральных локализаций помимо гипергидроза значимая роль отводится сосудистым реакциям (феномен Рейно, акроцианоз и др.) и микробиому.
Данное состояние также может быть предрасполагающим фактором или фоном для развития некоторых дисгидротических заболеваний ладонно-подошвенной локализации.
Ладонно-подошвенные кератодермии относятся к группе заболеваний с усиленным ороговением, увеличением продукции кератиноцитов при уменьшении их десквамации. В зависимости от клинических проявлений ладонно-подошвенные кератодермии подразделяют на диффузные (кератодермия Унны – Тоста, Меледа, Папийона – Лефевра, эпидермолитическая и др.) и очаговые (кератодермия Сименса, линейная Фукса, Бушке – Фишера – Брауэра, краевая ладоней Рамос-и-Сильвы, акрокератоэластоидоз Косты и др.) [4]. Некоторые из этих заболеваний сопровождаются гипергидрозом, который также требует коррекции при назначении патогенетической терапии.
Помфоликс является отдельной нозологической единицей, однако в большинстве руководств рассматривается как дисгидротический вариант истинной экземы и классифицируется в разделе «Дерматиты и экземы». Однако проявления дисгидроза могут быть не связаны с экзематозным процессом или другими патологическими состояниями, например с грибковыми инфекциями кожи. Истинный помфоликс – обычно острое состояние, характеризующееся внезапным симметричным появлением глубоких пузырьков на ладонях (иногда на стопах) и латеральных поверхностях пальцев. Это довольно редкое заболевание. На его долю среди поражений кожи кистей приходится 0,5% [4, 5].
Дисгидротическая форма истинной экземы. Встречается гораздо чаще, чем помфоликс [5]. Главные отличия дисгидротической экземы от помфоликса – хроническое рецидивирующее течение, наличие клинически значимого зуда, появление наряду с везикулами гиперкератоза и трещин.
Id-реакции. В нашей стране для обозначения реакций сенсибилизации, чаще к грибковым аллергенам при наличии активного микотического процесса, в том числе вне зоны проявлений дисгидроза, используется термин «дерматофитидные реакции» [6]. Данные состояния трактуются либо как дисгидротическая форма микотической инфекции, либо как собственно микробная (микотическая) экзема. Дисгидротическая форма микоза стоп характеризуется появлением болезненных, зудящих везикулезных высыпаний, которые сливаются и образуют многокамерные пузыри. Впоследствии они вскрываются с формированием обширных эрозий. По своим клиническим проявлениям эта форма микоза напоминает экзему стоп. При осложненном течении возможно присоединение бактериальной инфекции и развитие лимфаденита, лимфангита и общей интоксикации. Данная форма микоза стоп нередко сопровождается микотической экземой, чему способствуют сенсибилизация и гиперчувствительность к дерматомицетам. При этом могут появляться экзематозные высыпания (микиды) на кистях и других участках кожного покрова [7].
Другие дерматозы с образованием везикул на кистях или стопах. Механизм образования везикул может быть различным – от ретенционной закупорки эккриновых потовых желез до измененной реактивности и аутоиммунных процессов. Влияние измененного потоотделения на течение этой группы заболеваний не столь очевидно, но исключить его из группы ладонно-подошвенных везикулезных и/или пустулезных дерматозов полностью нельзя.
В связи со сказанным важно понимать, как осуществляется регуляция потоотделения, и возможности лекарственных средств при дисгидрозах.
Терморегуляция имеет три уровня с центром в гипоталамусе. Основным стимулом для включения потоотделения является повышение температуры тела. Однако потоотделение может быть вызвано и эмоциональными переживаниями (эмоциональное потение) [8]. Оно редко отмечается на всей поверхности кожного покрова. Чаще локализуется в акральных и аксиллярных зонах, реже – в области лба. В отличие от теплового потоотделения эмоциональное прекращается в период сна. Его эффекторные механизмы также реализуются через холинергический путь, поскольку оба вида потоотделения подавляются атропином [9].
Обычно вегетативная холинергическая иннервация характерна для парасимпатической нервной системы, а катехоламины – трансмиттеры симпатических волокон. Однако потовые железы являются исключением. Они иннервируются симпатическими волокнами с ацетилхолином в качестве медиатора, и симпатическая стимуляция холинергического пути повышает потовыделение и вызывает сокращение миоэпителиальных клеток эккриновых потовых желез. При этом сохраняется адренергическое влияние на секреторные (светлые) клетки эккриновых потовых желез при поступлении к ним катехоламинов. Миоэпителиальные клетки эккриновых потовых желез не отвечают на адренергическую стимуляцию. Они выполняют преимущественно каркасную функцию, а не дренажную, поэтому их влияние на величину гипергидроза незначительно. Функция темных (мукоидных) клеток в потовыделении на сегодняшний день не установлена.
Таким образом, для нормализации секреции пота при гипергидрозах целесообразно применение системного препарата, сочетающего холинолитический, адренолитический и седативный эффекты. С учетом многообразия процессов, регулируемых симпатической и парасимпатической нервной системой, сила этих эффектов и их продолжительность должны быть минимальными, чтобы избежать вегетативных расстройств и выраженной седации. Кроме того, такой препарат должен позволять варьировать суточную дозу по мере необходимости и в зависимости от реактивности пациентов.
К сожалению, после 2010 г. подобные лекарственные средства перестали включать в официальные клинические рекомендации, хотя использование медицинских антиперспирантов при обострении и наличии воспалительных эрозий зачастую невозможно из-за выраженного раздражающего действия.
В силу частоты обращаемости за медицинской помощью, преимущественно по поводу кератодермии с выраженной воспалительной составляющей патогенеза, а не по поводу эссенциального гипергидроза, в настоящее время акцент делается на применении в качестве наружной терапии противовоспалительных средств, в основном высокоактивных топических глюкокортикостероидов пятого и шестого поколений.
Еще одна проблема – влияние микрофлоры на течение заболеваний, сопровождающихся дисгидрозом в области ладоней и подошв. Кожа кистей характеризуется большим видовым разнообразием микробиома. Особенностью экосистемы кожи стоп является более значительное влияние грибковой микрофлоры, чем в других частях тела [10].
По нашим данным, среди приобретенных дерматозов ладонно-подошвенной локализации, сопровождающихся формированием пузырей и эрозий, Id-реакции, в том числе собственно дисгидротические формы микозов и микробные экземы, наряду с истинной дисгидротической экземой составляют более 80% поражений кожи.
Сходство клинической картины и субъективных жалоб на начальном этапе трех указанных выше состояний затрудняет их дифференциальную диагностику. В то же время выраженность симптомов, зуд и болезненные ощущения связаны с необходимостью быстрого принятия терапевтического решения, еще до получения результатов анализов. Ориентация на симптомокомплексы – синдромы – определяет синдромный подход в начале лечения как вариант эмпирической терапии. Необходимо отметить, что эмпирическая терапия в широком смысле может быть не только антибактериальной. Обычно она предшествует этиотропной (если такая возможна), состоит из этиологических агентов перекрывающего спектра действия и часто содержит компоненты, являющиеся патогенетическими и/или симптоматическими. Нередко терапия, начатая как эмпирическая, приводит к выздоровлению и даже затрудняет постановку окончательного диагноза. Именно синдромный подход предусматривает лечение одного симптомокомплекса разных заболеваний препаратом с максимальной терапевтической широтой действия для данной группы болезней [11].
Наличие выраженной воспалительной реакции, прямое участие или возможность присоединения бактериальной и/или грибковой инфекций при синдромном подходе к лечению микробной (микотической) экземы, дисгидротической экземы, дисгидротической формы микоза в условиях неустановленного окончательного диагноза обусловливают выбор наружного препарата в виде фиксированной комбинации топического глюкокортикостероида, антибиотика и антимикотика. Кроме того, каждое из рассматриваемых заболеваний можно отнести к дерматозам сочетанной этиологии, что также требует назначения комбинированного наружного средства [11, 12].
Данным критериям соответствуют препараты Акридерм ГК в виде крема и мази (компания «Акрихин»), которые уже более десяти лет успешно используются в клинической практике. В настоящее время с целью повышения эффективности и безопасности средств линии Акридерм производитель использует микронизированный бетаметазона дипропионат [13]. В 2019 г. в открытом рандомизированном сравнительном исследовании эффективности и безопасности препарата Акридерм ГК и оригинального препарата в комплексной терапии экземы, проведенного, согласно критериям Надлежащей производственной практики, на достаточной выборке двух репрезентативных групп пациентов с использованием современных методов статистического анализа, наиболее значимых дерматологических шкал и индексов, подтверждены схожие профили эффективности и безопасности [14].
Цель исследования
Предполагалось оценить эффективность и безопасность фиксированной комбинации бетаметазона дипропионата, гентамицина, клотримазола (Акридерм ГК) в качестве основного средства эмпирической терапии приобретенных дисгидротических ладонно-подошвенных дерматозов: дисгидротической экземы, дисгидротической формы микоза стоп, микробной (микотической) экземы.
Материал и методы
Исследование проводилось в двух медицинских центрах Москвы и Санкт-Петербурга. В него вошли 42 пациента в возрасте от 18 до 67 лет. Длительность ладонно-подошвенного гипергидроза – от четырех недель до трех лет с периодом обострения не менее недели. При этом больные не должны были получать терапию по поводу данного обострения и в ближайшие два месяца на момент обращения к врачу. Участники исследования также не должны были ранее применять комбинированные топические препараты.
В клинической картине – сгруппированные/многокамерные субэпидермальные везикулы на ладонях и подошвах, боковых поверхностях пальцев, эрозии, мацерация, мокнутие и гиперемия (в очагах не исключено, но не должно превалировать в клинической картине).
Верификация предварительного диагноза осуществлялась анамнестически и по клинической картине. Лабораторное исследование (забор материала до начала терапии) проводилось в день обращения.
В исследование не включали лиц до 18 лет, беременных, пациентов, ранее применявших препараты, влияющие на течение заболевания, а также имеющих общие противопоказания для назначения исследуемого препарата.
Как было отмечено ранее, в качестве такового был выбран Акридерм ГК. Во-первых, в отношении фиксированной комбинации бетаметазона дипропионата, клотримазола и гентамицина накоплен большой клинический опыт, подтверждающий ее высокую эффективность. Во-вторых, данный препарат доступен для широкого применения, в том числе в ведомственных казенных и бюджетных учреждениях, которые отдают предпочтение отечественным средствам в рамках государственных закупок.
Распределение больных по нозологическим формам проведено на второй – пятый день терапии с учетом результатов лабораторных анализов. Так, с дисгидротической экземой было 16 (38%) пациентов, с дисгидротической формой микоза стоп – 13 (31%), с микробной (микотической) экземой – 13 (31%) больных.
Лечение проводилось амбулаторно. Выбор формы препарата Акридерм ГК зависел от остроты клинических проявлений. Так, при наличии тонкостенных пузырей, яркой воспалительной реакции, мацерации, эрозий назначался крем, при относительно глубоких везикулах с прочными покрышками – мазь. Таких пациентов было семь (17%). Средства наносили тонким слоем два раза в день. Незначительное мокнутие у четырех (9,5%) больных определило необходимость использования на начальном этапе лечения примочек с антисептиками.
Кроме того, больным были рекомендованы рациональный режим труда и отдыха, а также гигиенический уход за кожей.
В качестве сопутствующей терапии разрешалось применять антигистаминные препараты первого поколения для купирования зуда, а также другие препараты для лечения сопутствующих заболеваний. В частности, антигистаминные средства принимали 27 (64%) пациентов.
Лечение проводили до полного разрешения симптомов заболевания.
Сравнивали срок разрешения объективных клинических симптомов, субъективной симптоматики (зуда, дискомфорта), переносимость и приверженность выбранной терапии.
Оценка параметров в группах основывалась на данных осмотра и опросах больных.
Ввиду несравнительного характера наблюдательного исследования и малой выборки от статистической обработки результатов было решено отказаться.
Результаты
По нашим наблюдениям, субъективные симптомы разрешались быстрее при более выраженном воспалении в очагах. Так, зуд и ощущение дискомфорта купировались через два – пять дней от начала терапии. К этому времени уже был сформирован окончательный диагноз и можно было переводить больных на узкоспециализированные препараты в зависимости от нозологии. Однако часто пациенты сами не хотели менять терапию по причине быстрого эффекта, а также по причине неиспользованного препарата в остатке.
Свежие очаги микробной экземы полностью разрешались на седьмой – десятый день, рецидивирующие – на 9–14-й, дисгидротическая форма микоза стоп – на 12–16-е сутки. Наибольший разброс в сроках купирования клинических проявлений наблюдался у пациентов с дисгидротической истинной экземой. У них прослеживалась четкая зависимость процесса от длительности заболевания, ранее получаемого лечения и даже от частоты проведения рекомендованных профилактических мероприятий по мытью рук в связи с COVID-19. Самый длительный (23 дня) курс терапии зафиксирован у пациента в возрасте 56 лет и стажем заболевания три года. Для завершения процесса лечения данному больному потребовалось назначение физиологических санитайзеров и средств ухода за руками из линий медицинской косметики.
В ходе исследования не отмечено эпизодов непереносимости препаратов Акридерм ГК, а также местных нежелательных явлений.
Случаев неответа на терапию также не зафиксировано.
Ниже приведены два клинических случая.
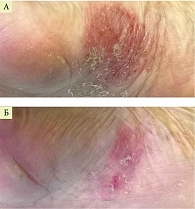
Клинический случай 1. Пациент Н., 42 года. Диагноз – микробная экзема.
В анамнезе патология сердечно-сосудистой системы и прием препаратов по смежной проблеме.
Больному назначена наружная терапия кремом Акридерм ГК два раза в день.
Через десять дней терапии наблюдалось значительное улучшение (рис. 1). До полного разрешения патологического процесса рекомендовано продолжить лечение кремом Акридерм ГК еще пять – семь дней.
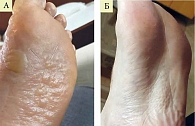
Клинический случай 2. Пациент Б., 38 лет. Диагноз – дисгидротическая экзема.
Пациенту назначена наружная терапия кремом Акридерм ГК два раза в день.
Через семь дней лечения зафиксировано полное разрешение патологического процесса (рис. 2).
Заключение
С учетом знаний о патофизиологии формирования гипергидроза комплексная терапия приобретенных ладонно-подошвенных дисгидротических поражений должна носить этиопатогенетическую направленность. Проблему с дифференциальной диагностикой однотипно протекающих заболеваний может решить синдромный эмпирический подход к лечению. В таких случаях фиксированные комбинации высокоактивных топических глюкокортикостероидов с антибиотиками и антимикотиками будут препаратами выбора как для стартовой наружной терапии, так и для лечения в целом, в том числе после лабораторной верификации диагноза. Отечественный препарат Акридерм ГК в двух формах выпуска, представляющий собой фиксированную комбинацию микронизированного бетаметазона, клотримазола и гентамицина, демонстрирует высокую эффективность и безопасность, поэтому может быть рекомендован для широкого применения.
M.V. Ustinov1, Ye.V. Ustinova, A.V. Chaplygin, PhD, L.P. Kotrekhova, PhD, Ye.N. Tsurupa, N.V. Chaplygina
Central Polyclinic No. 2 of the Ministry of Internal Affairs of Russia, Moscow
52nd Consultative and Diagnostic Center of the Russian Defense Ministry, Moscow
North-Western State Medical University named after I.I. Mechnikov
North-Western Center for Evidence-Based Medicine
Contact person: Mikhail V. Ustinov, umderma@rambler.ru
Discussed the pathogenetic mechanisms of dyshidrotic skin lesions of acral localization accompanied by hyperhidrosis. Evaluated the possibilities of fixed combinations based on highly active topical glucocorticosteroids in the complex treatment of acquired dyshidrotic dermatoses of palmar-plantar localization with similar clinical manifestations. Provided the results of use of fixed combination of betamethasone, clotrimazole and gentamicin of domestic production as a mean of both empirical and basic therapy in patients with skin lesions of the palms and soles with signs of dyshidrosis.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.