Ночной кислотный прорыв, или почему больные ГЭРБ не спят ночью?
Так озаглавил свое выступление д.м.н., профессор В.Д. ПАСЕЧНИКОВ, заведующий кафедрой терапии факультета последипломного и дополнительного образования Ставропольской государственной медицинской академии (Ставрополь). Он отметил, что ночной кислотный рефлюкс у больных ГЭРБ развивается на фоне снижения сократительной деятельности пищевода и повышенной ночной продукции кислоты желудком. В период с 23 часов до 3 часов утра у этих больных увеличивается экспозиция кислоты (рН < 2) в просвете пищевода за счет многократных ночных рефлюксов. В связи с этим чрезвычайно важной задачей является адекватная супрессия кислотообразования в желудке в течение всего периода терапии.
Больным гастроэзофагеальной рефлюксной болезнью (ГЭРБ) часто назначают ингибиторы протонной помпы (ИПП). Однако, заметил докладчик, эти лекарства не всегда дают положительный результат. Нередко у больных наблюдается улучшение симптоматики днем, но не ночью. «Ночью симптомы создают значительную проблему для пациента и снижают качество жизни, вызывают самые различные негативные последствия», – подчеркнул профессор В.Д. Пасечников. Виктор Дмитриевич привел данные американских исследований, в ходе которых установлено, что назначение ингибиторов протонной помпы дважды в сутки за полчаса до еды, до завтрака и до ужина, купирует дневную симптоматику, но не всегда предотвращает развитие рефлюкса в ночное время. Авторы назвали этот феномен «ночным кислотным прорывом», и с тех пор этот термин закрепился в гастроэнтерологической практике. Это явление встречается достаточно часто. В исследованиях с использованием внутригастральной рН-метрии убедительно продемонстрировано, что у 70–80% больных ГЭРБ или здоровых лиц при назначении ИПП 1 или 2 раза в сутки развивается фармакологический феномен «провала» pH ниже 41.
Ночной кислотный прорыв (НКП) отмечается при использовании всех ИПП без исключения, в том числе омепразола, лансопразола, рабепразола, пантопразола, эзомепразола и тенатопразола. НКП наблюдается как у здоровых людей, так и у больных ГЭРБ и пищеводом Барретта2. Длительность НКП может быть различной. Причина феномена НКП до конца не ясна. Одно из объяснений заключается в том, что ночью активируются клетки, продуцирующие гистамин. Некоторые подтверждения этой гипотезы получены, но она лишь частично объясняет происхождение НКП. Ночной кислотный прорыв не связан с резистентностью к ИПП (pH < 4 в желудке как минимум в течение половины суток), которая обусловлена редко встречающейся мутацией в 813 и 822 положении цистеина в молекуле H+-K+-АТФ-азы.
Клиническое значение НКП
НКП имеет клиническое значение в тех случаях, когда сопровождается рефлюксом кислоты в пищевод. Если за счет клиренса в пищеводе быстро восстанавливается нормальный уровень pH, то повреждений слизистой оболочки пищевода не происходит. Однако чаще всего НКП ассоциируется с неадекватным пищеводным клиренсом в положении лежа, что характерно для больных ГЭРБ. Длительное воздействие кислоты приводит к повреждению слизистой пищевода.
Проявления ГЭРБ и типы сна
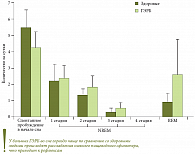
Профессор В.Д. Пасечников обратил внимание слушателей на существование связи между типами сна и функционированием желудка и пищевода. Он напомнил, что в настоящее время выделяют 2 типа сна: REM (Rapid Eye Movement – быстрое движение глазных яблок) и NREM (non-REM). Тип REM характеризуется десинхронизацией ЭЭГ, снижением тонуса скелетных мышц и симпатической нервной системы. Для non-REM характерна активность парасимпатической нервной системы и тонические сокращения мышц. Одним из факторов развития ГЭРБ является спонтанное расслабление нижнего пищеводного сфинктера, которое инициирует акт глотания. Однако установлено, что расслабление нижнего пищеводного сфинктера может быть не связано с актом глотания. Именно релаксация нижнего пищеводного сфинктера позволяет кислому содержимому желудка проникнуть в пищевод. Больные ГЭРБ отличаются от здоровых людей тем, что во сне у них значительно возрастает количество спонтанных релаксаций (рис. 1), наиболее часто они наблюдаются в фазе REM (в 3–4 раза чаще, чем у здоровых людей). Кроме того, во время сна уменьшается активность перистальтических сокращений, обусловливающих функцию пищеводного клиренса3.
Внепищеводные симптомы и осложнения
Рефлюксам часто сопутствуют разнообразные экстрапищеводные ночные проявления. К числу таких проявлений относятся боли в груди с иррадиацией в левую руку, имитирующие стенокардию, но не связанные с заболеваниями сердца (на электрокардиограмме отсутствуют патологические изменения). Отоларингологические проявления включают ларингеальный кашель и ларингоспазм. К серьезным осложнениям может привести попадание кислого содержимого желудка в гортань, поскольку оболочка гортани очень уязвима. Весьма опасны легочные осложнения – бронхиальная астма, которая не купируется бронхолитиками, обструктивный кашель и аспирация содержимого. К другим возможным проявлениям относятся рефлекторное апноэ во время сна, а также развитие настоящей стенокардии.
Гастроэзофагеальный рефлюкс индуцирует многократные пробуждения и приводит к нарушениям сна. В опросе Gallup участвовали 1000 человек, страдающих изжогой. Около 60% больных ГЭРБ указали в анкете, что этот симптом приводит к нарушениям сна, а у значительной части из них – к дневной сонливости и снижению работоспособности4. Низкое качество сна, вызванное ночной изжогой, ведет к развитию дневной сонливости, раздражительности, появлению усталости, снижению дневной активности и расстройству внимания. Кроме того, нарушения сна усугубляют проявления ГЭРБ. Так, при нормальном сне доля времени, в течение которого pH снижается до уровня менее 4, составляет всего 1,64%, а при расстройствах сна – 9,51%. Время клиренса пищевода составляет при нормальном сне 5,79 минут, а при расстройствах сна – 33,5 минут5.
Как бороться с ночным кислотным прорывом
У пациентов, принимавших омепразол по 20 мг дважды в день, в 79% случаев наблюдался ночной кислотный прорыв. Для борьбы с этим феноменом пациентам дополнительно назначали блокатор гистаминовых H2-рецепторов ранитидин по 300 мг на ночь. Через 1 день частота НКП упала до 18%, однако через неделю возросла до 59% и через 1 месяц – до 62%. Можно сделать вывод, что у больных развилась резистентность к H2-блокаторам. Для борьбы с НКП компанией «Д-р Редди’с Лабораторис Лтд.» был разработан препарат Омез Инста, который представляет собой быстро высвобождаемую форму омепразола в соединении с гидрокарбонатом натрия. Гидрокарбонат натрия, повышая pH в желудке, способствует сохранению омепразола при его транзите через желудок. При приеме на ночь препарат обеспечивает угнетение ночной желудочной секреции. У 30–40% больных симптомы купируются. Разумеется, этот быстро высвобождаемый препарат следует использовать в комбинации с медленно высвобождаемыми ИПП. «Лекарство можно назначать 1–2 раза в день, третья доза назначается на ночь», – указал профессор В.Д. Пасечников. Адекватная терапия ГЭРБ при использовании Омеза Инста – первого и пока единственного в России ингибитора протонной помпы с ускоренным антисекреторным действием – обусловливает контроль ночных проявлений, что является залогом хорошего сна и улучшения качества жизни.
Хронический гастрит и функциональная диспепсия: существует ли выход из тупика?
Профессор кафедры пропедевтики внутренних болезней лечебного факультета Первого МГМУ им. И.М. Сеченова, д.м.н. А.А. ШЕПТУЛИН (Москва) посвятил свой доклад проблеме диагностики и лечения хронического гастрита и функциональной диспепсии. Термин «диспепсия» использовался давно, однако четкое определение впервые было дано только в 1988 г. (Римские критерии I). Согласно этому определению, диспепсия – симптомокомплекс, включающий боли и дискомфорт (чувство тяжести в подложечной области), раннее насыщение, тошноту, отрыжку, изжогу. Была разработана классификация диспепсии, в соответствии с которой различают органическую и функциональную диспепсии. Органическая диспепсия (33–40% всех случаев) обусловлена такими причинами, как язвенная болезнь, эрозия желудка и двенадцатиперстной кишки (ДПК), ГЭРБ, желчнокаменная болезнь, хронический панкреатит, опухоли желудка и сахарный диабет. Функциональная, или неязвенная, диспепсия (60–66% всех случаев) не связана с перечисленными выше заболеваниями и разделяется на два варианта: язвенноподобный (преобладают боли, связанные преимущественно с приемом пищи) и дискинетический (преобладают чувство тяжести и раннее насыщение).
В 1998 г. в определение и классификацию диспепсии были внесены дополнения и уточнения (Римские критерии II), согласно которым боли при диспепсии локализуются в эпигастрии, не связаны с нарушениями функций кишечника, симптомы наблюдаются не менее 12 недель на протяжении последних 12 месяцев. Изжога изъята из определения функциональной диспепсии (ФД) и включена в определение ГЭРБ. Термин «функциональная диспепсия» (ФД) признан предпочтительным по сравнению с термином «неязвенная диспепсия». Следующие изменения в данные критерии были внесены в 2006 г. (Римские критерии III). Из определения диспепсии изъят симптом дискомфорта как недостаточно точный, также удалены такие симптомы, как тошнота и отрыжка, которые выделены в самостоятельный вид расстройств. Изменены временные интервалы: теперь симптомы диспепсии должны продолжаться не менее 3 месяцев на протяжении последних 6 месяцев. Кроме того, в классификации ФД изменили названия вариантов: вместо язвенноподобного – синдром боли в эпигастрии, вместо дискинетического – постпрандиальный дистресс-синдром. В настоящее время синдром функциональной диспепсии в соответствии с Римскими критериями III включает три симптома: чувство переполнения в эпигастрии после еды, раннее насыщение, боли или чувство жжения в подложечной области.
Как отметил профессор А.А. Шептулин, синдром функциональной диспепсии широко распространен. 25–30% населения предъявляют характерные жалобы, с синдромом диспепсии связано 5% всех обращений к врачам общей практики и 25% всех обращений к гастроэнтерологам. Однако, по словам Аркадия Александровича, российские специалисты очень часто игнорируют эту проблему. В разговорах с врачами можно услышать: «Мы знаем о функциональной диспепсии, но у нас нет таких больных. У нас все больные с хроническим гастритом». В то же время в зарубежных странах (кроме Японии) врачи общей практики и гастроэнтерологи при постановке диагноза не используют формулировку «хронический гастрит». Вместо этого ставится диагноз «функциональная диспепсия» даже при наличии эндоскопических и гистологических признаков хронического гастрита (ХГ).
По мнению зарубежных врачей, диагноз ХГ часто устанавливается необоснованно при любых неясных симптомах со стороны верхних отделов желудочно-кишечного тракта. Корреляция между выраженностью ХГ и наличием диспепсических жалоб не выявлена. Большинство больных с гистологическими признаками ХГ не предъявляют никаких жалоб. Именно по этой причине в современных классификациях в оценку ХГ не включены клинические симптомы. По словам ведущего американского специалиста в данной области Д.Э. Дроссмана, «диагноз “функциональная диспепсия” был введен в клиническую практику именно для того, чтобы убедить практических врачей, что симптомы диспепсии не вызываются хроническим гастритом». Насколько правомерна замена диагноза ХГ диагнозом ФД? Профессор А.А. Шептулин назвал такой подход неправильным. В то же время он считает возможным объединение диагнозов ХГ и ФД.
Докладчик также напомнил присутствующим, что при хроническом гастрите происходит трансформация поверхностного гастрита в атрофию (у 100% больных), затем в дисплазию (у 10%) и, наконец, в рак желудка кишечного типа (у 1–2% больных). Таким образом, ХГ следует рассматривать как предраковое заболевание, а больных с диагнозом ХГ – как пациентов из группы риска развития рака, в связи с чем важно морфологически и эндоскопически диагностировать хронический гастрит. Докладчик отметил, что эрадикация H. pylori при атрофическом гастрите снижает вероятность рака желудка в течение 7,7 лет с 3,6% до 1,3%6.
Этиология и патогенез симптомов диспепсии
Если хронический гастрит не является причиной развития клинических симптомов диспепсии, что же вызывает такие симптомы у пациентов? Среди причин, вызывающих ФД, профессор А.А. Шептулин назвал наследственную предрасположенность (полиморфизм гена GN-β3), непереносимость некоторых продуктов с высоким содержанием жира, а также красного перца. Курение вдвое повышает вероятность заболевания ФД, а прекращение курения способствует нормализации двигательной функции желудка. Постинфекционная ФД составляет 17% всех случаев ФД и возникает у 20% больных, перенесших пищевую токсикоинфекцию7, 8.
При развитии ФД велика роль нервно-психических (психосоциальных) факторов, которые влияют на моторику желудка и висцеральную чувствительность, ухудшают общее самочувствие больных, снижают физическую активность и качество жизни. «Нервно-психические и социальные факторы играют большую роль, чем мы думаем», – отметил А.А. Шептулин. При этом далеко не все больные рассказывают о своих психоэмоциональных проблемах. В патогенезе ФД важную роль играет кислотно-пептический фактор. Показатели интрагастрального и интрадуоденального pH (особенно в ночное время) снижены у части больных с ФД, что характерно для пациентов с язвенноподобной формой7. У больных ФД наблюдается повышенная чувствительность слизистой оболочки двенадцатиперстной кишки к соляной кислоте9. При дискинетическом варианте ФД большое значение имеет расстройство аккомодации желудка. У 34–65% больных ФД отмечены нарушения висцеральной чувствительности. Боли при ФД возникают при меньшем растяжении стенки желудка, чем у здоровых людей.
Диагностика функциональной диспепсии
По оценке профессора А.А. Шептулина, «переход от стратегии test and treat к стратегии endoscope, test and treat – важнейший шаг вперед в диагностике ФД». Докладчик также привел слова американского врача Н. Талли: «Диагноз ФД – это диагноз исключения. Его постановка предполагает обязательное проведение гастродуоденоскопии». Докладчик перечислил основные методы диагностики ФД:
- клинический и биохимический анализы крови;
- анализ кала (в том числе на скрытую кровь);
- УЗИ органов брюшной полости;
- эзофагогастродуоденоскопия;
- тестирование на наличие инфекции H. pylori.
Применяются и дополнительные методы, к которым относятся рентгенологическое исследование желудка, внутрижелудочная и внутрипищеводная pH-метрия, компьютерная и магнитно-резонансная
томография, исследование двигательной функции желудка и др. В 40% случаев у больных ФД обнаруживается сопутствующая ГЭРБ, и у 36,4% больных ГЭРБ обнаруживается сопутствующая ФД10. Общие черты, объединяющие ФД, ГЭРБ и синдром раздраженного кишечника (СРК), – висцеральная гиперчувствительность, нарушения защитного барьера, важная роль психологических факторов в развитии этих заболеваний.
Методы лечения заболевания
Лечение ФД включает общие мероприятия, фармакотерапию и в некоторых случаях психотерапию. Общие мероприятия включают выявление и устранение различных факторов развития ФД – медицинских, психосоциальных, алиментарных. Необходимо обсуждение болезни с пациентом, причем в беседе с ним следует характеризовать ФД как реально существующее заболевание. Если есть алиментарные нарушения, целесообразно ведение «пищевого дневника». Следует учитывать хронический характер и волнообразное проявление симптомов, а также возможность их психогенной природы.
Основные средства фармакотерапии при лечении ФД – ингибиторы протонной помпы (ИПП) и прокинетики. Кроме того, применяются препараты для эрадикации H. pylori, а в случае психогенной природы заболевания – психотропные средства. Трициклические антидепрессанты и селективные ингибиторы обратного захвата показаны больным, не отвечающим на стандартную терапию11. При наличии хронической стрессовой ситуации рекомендуется психотерапия, поскольку без устранения длительно действующего стрессового фактора излечение от ФД невозможно. Однако, как подчеркнул профессор А.А. Шептулин, серьезной проблемой является низкая приверженность больных психотерапии. Во многом это объясняется ее большой продолжительностью (курс лечения – 3–6 месяцев).
ИПП хорошо помогают при болевом варианте ФД и при сочетании ФД и ГЭРБ, но недостаточно эффективны в лечении больных с постпрандиальным дистресс-синдромом12. Прокинетики эффективны как при болевом варианте ФД, так и при дискинетическом. Из прокинетиков обычно используют препараты – блокаторы допаминергических рецепторов: метоклопрамид, домперидон, итоприд. Эффективность эрадикационной терапии при диспепсических симптомах ненамного превосходит эффективность плацебо. Значение эрадикации H. pylori заключается в снижении риска развития язвенной болезни и рака желудка.
Комбинация ИПП и прокинетиков – новейшие лекарства
Профессор А.А. Шептулин считает целесообразным использование в лечении ФД комбинации ИПП и прокинетиков. Такая комбинация представлена препаратом Омез Д, в одной капсуле которого содержится 10 мг омепразола и 10 мг домперидона. Препарат назначают по 1 капсуле дважды в день утром и вечером за полчаса до еды. Как показало исследование, проведенное на базе Центральной клинической больницы РАН и филиала Научного центра биомедицинских технологий РАМН, комбинированная терапия омепразолом и домперидоном по сравнению с монотерапией омепразолом приводит к более выраженной положительной динамике клинических симптомов ГЭРБ, улучшению эндоскопической картины пищевода и более значительному улучшению качества жизни. На фоне лечения Омезом Д отмечалось уменьшение выраженности болей в подложечной области с 5,39 до 2,33 балла и проявлений постпрандиального дистресс-синдрома (тяжесть и чувство переполнения в эпигастрии, раннее насыщение) с 9,43 до 3,43 балла. Аркадий Александрович также осветил результаты исследования, проведенного профессором М.Ф. Ливзан (ГОУ ВПО «Омская государственная медицинская академия»), в ходе которого было выявлено, что применение препарата Омез Д в большинстве случаев способствовало редукции клинических проявлений функциональной диспепсии.
Заключение
В конце своего выступления профессор А.А. Шептулин еще раз уточнил понятия «хронический гастрит» и «функциональная диспепсия». ХГ – это морфологический диагноз, который важен в связи с тем, что ХГ является предраковым заболеванием. ФД – клинический симптомокомплекс, в патогенезе которого основную роль играют гиперсекреция соляной кислоты и нарушения гастродуоденальной моторики. Перспективным способом лечения ФД следует считать применение препарата Омез Д. Это единственный в России комбинированный препарат, сочетающий в себе ингибитор протонной помпы и прокинетик. Благодаря комплексному составу Омез Д не только быстро купирует симптомы диспепсии, но и предупреждает их повторное возникновение, что позволяет рекомендовать его пациентам в качестве препарата выбора для курсового лечения, а также терапии «по требованию».