Нарушения сна в структуре депрессий: клинические, полисомнографические и хронобиологические аспекты
- Аннотация
- Статья
- Ссылки
- English

Изучение нарушений сна в структуре депрессии не только позволяет исследовать фундаментальные биологические механизмы развития этих состояний, но и является актуальным для своевременной и эффективной диагностики и терапии аффективных расстройств [1].
По данным R. Emsley, от 30 до 96% пациентов с различными видами депрессий отмечают нарушения сна [2]. А.О. Асанов считает, что нарушения сна при депрессии встречаются в 100% случаев [3]. Сон является важным показателем хронобиологической структуры депрессии [4, 5]. В то же время нарушения сна зачастую предваряют и/или провоцируют развитие собственно аффективных расстройств, других форм неврологической, эндокринной патологии, нарушений метаболизма.
Отдельные депрессивные эквиваленты (повышенная усталость, снижение жизненного тонуса, активности, нарушение аппетита, сна) могут развиваться в условиях большого города, когда естественный ритм чередования светлого и темного времени суток нарушается «световым загрязнением» [6]. Однако наиболее распространены аффективные нарушения, связанные с сезонными изменениями фотопериода (соотношения светлого и темного времени суток). Ежедневные изменения фотопериода считаются основным фактором, вызывающим ассоциированные расстройства сна и настроения [7]. Сезонность в определенной степени свойственна и эндогенным расстройствам настроения [8]. Генетические исследования выявили ряд локусов, ответственных за повышенную чувствительность к изменениям фотопериода [9].
Регулярное чередование сна и бодрствования образует основной ритм человеческой жизни, подчиненный циркадианной периодичности [4]. Структуры, регулирующие циркадианные ритмы и цикл «сон – бодрствование», интегрированы и морфологически, и функционально [1]. R. Emsley указывает, что «нарушения сна не только являются типичным сопутствующим расстройством при депрессивном настроении», но и «имеют прогностическое значение и влияют на исход; различные манипуляции со сном могут способствовать облегчению или обострению симптомов депрессии в определенных подгруппах пациентов; большинство антидепрессантов вызывает значительные изменения полисомнографических, субъективных и объективных показателей сна» [2].
J. Anderson и соавт. (1994) отметили важное значение нарушений сна при рекуррентных депрессиях [10]. Роль диссомнических феноменов в ранней диагностике депрессии, дифференциации и уточнении ее места в структуре соматических страданий, определении глубины и стабильности лечебного эффекта и становлении ремиссии сложно переоценить [11]. Природа расстройств сна в инициальном периоде развития депрессии значимо влияет на выбор метода терапии и конкретной схемы лечения, позволяет установить вероятность развития связанных с терапией побочных эффектов [2]. Другие авторы также отмечают значение диссомнических проявлений для оценки структуры, глубины, степени тяжести, динамики депрессивного синдрома [12]. Без учета нарушений сна невозможна и эффективная терапия депрессий [5, 13].
Эпидемиология и коморбидность нарушений сна при депрессии
По данным литературы, нарушения сна при депрессии отмечаются в 60–97% случаев [13, 14], по мнению А.О. Асанова – почти у всех пациентов с депрессией [3].
В исследовании Национального института психического здоровья США из 7954 человек у 10,2% отмечалась инсомния и у 3,2% гиперсомния при первом собеседовании. У 40% пациентов с бессонницей и 46,5% с гиперсомнией наблюдались психические расстройства (и только у 16,4% из тех, кто не предъявлял жалобы на сон). Риск развития повторного эпизода большой депрессии был значительно выше у тех, кто страдал бессонницей в течение года, по сравнению с пациентами без инсомнии (отношение шансов 39,8) [15].
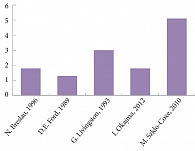
Нарушения сна в виде инсомнии N. Breslau и соавт. (1996) наблюдали у 24,6% взрослых людей (26,7% женщин и 21,4% мужчин), гиперсомнии – у 16,3% (17,3% женщин и 14,7% мужчин). Частота нарушений сна существенно не зависела от семейного положения, образования, расы или возраста. При повторном опросе 979 человек через 3,5 года изолированная бессонница была обнаружена в 16,6% случаев, изолированная гиперсомния – в 8,2% [16]. По данным G. Livingston и соавт. (1993), из всех респондентов с расстройством сна депрессивные нарушения отмечались у 35,7% в 1988 г. и у 30,1% в 1990 г. (рис. 1) [17].
Нарушения сна признаны значимым предиктором текущей депрессии. Регрессивный анализ, включающий демографические и переменные факторы (пол, психическое состояние, социальные условия и использование медицинских и социальных услуг), выявил значимую связь депрессии и нарушений сна [17]. Из 555 человек, обследованных в г. Норфолк (США) в 1998–2006 гг., у 26 (4,7%) в последующие четыре года развилась депрессия [18].
В исследовании J. Anderson и соавт. (1994) из 293 пациентов с сезонной депрессией жалобы на повышенную сонливость в зимнее время предъявили 80% опрошенных, на бессонницу – только 10%, а на сонливость и бессонницу – 5%. У пациентов с сезонной депрессией осенью и зимой время сна увеличилось в среднем на 2,7 часа в день по сравнению с весной и летом [10]. F. Jacobsen и соавт. (1987) наблюдали нарушения сна при этом расстройстве в 82% случаев [19], другие авторы – в 72–77% [20].
Нарушения сна в структуре симптомокомплекса депрессии
Феноменология расстройств сна – это наиболее чувствительная зона депрессивного синдрома, независимо от его клинических особенностей. Среди симптомов депрессии большинство специалистов отмечают раннее утреннее пробуждение, чувство неудовлетворенности сном, недостаток или избыток сна [21, 22].
Считается, что эндогенные депрессии отличает раннее пробуждение [23]. Для депрессивных расстройств с четкой сезонностью, наоборот, свойственны увеличение длительности сна и дневная сонливость [21, 24, 25]. При этом увеличение продолжительности сна в осенне-зимний период характерно для всей популяции: из 1570 человек, опрошенных случайным образом, почти половина отметили, что зимой они спят в день в среднем на два часа больше, чем летом [10].
Позднее и трудное пробуждение считается клиническим симптомом задержки фазы циркадианного ритма [7, 26]. Значительное место в жалобах больных занимают расстройства ночного сна, связанные с нарушением засыпания и ночными пробуждениями, что часто сопровождается повышенной сонливостью в течение всего дня [13].
Обилие диссомнических проявлений у пациентов при сезонных депрессиях отмечено в работе И.В. Пудикова (2013): жалобы на нарушения сна (86,8% пациентов), дневную сонливость (58,5%), увеличение времени сна (47,2%), раннее засыпание (22,6%), поздний отход ко сну (50,9%), позднее пробуждение (71,7%), ночные пробуждения (96,2%), долгое пробуждение (71,7%) [23]. Субъективно оцениваемые нарушения сна соответствуют объективно диагностируемым нарушениям как в состоянии депрессии [22], так и в период ремиссии [27]. При этом установлено, что усугубление имеющихся (в ремиссии) субъективно переживаемых нарушений сна предвещает развитие аффективной фазы [22].
Нейрофизиологические исследования сна при депрессии
Современные нейрофизиологические методы исследования, в частности компьютерная полисомнография, позволяя «заглянуть внутрь» спящего мозга, существенным образом расширили представления о механизмах депрессии [12]. Характерные электроэнцефалографические изменения при рекуррентных аффективных расстройствах были выявлены достаточно давно [28]. В работе R. Armitage (1996) было показано, что гомеостатическая и ритмическая составляющие сна при депрессии существенно нарушены [21].
Один из наиболее характерных полисомнографических признаков депрессии – уменьшение интервала между засыпанием и первым эпизодом быстрых движений глаз (латентность фазы быстрого сна) обнаружили D. Kupfer и F. Foster в 1972 г., хотя подобное предположение высказывалось и ранее. Эти же авторы установили отсутствие укорочения фазы быстрого сна в состоянии ремиссии [28].
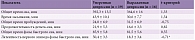
В последующем D. Kupfer детально исследовал обнаруженное нейрофизиологическое явление, опубликовав серию статей [29]. Различные исследовательские коллективы получили сходные данные [13, 27, 30]. Однако до недавнего времени трудоемкость полисомнографических исследований ограничивала широкое применение нейрофизиологии в повседневной практике. Миниатюризация и повсеместное распространение медицинских полисомнографов обусловили внедрение критериев полисомнографической диагностики в зарубежной психиатрии (табл. 1) [10, 12, 19, 25, 31].
Идеи D. Kupfer получили широкое распространение среди иностранных специалистов [5, 21, 30, 32]. Изменения фазы быстрого сна опосредованы норадренергической, серотонинергической и холинергической системами и находятся под сильным генетическим контролем. Фаза быстрого сна играет решающую роль в созревании мозга и подавляется в онтогенезе. Недостаток этого ингибирования может стать предпосылкой развития депрессии [30].
D. Kupfer и соавт. (1978) предложили использовать полисомнографические критерии для дифференциальной диагностики глубины и природы депрессивного расстройства [29]. Некоторые авторы более осторожны в оценке значимости полисомнографических признаков как высоковероятных критериев депрессии [12]. Однако исследования, выполненные в соответствии с принципами доказательной медицины, скорее подтверждают представление D. Kupfer [21]. Так, сравнивая подгруппы пациентов с первичной и вторичной депрессией, исследователи обнаружили статистически значимые различия по следующим полисомнографическим показателям: общее время бодрствования, доля и латентность фазы быстрого сна, плотность быстрых движений глаз [29]. По мнению R. Armitage, полисомнографическая картина сна отражает клинические особенности депрессии [21]. Группа исследователей из университета Рочестера и Питтсбургской институтской клиники обнаружили, что расстройства сна предваряют развитие депрессивного эпизода [22]. Согласно некоторым сообщениям, у пациентов с депрессиями увеличено число спонтанных активаций из фазы быстрого сна, что приводит к нарушению непрерывности, монолитности сна и его фрагментации [5]. Существенные различия в полисомнографических показателях при манифестации депрессии и в состоянии ремиссии обнаружила исследовательская группа Питтсбургской медицинской школы [33].
Наглядно представить изменения структуры ночного сна позволяет визуальный анализ полисомнограмм здорового человека и пациента с сезонной депрессией, приведенных на рис. 2. Для «нормальной» полисомнограммы характерны такие признаки, как:
- четкая циклическая структура сна (регулярное чередование фазы медленного и быстрого сна);
- доля третьей и четвертой стадий фазы медленного сна (дельта-сон) составляет 15–20%;
- незначительное число и длительность активаций;
- дельта-сон предшествует фазе быстрого сна.
- Можно выделить следующие особенности полисомнограммы пациента с сезонной депрессией:
- нарушение циклической структуры сна (отсутствие регулярного чередования фаз);
- перераспределение дельта-сна (третьей и четвертой стадий фазы медленного сна) в первые два цикла сна;
- частые и длительные активации (пробуждения);
- эпизод фазы быстрого сна появляется раньше дельта-сна.
Изменение архитектуры ночного сна (так традиционно обозначаются количественные и качественные полисомнографические изменения во время сна) при депрессии складывается из изменений фаз медленного и быстрого сна [25]. У женщин с депрессией на полисомнограмме наблюдалась низкая временная когерентность электрических сигналов мозга. Аффективные компоненты депрессии (меланхолия) достоверно коррелировали с низкой медленноволновой активностью у мужчин с депрессией, но не у женщин [21].
Наиболее широко полисомнографические исследования ночного сна проводились у пациентов с сезонной депрессией. При этом регистрировались изменение общего времени сна, увеличение продолжительности засыпания, длительности и числа ночных пробуждений. Некоторые авторы предлагают рассматривать эти показатели в качестве диагностических полисомнографических маркеров [34]. Однако, например, N. Rosenthal и соавт. (1989) изменений латентного времени и плотности быстрых движений глаз не наблюдали [26].
По некоторым данным, характеристики фазы быстрого сна у пациентов с сезонными депрессиями существенно отличаются от таковых при аффективных нарушениях иной этиологии. И.В. Пудиков, проведя полисомнографическое исследование шести пациентам с сезонной депрессией, отметил другой полисомнографический феномен: первый эпизод фазы быстрого сна появлялся у трех пациентов до первого эпизода дельта-сна (третья и четвертая стадии), тогда как у здоровых людей эпизод дельта-сна предшествует фазе быстрого сна [23].
Полисомнография пациентов с сезонными депрессиями в период зимнего ухудшения состояния показала статистически значимые отличия по сравнению со сном в летний период, и через девять и более дней светолечения у этих же пациентов, а также здоровых лиц. Для зимнего периода были характерны такие нарушения, как снижение эффективности сна, уменьшение представленности дельта-сна, увеличение плотности быстрых движений глаз при неизмененной латентности фазы быстрого сна [10].
В отличие от D. Kupfer его последователи из Питтсбургской медицинской школы связывали регуляцию аффективного фона с уровнем дельта-активности спящего мозга [33]. Большее количество дельта-активности, по их мнению, может быть необходимо для устойчивого клинического выздоровления, в то время как снижение этого показателя обусловлено рецидивом депрессии после лечения [33]. Высказывалось также предположение о том, что сокращение латентности фазы быстрого сна вызвано уменьшением дельта-активности [21].
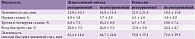
Различия в полисомнографических показателях в ремиссии и при обострении симптоматики включают изменения непрерывности сна, продолжительности быстрого сна и дельта-активности. Восстановление аффективного фона сопровождалось вполне ожидаемым удлинением задержки первого эпизода фазы быстрого сна и увеличением латентности сна [33]. Данные о полисомнографических показателях при экзацербации расстройства и в состоянии ремиссии представлены в табл. 2 [11].
В ходе пионерского исследования N. Rosenthal и соавт. (1984) провели полисомнографию восьми пациентам в моменты манифестации депрессии и ремиссии [35]. В зимнее время они отмечали у пациентов удлинение времени сна на 17% и времени ожидания сна на 23%, уменьшение времени глубокого (дельта) сна в среднем на 43% по сравнению с таковыми показателями летом. Показатели полисомнограммы одной пациентки, у которой текущей зимой не развилась депрессия, тем не менее соответствовали средним по группе. Тенденция к более частым ночным пробуждениям зимой не имела статистически значимый характер [35]. Как показало более позднее исследование T. Wehr (1992), у здоровых испытуемых на фоне искусственных световых режимов, имитирующих длинный и короткий день, спонтанные пробуждения происходили во время фазы быстрого сна чаще, чем ожидалось [7].
A.A. Putilov и соавт. (1994), обследовав 1644 взрослых человек с сезонными изменениями настроения на Аляске, Чукотке, в Якутии, обнаружили многочисленные расстройства цикла «сон – бодрствование», среди которых преобладали:
- Трудность утреннего пробуждения;
- Малая переносимость ночного бодрствования;
- Более низкое качество ночного сна [14].
Швейцарские ученые под руководством A. Wirz-Justice (2005) обнаружили изменения в структуре ночного сна у пациентки с сезонно возникающей депрессией, выражающиеся в уменьшении общего времени сна и общего времени парадоксального сна, увеличении времени латентности сна (затрудненное засыпание) и длительности ночных пробуждений. Глубокий (дельта) сон существенно не изменился [5].
Предполагают, что важнейшая нейрофизиологическая функция – обеспечение непрерывности ночного сна, представляющего гетерогенный процесс, управляемый и поддерживаемый множеством мозговых структур [1], реализуется сопряжением «модулей сна» (циклов фаз медленного и быстрого сна) [7].
Были смоделированы изменения непрерывности сна на здоровых испытуемых, помещенных в условия искусственного фотопериода, имитирующего длинную зимнюю ночь, при этом возрастала и плотность быстрых движений глаз [7]. Подобные феномены скорее являются нейрофизиологическими маркерами десинхроноза, чем признаками самого заболевания. При нарастании изменений фотопериода было отмечено дальнейшее развитие этой тенденции, выражающееся в возникновении двухфазного сна. Один из характерных симптомов нарушения функции сна у пациентов с сезонной депрессией – распад периода сна на две фазы описал и проанализировал с позиций концепции циркадианной регуляции T. Wehr (1992) [7].
Таким образом, согласно данным литературы, изменения архитектуры ночного сна у пациентов в депрессивном состоянии включают:
- нарушение циклической структуры сна, отсутствие регулярного чередования его фаз и стадий;
- концентрацию дельта-активности (третьей и четвертой стадий фазы медленного сна) в первом цикле сна и уменьшение ее в последующих циклах;
- частые и длительные активации;
- эпизод фазы быстрого сна появляется ранее дельта-сна.
В многочисленных полисомнографических исследованиях отмечено, что в ходе светолечения пациентов нормальная последовательность фаз сна восстанавливается, увеличивается латентность эпизода быстрых движений глаз фазы быстрого сна, уменьшается количество электроэнцефалографических активаций [21, 36].
Оказалось, что вечерний свет комплексно воздействует на циркадианную фазу: изменяются распределение медленноволновой активности (дельта-сна) в циклах сна, длительность и плотность быстрых движений глаз. По другим данным, яркий вечерний свет вызывает задержку фазы быстрого сна и удлиняет фазу медленного сна, усиливает спектральную мощность низких частот электроэнцефалографии в диапазоне дельта- (0,75–8 Гц) и сигма- (12–14 Гц) активности в течение первого часа сна и до конца второго цикла сна. Предполагается, что полисомнографические феномены, вызванные воздействием искусственного света, могут быть обусловлены повышением базальной температуры тела или подавлением мелатонина [36].
Лечение
Из нелекарственных методов лечения депрессии патогенетически наиболее обоснованно применение фототерапии. Наилучшие результаты получены при фототерапии сезонных депрессий [26]. Однако при глубоких депрессиях терапевтический потенциал светолечения бывает недостаточен. Кроме того, фототерапия, как и антидепрессанты, не свободна от побочных эффектов [26]. Вечерний прием мелатонина и фототерапия приводят к изменениям полисомнографических показателей [21, 37].
Большинство антидепрессантов подавляет быстрый сон, и было высказано предположение, что ослабление симптомов депрессии связано именно с медикаментозным подавлением этой фазы сна [32]. Однако не всем антидепрессантам свойствен подобный эффект [21, 32]. К тому же антидепрессивное действие не ограничивается подавлением фазы быстрого сна, определенную роль играют изменения в консолидации и архитектуре сна.
В настоящее время многие исследователи, учитывая хронобиологическую структуру депрессивных расстройств, не исключают участие мелатонинергической трансмиссии в антидепрессивном эффекте как физиотерапевтических методик, так и лекарственной терапии [6, 36, 37]. В связи с этим внимание специалистов привлекают препараты, оказывающие влияние на мелатониновые рецепторы [38, 39].
Определенные перспективы с учетом хронобиологической структуры депрессии специалисты связывают с агонистами рецепторов мелатонина первого и второго типа [39–41]. Наиболее широко используется типичный представитель этой группы – агомелатин, антидепрессивное действие которого объясняют синергизмом влияния на мелатониновые и серотониновые рецепторы [42].
Препарат продемонстрировал хорошую переносимость в открытом исследовании с участием 37 пациентов с сезонной депрессией: на протяжении всего исследования только однажды отмечались побочные эффекты в виде легкой усталости. Прием препарата в течение 14 недель (25 мг/сут в вечернее время) привел к прогрессивному и статистически значимому снижению показателей по шкале депрессии Гамильтона (у 75,7% пациентов отмечено снижение на 50% от исходного значения) и шкале общего клинического впечатления (CGI-S) [43].
M. Lopes и соавт. (2007), выявив увеличение числа электроэнцефалографических пробуждений в фазе медленного сна, посчитали это нарушением гомеостатической функции сна у депрессивных пациентов. Авторы отметили также нарушение нормального развития фазы гиперполяризации в центральных отведениях электроэнцефалографии. Нормализацию показателей они связали с приемом агомелатина [44]. Антидепрессивная эффективность агомелатина наблюдается в течение длительного времени. После десяти месяцев приема препарата ремиссия сохранялась у 59,4% пациентов [42].
В ходе двухмесячного рандомизированного двойного слепого исследования 252 пациента, чье состояние соответствовало критериям большого депрессивного расстройства, принимали агомелатин в дозе 25 мг/сут в амбулаторных условиях. В результате у 71,7% пациентов общий балл снизился более чем на 50% по сравнению с исходным. Авторы также отметили хорошую переносимость агомелатина [45].
В другом исследовании после 42 дней лечения средний балл по шкале депрессии Гамильтона снизился до 9,2. Эффективность сна выросла на 4%, а пробуждения после наступления сна сократились с 42 до 19 минут. Фаза медленного сна (третья и четвертая стадия) увеличилась на 16 минут и на 4% от общего времени сна. Положительное влияние терапии на качество сна пациенты начали ощущать после недели терапии. Авторы пришли к выводу, что агомелатин в дозе 25 мг на ночь улучшает непрерывность и качество сна у пациентов с депрессией [31].
В заключение следует подчеркнуть, что в настоящее время данные как полисомнографических, так и клинических исследований демонстрируют, что своевременная диагностика и адекватная терапия нарушений сна, как в структуре депрессий, так и в форме депрессивных эквивалентов, позволит не только повысить качество жизни пациентов в болезни, но и зачастую предотвратить само ее развитие.
I.V. Pudikov
N.A. Alekseev Clinical Psychiatric Hospital № 1, Moscow
Contact person: Igor Valeryevich Pudikov, pudys@yandex.ru
Sleep disorders and depression often go altogether, presenting comorbid forms of mental pathology. Epidemiologic aspects of recurrent depressive disorders, which are marked in the structure of sleep disorders and its clinical manifestations are considered. The polysomnographic markers of depression according polysomnography are discussed. The practice of use of melatoninergic drugs for the treatment of patients with depressive disorders is presented.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.