Здравоохранение РФ – состояние, проблемы и перспективы развития
- Аннотация
- Статья
- Ссылки








Мне более близко определение, данное ВОЗ в 1984 г.: «…Возможность человека или группы лиц реализовать свои ожидания и удовлетворить потребности, а также меняться или приспосабливаться к окружающей среде. Здоровье – это ресурс повседневной жизни, но не цель существования. Это позитивное понятие, подчеркивающее социальные и личностные ресурсы, а также физические возможности». Это понятие характеризует социальные и личностные ресурсы. И если рассматривать здоровье в этом плане, то давайте посмотрим на себя как на индивидуумов. Как мы расходуем этот ресурс?
В какой-то период жизни – в угоду веселью и радости, когда-то – для решения материальных проблем, воспитания последующих поколений и т.д. Так же и государство расходует общественное здоровье по-разному. Пока ресурсов достаточно, то, казалось бы, можно закрывать глаза на плохие условия труда, меньше заботиться о работающих гражданах. Как следствие такой нерациональной позиции, мы в последнее время испытываем очень острую нехватку человеческих ресурсов с высоким уровнем здоровья.
Демография и нагрузка на медицину
В последнее десятилетие существования Советского Союза в стране родилось почти 24 млн человек, умерло меньше 16 млн. Естественный прирост составлял 8 млн. В период «новой» России за последние 20 лет родилось 30 млн человек, умерло более 42 млн. Таким образом, естественная убыль населения составила около 13 млн человек. Это огромная цифра, это население некоторых стран Европы. Эту убыль мы наполовину возместили мигрантами. Хотя сегодня понимаем, что это не самое верное решение потому, что высококвалифицированного труда нам это не принесло, а уровень преступности и заболеваемости уже растет, что приведет в будущем к большим социальным проблемам.
Статистический анализ значений рождаемости и смертности за последние 6 лет (2007–2012 гг.) показал, что год назад эти показатели сравнялись и составили 13,3 на 1 тыс. человек. То есть у нас прекратилась естественная убыль населения: число родившихся равно числу умерших. Хотелось бы надеяться, что это надолго, и отметить, что повышение рождаемости в последние 5-6 лет отнюдь не связано с национальным проектом «Здоровье», модернизацией здравоохранения и т.п.
Это объясняется демографической структурой населения (оценивается соотношение жителей различных групп: моложе трудоспособного возраста, трудоспособного и старше трудоспособного). К возрасту старше трудоспособного мы относим женщин в возрасте от 55 лет и мужчин от 60 лет. Это административная классификация, связанная с декларативным пенсионным возрастом, а не с состоянием здоровья граждан. К сожалению, в последние годы у нас, как и во всем мире, увеличивается доля пенсионеров и снижается численность населения трудоспособного возраста. Эта тенденция, согласно прогнозам, будет продолжаться как минимум в течение ближайшего десятилетия. Таким образом, социальная нагрузка на работающее население будет возрастать.
С чем это связано? Если посчитать, то в годы, которые мы живем, в категорию взрослых и трудоспособных перешли последние дети, родившиеся в период существования СССР. Далее последуют дети 1990-х годов рождения, а их в 2 раза меньше. Таким образом, число лиц старше трудоспособного возраста будет резко увеличиваться. Большинство женщин и мужчин, родившихся в 1950-е годы, уже вышли на пенсию. А так как известно, что коэффициенты потребления медицинской помощи лицами старших возрастов в несколько раз превышают таковые среди людей трудоспособного возраста, ожидается дополнительная нагрузка на медицину.
Важным критерием оценки и здоровья населения, и развития социальной сферы, является показатель ожидаемой продолжительности предстоящей жизни людей (рис. 1). Согласно цели, определенной президентом страны, к 2020 г. мы стремимся повысить эту отметку до 73 лет. Сейчас этот процесс идет позитивно: в 2010 г. мы достигли показателя 68,82 года, к 2011 г. – 70,3 года. Но если учесть динамику начиная с 1980 года, то показатели не такие замечательные. Хорошая ситуация складывалась в 1986 г. (антиалкогольная кампания): смертность снизилась, продолжительность жизни населения страны возросла. Далее в течение 3-4 лет показатель практически не снижался, но затем последовало его резкое падение (развал Советского Союза). После этого, вплоть до кризиса 1988 г., отмечался рост продолжительности жизни, и опять последовало его снижение. С 2002 г. данный показатель растет, и это сегодня можно назвать достаточно устойчивой тенденцией.
В то же время, если сравнить данные за 70 лет на отрезке до 2011 г. и те же самые 70 лет на отрезке до 1986 г., то становится понятно: за последние 20 лет мы лишь вернулись к показателю, достигнутому в советские времена. Вряд ли этим следует сильно гордиться. Можно также сравнить показатель ожидаемой продолжительности жизни в России с данными по странам – новым и старым членам Евросоюза: в 2010 г. на Западе он соответственно составил 75 и 80 лет. Будут ли эти цифры расти дальше? Безусловно, на какой-то точке они остановятся. Но все же наши нынешние достижения находятся на значительно более низком уровне, чем у стран Европы, на которые мы ориентированы в первую очередь.
Кадровые вопросы
Минздрав РФ озабочен тем, что в настоящее время у нас имеется большой дефицит врачей. Кроме того, врачебные кадры у нас крайне нерационально распределены между городом и селом, между различными регионами страны. Но важно учитывать и то, что по международным стандартам считают не всех врачей, а обеспеченность врачами клинических специальностей, то есть тех, кто непосредственно работает с пациентами. К клиническим специальностям не относятся организаторы здравоохранения, стоматологи, врачи санэпиднадзора, врачи многих лабораторных служб. Если при подсчете общей обеспеченности нашей системы здравоохранения кадрами учесть обеспеченность только клиническими врачами, то последняя окажется значительно ниже, чем в большинстве европейских стран. Так, по результатам 2012 г. коэффициент общей обеспеченности врачами составил 44,7, а врачами клинических специальностей – 25,9 (табл. 1). Разброс большой. С одной стороны, рост численности населения – это хорошо, с другой стороны, показатель обеспеченности населения врачами при этом катастрофически снижается – это плохо.
Обеспеченность населения врачами в городах составляет 55,7, а в сельской местности – 13,1 на 10 тыс. человек (разница в 4,3 раза). При этом у нас декларируется государством равнодоступная медицинская помощь независимости от места жительства, социального положения и уровня доходов. Абсолютная численность врачей в РФ – 630 тыс., среднего медперсонала – 1 млн 300 тыс. (соотношение 1:2), и последние 30 лет она постоянно сокращается. Наша задача – вывести это соотношение на уровень 1:3. Нужно либо сократить 200 тыс. врачей, либо найти 600 тыс. медицинских сестер. Где их взять? Как мотивировать их на труд? Иногда министерства ставят целевые показатели, не обоснованные научно и не просчитанные экономически.
Объемы медицинской помощи
Как известно, Минздравом РФ взят курс на то, чтобы объемы внебольничной помощи населению стали в ближайшее время основным видом медпомощи. Число посещений врачей в амбулаторно-поликлинических учреждениях сегодня составляет 3,69 млн в день, или 1,34 млрд в год (9,4 посещения на 1 жителя в год). Число посещений среднего медперсонала – 181,2 млн (1,3 посещения на 1 жителя в год), в том числе на ФАП – 118,9 млн (3,2 посещения на 1 сельского жителя в год). Число лиц, которым оказана скорая медицинская помощь, достигает 50,3 млн, или 138 человек в сутки (352 на 1 тыс. человек населения в год).
В дневных стационарах находится 6,6 млн (46 на 1 тыс. населения в год). В амбулаторных условиях ежегодно проводится порядка 6 млн операций. Несмотря на это, объемы стационарной помощи также велики, ежегодно госпитализируется более 30 млн больных. Из них 52% составляют взрослые трудоспособного возраста, 28% – старше трудоспособного возраста и 20% – дети.
Ежегодно у нас нарастает доля госпитализированных пациентов, доставленных по экстренным показаниям, – 45% от всех госпитализированных больных. А, как известно, оказание помощи по экстренным показаниям, особенно в нерабочее время, достаточно сложный и ответственный процесс. Скорой медицинской помощью доставляется каждый четвертый пациент стационара (койки). Число операций, проведенных в условиях стационара, – 9,4 млн (66 на 1 тыс. населения).
Обеспеченность населения койками
В соответствии с законом № 323-ФЗ «Об основах охраны здоровья граждан в РФ» специализированную помощь у нас оказывают стационары. На конец 2012 г. всего коек было 1 202 590. Из них психиатрических – 146 427 (12,18%), хирургических – 144 783 (хирургия, нейрохирургия, гнойная хирургия, кардиохирургия, торакальная, сосудистая, челюстно-лицевая), специализированных коек для женщин (гинекологические, патология беременности, для беременных и рожениц) – 136 085, терапевтических – 128 995 и т.д. В сельской местности число коек составило 139 478 (11,38%). Обеспеченность населения койками по регионам РФ сильно разнится: в Республике Ингушетия этот показатель равен 48,2, а в Чукотской АО – 141,2.
Численность коек в последние годы постепенно падает. Структура коечного плана нуждается в оптимизации с учетом коэффициентов потребления медицинской помощи не только по стоимости ее оказания, но и по количеству. Подсчитано, что частота госпитализаций лиц старше трудоспособного возраста в общем в 1,5 раза выше, чем взрослых трудоспособного возраста (в связи с новообразованиями – в 2,5 раза, заболеваниями эндокринной системы – в 3 раза, а офтальмологической патологией – почти в 9 раз). Все это необходимо учитывать при планировании и организации медицинской помощи (как объемов, так условий и порядка ее предоставления).
Финансирование системы здравоохранения
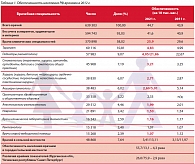
Основой финансирования сегодня является Программа государственных гарантий оказания гражданам бесплатной медицинской помощи (табл. 2). По таблице наглядно видно, что за последнее десятилетие реального повышения расходов на здравоохранение не отмечается. Рост фактического подушевого финансирования с 2002 по 2007 г. увеличился в 5,53 раза. Если разбить этот период на пятилетия, то во 2-м пятилетии оно выросло менее чем в 2 раза. При этом резко снизились темпы прироста финансирования здравоохранения, если учесть, что ВВП в текущих ценах за указанный период вырос в 4 раза.
Скорая медицинская помощь
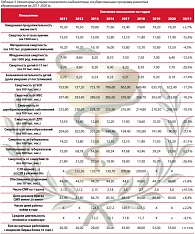
Наибольшее число станций и отделений скорой медпомощи в РФ было в 2005 г. (3 276). С 2000 по 2011 г. их число сократилось незначительно (на 8,2%). Число врачебных бригад для взрослого населения уменьшилось на 6%, а для детей – на 21%. Число специализированных бригад практически не изменилось, зато резко сократилось число бригад интенсивной терапии (на 27%). Причем 60% лиц получали не врачебную, а фельдшерскую помощь. Уменьшалось число бригад интенсивной терапии, но при этом существенно увеличивалось число реанимационных бригад. Суммарно их показатели практически не изменились.
Следует отметить, что за последнее десятилетие существенно сократилось число кардиологических бригад (на 30%), хотя известно, что от сердечно-сосудистых заболеваний в больницах гибнет всего 20% человек, а 80% умирают вне стационара: дома, на даче, в транспорте. А объемы помощи специализированных кардиологических бригад сократились на четверть. Таким образом, можно сделать вывод, что скорая медицинская помощь систематически недофинансируется. В 2012 г. расчетные нормативы стоимости одного вызова скорой медпомощи составили 1710 рублей, а реальные затраты были меньше на 87,7%.
Перспективные планы
Сегодня у нас очень многие медицинские показатели, показатели здоровья определяются без столь необходимого участия научных подразделений, экспертного сообщества врачей. Сегодня есть майские указы президента, определившие 9 показателей, которых мы, безусловно, достигнем. Также разработаны «дорожные карты» – план мероприятий, где учитывается еще около 30 показателей, существует государственная программа развития здравоохранения, где указано еще 100 показателей (табл. 3). Все эти показатели определены до 2020 г. Осталось только выполнять все эти планы.
В указе президента прозвучало, что работники здравоохранения, врачи должны иметь заработную плату, составляющую 200% от средней заработной платы по региону. В 2012 г. в науке заработная плата должна была составлять 125% средней заработной платы по региону. В 2011 г. средняя зарплата по Москве составляла 50 тыс. рублей, значит, средняя зарплата научного работника должна быть около 60 тыс. Но фактически научный работник со стажем 15 лет зарабатывает в среднем 20 тыс. рублей.
И еще. В последние 1,5 года российским научным работникам постоянно напоминают о важности такого наукометрического показателя, как индекса Хирша (предло жен в 2005 г. американским физиком Хорхе Хиршем из университета Сан-Диего, Кали- форния). Он является количественной характеристикой продуктивности ученого, группы ученых, научной организации или страны в целом, основанной на количестве публикаций и количестве цитирований этих публикаций. Согласно целевым показателям, заложенным в государственных программах развития здравоохранения, за ближайшие 8 лет он должен вырасти в 1,5–2 раза.
