Алгоритм дифференциальной диагностики и лечения инфекционных и неинфекционных диарей у детей
- Аннотация
- Статья
- Ссылки









Причиной развития диареи у детей могут быть неправильное вскармливание, непереносимость определенных продуктов питания и компонентов пищи, бактериальные и вирусные инфекции, использование антибактериальных, слабительных и других лекарственных средств и др.
В зависимости от причины и длительности диареи делятся на инфекционные и неинфекционные, острые и хронические. При острой диарее симптомы сохраняются до 1-3 недель. Острые диареи инфекционного генеза обусловлены воздействием вирусов, бактерий, грибков, паразитов. Наиболее частыми причинами являются вирусы (ротавирусы, норавирусы, астровирусы, аденовирусы и др.), реже – бактерии (энтеропатогенные и энтеротоксигенные штаммы эшерихий, шигеллы, сальмонеллы и др.) и паразиты (криптоспоридии, балантидии и др.) (2).
Выделяют особую группу – антибиотик-ассоциированные диареи (ААД), которые составляют от 5 до 30% всех случаев диарей. Согласно определению ВОЗ, ААД представляет собой три или более эпизодов жидкого, водянистого стула в течение суток, которые возникают на фоне антибактериальной терапии или в течение 2 месяцев после ее прекращения (3). Риск развития ААД существенно повышается при применении клиндамицина, линкомицина, аминопенициллинов, цефалоспоринов 3 поколения.
ААД в большинстве случаев имеет легкое течение и, как правило, не требует специфического лечения, а отмена антибиотика чаще всего приводит к купированию симптомов заболевания. Однако в ряде случаев развивается псевдомембранозный колит, характеризующийся наличием округлых фибринозных бляшек, сливающихся при прогрессировании процесса между собой на фоне геморрагий слизистой оболочки толстой кишки. Наиболее тяжелые формы ААД и псевдомембранозного колита обусловлены воздействием токсинов А (энтеротоксин) и В (цитотоксин) Clostridium difficile (4). Оба токсина действуют синергично, провоцируют развитие поверхностного воспаления слизистой оболочки кишки с последующей секрецией в ее просвет экссудата, содержащего большое количество белка, нейтрофилов, моноцитов и слущенных энтероцитов. Псевдомембранозный колит может развиться в результате воздействия Pseudomonas aeruginosa, Klebsiella oxytoca, Staphylococcus aureus и др., а также грибов рода Candida. Основными симптомами антибиотик-ассоциированной диареи являются понос, схваткообразные боли в животе, стихающие после дефекации. Иногда заболевание сопровождается повышением температуры тела, появлением воспалительных изменений в анализе крови и лейкоцитов в кале (3).
Острые диареи неинфекционного генеза могут быть связаны и с воздействием психогенных, алиментарных, аллергических, токсических, эндокринных факторов. Неинфекционные диареи длятся преимущественно более 3 месяцев и являются хроническими (1). Причины их возникновения могут быть панкреатогенными (хронический панкреатит, муковисцидоз); гепатобилиарными (нарушение желчеобразования и желчеотделения); тонкокишечными (целиакия, болезнь Уиппла, лимфома, болезнь Крона и другие); толстокишечными (язвенный колит, ишемический колит, болезнь Крона, полипоз, опухоли); нейрофункциональными (синдром раздраженной кишки, функциональная диарея); гастрогенными (атрофический гастрит, резекция желудка, демпинг-синдром); эндокринными (диабет, тиреотоксикоз); сосудистыми (васкулиты, ишемия); лекарственными; токсическими; радиационными. Кроме того, причинами неинфекционых диарей могут являться гормонально активные опухоли (випома, гастринома, карцинома); гастроинтестинальная форма пищевой аллергии и другие.
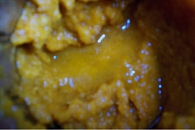
Жидкий стул может быть кашицеобразным, водянистым, слизистым, слизисто-гнойным, кровянисто-слизистым (рисунки 1-6, таблица 1).
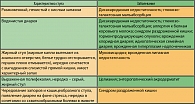
По механизму развития диареи различают секреторный, осмотический, гипер- и гипокинетический и экссудативный типы (таблица 2) (1). Секреторная диарея обусловлена активной секрецией ионов натрия и воды в просвет кишки. Осмолярная диарея развивается вследствие повышенного осмотического давления пищевого химуса. Гипер- и гипокинетическая диарея возникает в результате нарушения транзита кишечного содержимого. Экссудативная диарея наблюдается вследствие «сброса» воды и электролитов в просвет кишки через поврежденную слизистую оболочку и сопровождается экссудацией белка в просвет кишки.
При болезнях тонкой кишки стул обычно становится объемным, водянистым или жирным. При заболеваниях толстой кишки, напротив, стул может быть частым, но менее обильным, он может содержать кровь, гной и слизь. В отличие от диареи, связанной с патологией тонкой кишки, поносы при патологии толстой кишки в большинстве случаев сопровождаются болями в животе. Для заболеваний прямой кишки характерен частый, скудный стул в сочетании с тенезмами и ложными позывами к дефекации.
Для назначения адекватной терапии ребенку с диареей необходимо как можно раньше поставить правильный диагноз. Дифференциальный диагноз проводится на основании тщательного собранного анамнеза жизни, заболевания, сведений о наследственности, результатов клинического осмотра ребенка, а также лабораторных и инструментальных методов исследования.
Необходимо уточнить при сборе анамнеза:
- режим и характер кормления ребенка;
- при кормлении грудью стул у младенца чаще всего кашицеобразный, с частотой до 5 раз в сутки, что не является патологией, а вот при голодании или при неполноценном питании отмечается изменение характера стула без увеличения его частоты. Необходимо попытаться найти связь между появлением жидкого стула и изменениями в рационе питания (таблица 3);
- при подозрении на пищевую аллергию следует уточнить, явилось ли возникновение диареи следствием введения ребенку продуктов, содержащих белок коровьего молока, глютен и других аллергенов (таблица 4);
- данные о наследственности у ребенка с диарейным синдромом (наличие в семье целиакии, язвенного колита, болезни Крона и др.), недавно перенесенных оперативных вмешательств на желудочно-кишечном тракте (резекция желудка, тощей кишки и др.);
- данные о применении лекарственных препаратов, которые могут вызывать учащение и разжижение стула (слабительные; антациды, содержащие соли магния; антибиотики (особенно клиндамицин, линкомицин, ампициллин, цефалоспорины 3-го поколения); антиаритмические препараты (квинидин, пропранолол); соли калия (панангин, аспаркам); сахарозаменители (сорбитол); препараты урсодеоксихолевой кислоты; холестирамин; сульфасалазин; антикоагулянты);
- эпидемиологический анамнез: наличие больных в окружении, набор продуктов питания за последние 3 суток, пребывание в других стационарах в течение 10 дней до заболевания;
- длительность заболевания, начальную симптоматику, последовательность появления отдельных симптомов (болей в животе, тошноты, рвоты, изжоги, отрыжки, диареи, запаха ацетона изо рта, а также лихорадки и симптомов интоксикации). Необходимо обратить внимание на частоту и консистенцию стула, его объем, наличие патологических примесей (кровь, слизь, зелень, непереваренные комочки, пена), запаха (кислый, зловонный, тухлый и т.д.), тенезмов, метеоризма, связи болевого синдрома с актом дефекации.
Тщательно собранный анамнез в сочетании с данными физикального обследования позволяет выставить предположительный диагноз, определить форму и тип диареи.
Предполагаемый диагноз необходимо подтвердить с помощью лабораторных, бактериологических и инструментальных методов исследования. При подозрении на острую кишечную инфекцию в план исследования включается посев кала на патогенную микрофлору, посев крови на стерильность (при сохраняющейся лихорадке), посев рвотных масс (при подозрении на сальмонеллез), серологическое исследование крови на иерсиниоз, псевдотуберкулез, дизентерию, сальмонеллез, эшерихиоз, кала на вирусы (ротавирусы, норавирусы, аденовирусы и т.д.). Целесообразно проведение копрологического исследования, позволяющего уточнить степень мальабсорбции, а также выявить наличие лейкоцитов, эритроцитов и слизи в кале, типичных для инфекционных заболеваний с преимущественным поражением толстой кишки. В ряде случаев оправдано исследование кала на дисбактериоз, липидограмму, углеводы.
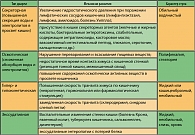
Дифференциальный диагноз диарей инфекционного и неинфекционного генеза представлен в таблице 5.
При проведении дифференциальной диагностики все заболевания неинфекционного генеза, сопровождающиеся диареями, условно можно разделить на две большие группы: диареи при воспалительных заболеваниях кишечника и синдроме нарушенного переваривания и всасывания (мальабсорбция). Для каждой из этих групп свойственен определенный характер стула. При воспалительных заболеваниях толстой кишки стул чаще кашицеобразный, реже жидкий. При обострении заболевания он становится частым, нередко появляется в ночное время. Типично наличие слизи, крови, гноя. При синдроме нарушенного переваривания и всасывания стул чаще жидкий или кашицеобразный, он может быть обильным, непереваренным, пенистым, «блестящим», с запахом (зловонным, кислым, затхлым и т. д.) (таблица 6).
Тщательное микроскопическое исследование кала позволяет обнаружить признаки воспаления в виде скоплений лейкоцитов, слущенного эпителия, характерных для воспалительных заболеваний кишки. Копрологическое исследование дает возможность выявить избыток нейтрального жира (стеаторею 1-го типа), мышечных волокон (креаторею) и глыбки крахмала (амилорею), свидетельствующих о нарушениях кишечного пищеварения. Большое значение для проведения дифференциального диагноза диарей имеет обнаружение яиц глистов, амеб, цист лямблий. Необходимо обращать внимание на рН кала, который в норме обычно > 6,0. Снижение рН кала может быть связано с бактериальным гидролизом нерасщепленных углеводов. Увеличение рН стула чаще наблюдается вследствие злоупотребления некоторыми слабительными препаратами.
При сочетании диареи с абдоминальным синдромом необходимо уточнить характер абдоминального синдрома (схваткообразные, тупые, ноющие боли). Нередко подобные симптомы типичны для синдрома раздраженной кишки, чаще наблюдающиеся у детей с неустойчивой психикой, с последствиями постгипоксического поражения ЦНС. Появление абдоминального синдрома в сочетании с метеоризмом и обильным пенистым стулом с кислым запахом на фоне приема молочных продуктов характерно для аллергии к белкам коровьего молока, лактазной недостаточности. Сочетание диареи с повторной рвотой может быть при аллергии к белкам коровьего молока, аномалиях развития кишечника. Сочетание высыпаний на коже и диарейного синдрома встречается при аллергии к белкам коровьего молока, энтеропатическом акродерматите, герпетиформном дерматите.
Особую группу хронических диарей составляет диареи при иммунодефицитных состояниях, которые являются одним из симптомов заболевания. Особенности течения состояний при нарушении гуморального и клеточного иммунитета представлены в таблице 7.
Тактика ведения детей при диареях инфекционного и неинфекционного генеза существенно различается.
Диетотерапия при инфекционной диарее у детей в возрасте до одного года заключается в уменьшении объема питания наполовину с увеличением кратности приема пищи до 8-10 раз в день (5). При грудном вскармливании с целью коррекции вторичной лактазной недостаточности, развивающейся на фоне инфекционной диареи, добавляются ферменты, вызывающие гидролиз лактозы («Лактаза беби», «Лактазар»). При искусственном вскармливании целесообразно кормить детей низколактозными («Нутрилон низколактозный», «Хумана ЛП» и другие аналоги) или безлактозными смесями на основе молока («НАН безлактозный», «Энфамил лактофри» и другие аналоги) или сои («Фрисосой», «Нутрилон соя» и другие аналоги).
Из питания детей в возрасте старше 1 года необходимо исключить цельное коровье или козье молоко, кефир, йогурт, сметану, сливки, ряженку, бульоны, хлеб, бобовые, свеклу, огурцы, репу, редис, редьку. В острый период рекомендуются каши, не содержащие глютен, молоко, лактозу. Рекомендуются каши – рисовая, кукурузная, гречневая, пшенная, овощное пюре, печеное яблоко. Детям в возрасте старше трех лет рекомендуется употребление безлактозного молока.
Лечебное питание при диарее неинфекционного генеза зависит от характера заболевания. Так, при дисахаридазной недостаточности детям первого года жизни рекомендуются низколактозные и безлактозные смеси на основе молока и сои. При аллергии к белкам коровьего молока назначаются смеси на основе гидролизата белка («Фрисопеп АС», «Нутрамиген», «Прегестимил», «Нутрилон Пепти ТСЦ», «Алфаре» и другие аналоги). При подтвержденном диагнозе целиакии рекомендуется пожизненное соблюдение безглютеновой диеты.
Ввиду потерь со стулом при диарее большого количества воды и электролитов, приводящих к обезвоживанию и метаболическим нарушениям, при тяжелых состояниях необходимым является проведение регидратации как оральной, так и парентеральной. Оральная регидратация осуществляется путем использования раствора Регидрон, содержащего 3,5 г хлорида натрия, 2,9 г натрия цитрата, 2,5 г хлорида калия, 10 г глюкозы. Осмолярность раствора составляет 330 мосм/л, что необходимо учитывать при тяжелых диареях. В современные растворы для оральной регидратации введены полимеры глюкозы, сахароза, крахмал (из риса, пшеницы, чечевицы, картофеля), за счет чего достигается медленное и более полное всасывание углеводов. Кроме того, добавление в питание пищевых волокон из пектинов яблок, моркови, апельсинов, черники способствует блокаде адгезии кишечной палочки, клебсиеллы, синегнойной палочки к эпителию тонкой кишки.
При диареях инфекционного и неинфекционного генеза проводится медикаментозная терапия. В терапию включаются препараты – сорбенты на основе полифепана (Фильтрум, Фильтрум-Сафари, Лактофильтрум), глины (Неосмектин, Смекта), Энтеросгеля и др. Отдельно хочется отметить Лактофильтрум, так как в отличие от других энтеросорбентов в нем дополнительно содержится лактулоза (пребиотик), которая способствует восстановлению нормальной микрофлоры кишечника, и Фильтрум-Сафари, специально созданный для детей. Выпускается в виде пастилок со вкусом шоколада и лесных ягод, гипоаллергенен, не содержит сахара и, в отличие от других энтеросорбентов, содержит фруктоолигосахариды – пребиотики, положительно влияющие на микрофлору кишечника.
Антибактериальная терапия при инфекционной диарее назначается при:
- инвазивных диареях;
- тяжелых и генерализованных формах заболевания;
- легких и среднетяжелых формах заболевания у детей раннего возраста с отягощенным преморбидным фоном;
- холере, амебиазе, брюшном тифе, сальмонеллезе.
Препаратами выбора являются фурановые препараты, в частности нифуратель (Макмирор), налидиксовая кислота.
В комплексную терапию больных с диареями входят пробиотики. Предпочтение отдается препаратам, не содержащим лактозу, – «Бифиформ беби», «Бифиформ», «Бифиформ-малыш», «Нормофлорин Л», «Нормофлорин В», «Йогулакт», «Примадофилус», «Нормобакт». При наличии симптомов панкреатической недостаточности в терапию включаются ферментные препараты на основе панкреатина (Микразим, Креон, Мезим-форте) из расчета 1000 ЕД на килограмм массы по липазе. Длительность терапии зависит от заболевания.
Своевременная диагностика, дифференциальный диагноз и адекватное лечение детей с диареями позволят существенно сократить летальность.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.