Артериальная гипертония и дислипидемия: два ключа к решению одной проблемы
- Аннотация
- Статья
- Ссылки










Как предотвратить сердечно-сосудистый риск?
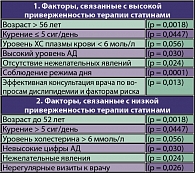
Каждый практикующий терапевт и кардиолог должен понимать и всегда помнить, почему так важно лечение артериальной гипертонии и дислипидемии для снижения сердечно-сосудистого риска. Заболевания сердца и сосудов – ведущая причина смерти в развитых странах, в том числе и в нашей стране, где уже на протяжении многих лет сердечно-сосудистая смертность составляет 57-58% от общей смертности. Артериальная гипертензия и нарушение липидного обмена – основные факторы риска сердечно-сосудистой заболеваемости и смертности. В США в течение 20 лет проводилась программа снижения сердечно-сосудистой заболеваемости и смертности. Ее результаты показали, что лечение пациентов, уже имеющих то или иное сердечно-сосудистое осложнение, т.е. вторичная профилактика инфаркта миокарда, острого коронарного синдрома, хронической сердечной недостаточности, стенокардии менее эффективна для снижения смертности, чем модификация факторов риска (таблица 1).
Целесообразность назначения статинов для достижения целевых уровней общего холестерина (менее 4,5 ммоль/л) и холестерина липопротеидов низкой плотности (менее 2,5 ммоль/л) пациентам с артериальной гипертензией, метаболическим синдромом, сахарным диабетом, ИБС, а также высоким и очень высоким риском сердечно-сосудистых осложнений отражена в современных рекомендациях по диагностике и лечению артериальной гипертензии Российского общества по артериальной гипертензии и ВНОК.
Сегодня уже ни у кого не вызывает сомнений, что контроль липидов с помощью статинов значительно снижает как сердечно-сосудистую, так и общую смертность. Наиболее ярко это можно продемонстрировать с помощью симвастатина. Симвастатин, наиболее назначаемый статин в России. Этот препарат имеет максимальный период наблюдений и оценки – более 10 лет. Так как липидоснижающая и антигипертензивная терапия являются постоянными, то наиболее ценными являются именно длительные, многолетние исследования препаратов. Только многолетние исследования могут доказать эффективность и безопасность препарата, предназначенного для пожизненного приема. 10-летний опыт применения симвастатина показал следующую статистику: 15% снижения риска общей смерти, 17% снижения риска сердечно-сосудистой смерти, и 24% снижения риска развития фатального инфаркта миокарда.
Что касается конкретно препарата Симгал, то в нашей стране он прошел более 20 оригинальных исследований. Когда мы говорим о препаратах-джененриках, очень важно иметь доказательства их терапевтической эквивалентности оригинальному препарату. Только при ее наличии мы сможем рассчитывать на такое же снижение риска сердечно-сосудистой заболеваемости и смертности, какое было продемонстрировано в крупных рандомизированных исследованиях с оригинальным препаратом. При прямом сравнении Симгала с Зокором мы видим, что они одинаково снижают общий холестерин и в равной степени повышают холестерин липопротеидов высокой плотности. Но говорить о доказанной терапевтической эквивалентности Симгала оригинальному симвастатину можно с уверенностью, если они сопоставимы не только по эффективности, но и по безопасности. Не было обнаружено статистической разницы в отношении числа побочных эффектов на фоне лечения Симгалом и оригинальным симвастатином. Всего лишь по одному пациенту в каждой группе прекратили прием препаратов из-за незначительных побочных явлений, таких как общая слабость, головная боль. Кроме того, и в лабораторных показателях значимой разницы в действии препаратов обнаружено не было.
Весьма важной составляющей снижения риска сердечно-сосудистых осложнений является поддержание артериального давления на целевом уровне. Рекомендации РМОАГ и ВНОК отмечают, что целевой уровень артериального давления – это главное, что позволяет нам снизить риск сердечно-сосудистых осложнений. В новых рекомендациях предлагается весьма удобная таблица по выбору конкретного антигипертензивного препарата в зависимости от клинической ситуации (таблица 2).
Во многих случаях препаратами выбора являются антагонисты кальция. Они предпочтительны при сочетании артериальной гипертензии и атеросклероза, ИБС, заболеваний периферических артерий. Также они показаны пациентам старше 55 лет, а также в целом ряде особых клинических ситуаций. Какие же преимущества имеют антагонисты кальция? Во-первых, это высокая антигипертензивная эффективность. Хорошо известно, что антагонисты кальция дигидропиридинового ряда хорошо снижают артериальное давление. Кроме того, для них характерно отсутствие серьезных побочных эффектов. Это единственная группа антигипертензивных препаратов, которые не имеют абсолютных противопоказаний и, по сути дела, могут быть назначены практически каждому пациенту.
Среди других важных их преимуществ – метаболическая нейтральность, предотвращение поражений органов-мишеней, выраженные антиангинальные и антиишемические свойства. И, конечно, антагонисты кальция снижают риск сердечно-сосудистых осложнений и смерти. Классическим примером антагониста кальция с мощной доказательной базой является фелодипин. По результатам исследования НОТ, терапия, основанная на фелодипине, приводит к снижению риска сердечно-сосудистых осложнений на 30%, а у пациентов с сахарным диабетом – более чем на 50%.
Еще одним преимуществом фелодипина, о котором нельзя забывать, является его способность сохранять фракцию выброса левого желудочка у пожилых пациентов. При проведении исследований у пациентов с тяжелой сердечной недостаточностью было выявлено даже небольшое увеличение фракции выброса (более чем на 2%).
Исследования фелодипина проводились и в нашей стране. В Российском кардиологическом научном центре при проведении исследований с применением препарата Фелодип были получены достоверные данные по снижению жесткости артерий на 13,1%, снижению скорости пульсовой волны на 7%. Известно, что снижение скорости пульсовой волны ассоциируется с уменьшением сердечно-сосудистой заболеваемости и смертности независимо от уровня и динамики артериального давления.
Когда врач выбирает антигипертензивный препарат, необходимо учитывать все факторы риска, имеющиеся у пациента. Поэтому очень важным фактором, свидетельствующим в пользу Фелодипа, является его доказанная способность снижать индекс атерогенности плазмы, что обязательно должно учитываться при выборе препаратов пациентам с артериальной гипертензией и дислипидемией. Почему сочетание статинов и антигипертензивных препаратов столь эффективно? Артериальная гипертензия и гиперхолестеринемия оказывают синергичное, взаимодополняющее действие, касающееся усиления эндотелиальной дисфункции и оксидативного стресса. В итоге АГ и гиперхолестеринемия существенно утяжеляют друг друга (таблица 3).
Но есть и обратный эффект. Снижение артериального давления и уменьшение показателей холестерина также имеют синергичное действие, их взаимодополнение еще больше снижает риск сердечно-сосудистых осложнений. У больных с артериальной гипертензией и гиперлипидемией комбинированное назначение антагониста кальция со статином более эффективно снижало АД и чаще приводило к достижению его целевого уровня, чем назначение антагониста кальция без статина. В метаанализе 2007-2008 гг. было показано, что лечение статинами достоверно снижет САД. С другой стороны, и у антагонистов кальция дигидропиридинового ряда есть плейотропный антиатеросклеротический эффект. Они увеличивают продукцию NO, снижают проницаемость эндотелия и улучшают его функцию, предотвращают ремоделирование сердца и сосудов, повышают чувствительность к инсулину при сахарном диабете и оказывают ряд других эффектов, не связанных напрямую со снижением АД.
Место антагонистов кальция в лечении артериальной гипертонии: точка зрения практикующего врача
Исследование «Альтернатива», о котором я хочу рассказать, было призвано оценить информированность наших врачей о возможностях препаратов – антагонистов кальция в лечении больных с артериальной гипертонией. Все врачи заполняли анкеты, которые потом были нами проанализированы. География исследования очень широка: Барнаул, Волгоград, Воронеж, Екатеринбург, Кемерово, Красноярск, Московская область, Москва, Нижний Новгород, Новосибирск, Оренбург, Саратов, Челябинск, Ярославль. Более половины участников, 52% – терапевты, 46% – кардиологи. Возраст врачей в среднем составил 43 года, стаж работы – 16 лет, это зрелые доктора, имеющие опыт лечения больных с сердечно-сосудистыми заболеваниями.
Врачи критически оценивают ситуацию, связанную с лечением больных артериальной гипертонией на своих участках. Почти половина участников назвали сложившуюся ситуацию плохой или очень плохой. Удовлетворительной – 44%, а хорошей – всего 6%.
Какие же препараты предпочитают назначать больным с артериальной гипертонией наши «среднестатистические» терапевты и кардиологи? На первом месте, как и следовало ожидать, – ИАПФ. На втором месте – антагонисты кальция; бета-блокаторы, с небольшим отставанием, – на третьем месте; тиазидные диуретики – на четвертом.
Какие из антагонистов кальция предпочитают назначать наши врачи? Амлодипин занимает первое место, у нифедипина второе место, а на третьем месте – фелодипин. На четвертом месте – верапамил, на почетном последнем месте оказался дилтиазем.
Интересны данные о суточных дозировках у основных дигидропиридиновых антагонистов кальция (рисунок 1).
Был в анкете вопрос о конкретном коммерческом названии препарата, который назначается чаще всего. В пятерку лидеров вошли Фелодип, Амлодипин, Норваск, Нормодипин, Амлотоп. Далее плотной группой идут Амлодекс, Тенокс, Нифекард, Кордипин и Кордафлекс.
Задавался вопрос: при сочетании артериальной гипертонии с какими заболеваниями наиболее предпочтительно назначение фелодипина? Больше всего участников назвали ХОБЛ, далее идут ИБС, на третьем месте – пожилые больные, на четвертом – сахарный диабет, на пятом и шестом – ассоциированные клинические состояния и изолированная систолическая артериальная гипертония, на седьмом месте – атеросклероз. В целом достаточно грамотный взгляд на предмет.
Среди отличительных черт Фелодипа (фелодипин) опрашиваемые нами врачи отметили более высокую вазоселективность, лучшую эффективность, прием один раз в сутки, меньшую частоту побочных явлений, лучшую переносимость. Реже других упоминались выгодная цена и удобство для приема.
Вопрос о дополнительных показаниях к назначению антагонистов кальция выявил недостаточно хорошую информированность довольно существенного процента врачей. Например, среди показаний к назначению АК дигидропиридинового ряда многие упомянули перенесенный инфаркт миокарда и суправентрикулярные тахиаритмии, а среди показаний к назначению недигидропиридоновых АК была названа беременность.
Таким образом, антагонисты кальция любимы нашими врачами, и для этого есть все основания. Но нам еще предстоит много сделать, чтобы в первичном звене здравоохранения современные антигипертензивные препараты назначались более осмысленно и с учетом тех рекомендаций по диагностике и лечению, которые мы периодически обновляем.
Как повысить приверженность к терапии статинами в условиях амбулаторной практики
Когда мы говорим, что основная проблема лечения статинами – низкая приверженность пациентов терапии, надо четко осознавать, что именно мы понимаем под термином «приверженность». Приверженность (или комплаентность) – это степень соблюдения пациентом рекомендаций врача, назначенной схемы лечения. Приверженность терапии означает, что пациент вовремя принимает лекарство, принимает его в необходимой предписанной врачом дозе, соблюдает другие рекомендации врача по приему препарата. Согласно данным метаанализа, включившего более 100 исследований, при однократном приеме лекарственного средства (ЛС) в сутки в обычной клинической практике комплаентность в среднем через 6 месяцев терапии составляет всего 73%. По данным отечественного исследования РЕЛИФ у 2/3 больных ИБС уровень общего холестерина плазмы крови превышает 5 ммоль/л. Статины при этом получают не более 25% больных. И самый удручающий вывод: всего 1/3 наших врачей знают критерии диагностики основных типов дислипидемий и целевые уровни липидов плазмы крови.
Между тем врачу отводится основная роль в формировании приверженности пациента лечению. Эффективная консультация врача по вопросам дислипидемии – один из важнейших факторов, связанных с высокой приверженностью больного терапии статинами. И, наоборот, нерегулярные визиты к врачу или, хуже того, формальное отношение врача к пациенту – факторы, тесно связанные с низкой приверженностью терапии статинами (таблица 4).
По данным канадского исследования (Can Fam Physician, 2007; 53(12): 2144-2145) 97% больных с высокой приверженностью терапии статинами отмечают постоянный контроль со стороны врача. Поэтому абсолютно логично, что в новые рекомендации Всероссийского научного общества кардиологов (ВНОК) по диагностике и коррекции нарушений липидного обмена 2009 г. включен раздел, посвященный формированию приверженности у больного лечению гиполипидемическими препаратами. Врачам предлагается не только повышать осведомленность пациента по вопросам заболевания, возможным побочным эффектам и т.п., но и активно вовлекать в принятие решений, определять вместе с ними реальные краткосрочные цели терапии, всячески поддерживать веру пациента в эффективность лечения. Взаимоотношения врача и пациента, основанные на доверии, уважении и понимании, способствуют повышению приверженности, удовлетворенности пациентов и улучшению состояния их здоровья. Важным фактором низкой приверженности лечению является высокая стоимость средств гиполипидемической терапии. Поэтому одной из главных задач врача является минимизация стоимости лечения статинами. Существенно снизить затраты на лечение позволяет использование статинов-дженериков.
Одним из путей повышения приверженности терапии является разработка новых лекарственных форм препарата, в т.ч. увеличение количества таблеток в одной лекарственной упаковке, что, вероятно, может способствовать повышению комплаентности пациентов при длительной терапии и существенно снижает ее стоимость. Обоснованием для проведения исследования «Сим-84» была необходимость документировать предполагаемое повышение приверженности терапии новой упаковки симвастатина Симгал 20 мг №84 таб. («Тева») с помощью более точных методов, в частности ВЭЖХ (высокоэффективной жидкостной хроматографии). Целью исследования являлось изучение приверженности терапии новой упаковки симвастатина 20 мг №84 таб. (Симгал, «Tева») по сравнению с обычной упаковкой 20 мг № 28 таб. у пациентов с первичной ГЛП II a типа.
По результатам скрининга (n = 84) в исследование было включено 50 больных (мужчин и женщин) ИБС и первичной полигенной гиперлипидемией II а-б типа. Пациенты были рандомизированы в группу А (терапия симвастатином 20 мг в сутки 1 упаковка 84 таблетки) с заключительным визитом через 12 недель терапии и в группу В (терапия симвастатином 20 мг в сутки 3 упаковки 28 таблеток) с промежуточными визитами через 4, 8 (для выдачи препарата по 1 упаковке 28 таблеток) и заключительным визитом через 12 недель терапии (соотношение в группах 1:1). При сопоставлении эффекта гиполипидемической терапии на уровень ХС-ЛНП (исход vs 12 недель) внутри группы А, как внутри группы В, статистически значимых различий выявлено не было (р = 0,4-0,65). Однако средний относительный процент изменения уровня ХС-ЛНП (∆% ХС-ЛНП) через 12 недель в группе А составил + 2,15%, а в группе В – 10,32%. Через 12 недель терапии комплаентность в группе A составила 98,7%, в группе B – 87,2% (p = 0,04). Авторы исследования отдают себе отчет, что 12 недель активной фазы терапии в нашей работе – это минимально допустимый срок для оценки комплаентности к приему статинов. Для получения более объективных данных по комплаентности мы применяли комплексную оценку приверженности к терапии, включая и количественный метод определения метаболита симвастатина в плазме крови. Полученные уже на этом этапе тенденции и достоверные данные о повышении комплаентности терапии симвастатином 20 мг №84 таб. в упаковке по сравнению с обычной формой препарата, позволяют сделать вывод о лучшей приверженности пациентов с ИБС и ГЛП II а типа к этой новой форме препарата.
Дополнительные данные о комплаентности при приеме симвастатина 20 мг №84 таб. можно ожидать при увеличении срока наблюдения за пациентами и использовании электронных устройств регистрации приема препарата.
Фармакологические аспекты приверженности лечению кардиологического больного
С одной стороны, мы имеем современные статины, новые рекомендации, но не достигаем цели гиполипидемической терапии из-за низкой приверженности пациентов лечению. Пока не будет решен вопрос приверженности терапии статинами, не будут достигнуты цели гиполипидемической терапии.
Сегодня есть еще слишком много препятствий на пути к достижению этих целей. С одной стороны – пациенты зачастую не мотивированы на лечение, не всегда до конца понимают и принимают угрозу заболевания. Привычное для врача явление – депрессивный пациент с низким уровнем доходов и с неверием в результат терапии. Положение усугубляется возникновением возможных побочных эффектов лечения, неудобными схемами приема лекарственных препаратов, большим количеством таблеток, которое одномоментно должен принимать пациент. Даже размер и вкус таблетки и внешний вид упаковки в той или иной степени влияют на приверженность пациента лечению. И наконец, с другой стороны, на приверженность пациента лечению влияют сами врачи! К сожалению, сплошь и рядом встречается плохое взаимодействие врача с пациентом.
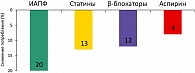
Посмотрите на результаты этого исследования (рисунок 2).
Это больные, которые перенесли инфаркт миокарда! За очень короткий период – всего полгода, еще идет реабилитация после инфаркта – 20% прекратили прием ингибиторов АПФ, 13% прекратили прием статинов, 12% – бета-блокаторов, 8% прекратили прием аспирина.
А как трудно бывает достичь хорошей приверженности лечению, когда заболевание протекает бессимптомно, как, например, при гиперлипидемии! Бесспорно, в таком случае от врача очень многое зависит. Продемонстрирую в качестве примера опыт американской практической медицины, где 70% времени врача на приеме занимает объяснение ежедневных схем лечения, с указанием дозы препарата, количества таблеток на один прием, времени приема, соотношение приема препарата с приемом пищи, возможных побочных эффектов, вероятных нарушений состояния, при которых необходимо срочно обратиться к медицинским работникам.
Врач и пациент вместе взаимодействуют, обсуждают, что они могут сделать и чего они сделать не могут.
Какие пути повышения комплаентности существуют? Рекомендуется использовать препараты, требующие приема всего 1 раз в сутки. Предполагается, что большее количество препарата, которое одномоментно покупает в аптеке пациент, способствует повышению приверженности лечению. Напоминания медсестры по телефону, электронной почте помогают не забыть о приеме препарата. Можно посоветовать пациенту связать прием лекарств с каким-либо привычным действием в распорядке дня, например ко времени чистки зубов. В ряде случаев будет эффективно ведение дневника приема лекарства с одновременным измерением какого-либо показателя, например уровня АД.
Снизить стоимость лечения, а значит, повысить приверженность терапии, помогают качественные дженерики.
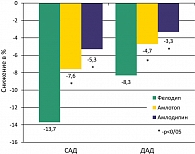
Нами было проведено фармакоэкономическое сравнительное исследование ФАКИР по применению антагониста кальция дигидропиридинового ряда фелодипина (Фелодип, «Тева») и амлодипина (Амлотоп, «Макиз-Фарма» и Амлодипин, «Канонфарма») в отношении достижения целевого уровня АД у больных с легкой и средней степенью артериальной гипертонии (рисунок 3).
Как видим, у пациентов, получающих Фелодип, наблюдается наиболее выраженный антигипертензивный эффект как в отношении систолического, так и диастолического АД. Показатель комплаентности у Фелодипа существенно выше, чем у дженериков амлодипина – 99% против 72% и 75%.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.