количество статей
7385
Загрузка...
Пожалуйста, авторизуйтесь:
Медицинский форум
Баллонная тампонада Жуковского в профилактике и лечении послеродовых кровотечений
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Акушерство и гинекология" №1 (11)
- Аннотация
- Статья
- Ссылки
Акушерские кровотечения являются одной из ведущих причин материнской заболеваемости и смертности. Каковы современные технологии кровосбережения при абдоминальном родоразрешении? Какие новые опции предоставляет хирургу метод баллонной тампонады Жуковского при кесаревом сечении? Какова эффективность баллонной тампонады Жуковского в профилактике витальных осложнений при аномальной плацентации и при проведении консервативной миомэктомии во время кесарева сечения? Эти и другие проблемы родовспоможения обсуждались участниками симпозиума, организованного при поддержке компании «Пенткрофт Фарма».

Профессор И.И. Баранов

Рис. 1. Алгоритм лечения послеродового кровотечения

К.м.н. Я.Г. Жуковский

Профессор О.Р. Баев

Таблица 1. Ведение третьего периода родов
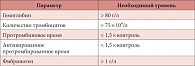
Таблица 2. Целевые значения инфузионно-трансфузионной терапии

Профессор И.И. Кукарская
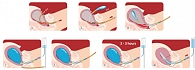
Рис. 2. Методика баллонной тампонады Жуковского: а – ретроградное введение проводника-заглушки в цервикальный канал, б – присоединение катетера к проводнику-заглушке и введение катетера в полость матки; в – ушивание матки; г – заполнение баллона теплым р

Рис. 3. Снижение массивных кровопотерь на фоне применения БТЖ (на 1000 родов) в Тюменском областном перинатальном центре

И.И. Киличева

Профессор В.Б. Цхай
Стратегия превентивного подхода к родоразрешению
Экспертизу качества акушерской помощи по одному показателю материнской смертности сегодня не считают достоверной. В развитых странах случаи материнской смертности довольно редки и зачастую обусловлены стечением очень специфических и субъективных обстоятельств. Анализ только этих исключительных инцидентов не позволяет обнаружить типичные распространенные проблемы, негативные закономерности и тенденции, архаичные стереотипы в действиях медиков, сделать обобщенные выводы и построить новую стратегию совершенствования помощи.
В поисках более чувствительного оценочного показателя качества работы службы родовспоможения в 1990-х гг. была разработана концепция “near miss” – «едва не погибшие». Благодаря внедрению этой доктрины удалось привлечь внимание к другой, значительно более многочисленной группе женщин, у которых во время беременности и родов возникли тяжелые, угрожающие жизни осложнения. Эти женщины должны были погибнуть, но, «поскольку удача и квалифицированная помощь оказались на их стороне», выжили. В литературе эту группу матерей наряду с “near miss” называют “severe acute maternal morbidity (SAMM)” – «тяжелая острая материнская заболеваемость». Тождество данных терминов подчеркивает, что эти женщины, исполняя традиционную, вроде бы будничную и древнюю как мир задачу, провели какое-то время на рубеже «жизнь – смерть», и это на всю жизнь оставило на их здоровье и судьбе непоправимый негативный след.
Представление о соотношении показателей материнской смертности и тяжелой острой материнской заболеваемости могут дать, например, отчеты функционирующей с 2005 г. Британской акушерской службы надзора. Так, в Великобритании на 150 экстирпаций матки, произведенных по причине послеродового кровотечения, приходится 1 случай материнской смерти. Один этот факт ярко иллюстрирует размер «подводной части айсберга» (150 едва не погибших, потерявших матку женщин-инвалидов), видимой «вершиной» которого является 1 случай смерти. Другими словами, за единичными случаями материнской смертности стоят тысячи выживших после массивного кровотечения женщин, которые всю жизнь страдают от его последствий, даже при условии адекватного лечения.
В этой связи очевидно, что сегодня для полноценного аудита качества акушерской помощи необходимо совместное параллельное изучение случаев как материнской смертности, так и тяжелой острой послеродовой заболеваемости.
Анализ группы тяжелой острой материнской заболеваемости особенно важен в отношении проблемы послеродового кровотечения: в индустриально развитых странах послеродовое кровотечение редко приводит к летальному исходу, но в то же время является ведущей и наиболее частой причиной тяжелой материнской заболеваемости. Более того, частота случаев тяжелой острой материнской заболеваемости стабильно растет. В США за 14 лет – с 1994 по 2007 г. – число гистерэктомий (критерий номер один для включения в группу “near miss”) увеличилось на 130% по причине гипотонии матки и на 23% в связи с аномальной плацентацией. По мнению авторов обзора (проанализировано более 56 млн родов), эта тенденция будет сохраняться, что обусловлено возрастающей частотой кесарева сечения. По этой причине только совместный анализ материнской смертности и тяжелой послеродовой заболеваемости позволяет:
- увидеть реальный масштаб императива «послеродовое кровотечение»;
- объективно оценить полноту и своевременность применения существующих лечебных средств;
-
внести поправки и утвердить новые алгоритмы помощи в соответствии с появившимися возможностями.
Основными направлениями модернизации помощи при послеродовом кровотечении являются:
- предотвращение патологической кровопотери, геморрагического шока и тяжелой материнской заболеваемости;
- при вагинальных родах максимальное сокращение числа хирургических вмешательств (остановить кровотечение без (!!!) лапаротомии, компрессионных швов, перевязки сосудов, экстирпации матки);
-
при кесаревом сечении не допустить возвращения пациентки в операционную по причине послеродового кровотечения, релапаротомии, пуэрперального эндометрита и др.
В России в ряде перинатальных центров такую модернизацию можно считать свершившимся фактом.
При естественных родах в отсутствие эффекта от утеротоников кровотечение останавливают в диапазоне 600–700 мл до развития патологической кровопотери с помощью трансвагинального введения маточного баллонного катетера. Такая практика позволила радикально сократить частоту применения оперативных методов лечения послеродового кровотечения и значительно улучшить показатели послеродовой заболеваемости.
При кесаревом сечении баллонный катетер предусмотрительно вводят в матку через гистеротомический разрез, тем самым уже во время операции, сразу после ушивания матки, высокоэффективно предотвращая послеродовые кровотечения и эндометрит. Такая превентивная стратегия позволила существенно улучшить исходы абдоминального родоразрешения, способствовать сохранению репродуктивной перспективы пациентки, сэкономить значительные материальные ресурсы родовспомогательного учреждения.
Опыт реализации данной стратегии родоразрешения при различных акушерских состояниях в перинатальных центрах Тюмени, Сургута и Красноярска был представлен на XIV Всероссийском научном форуме «Мать и дитя» и V Съезде акушеров-гинекологов России.
Эволюция тактики лечения послеродовых кровотечений при естественном и абдоминальном родоразрешении
Баранов И.И. (проф.)
По данным д.м.н., профессора Игоря Ивановича БАРАНОВА (Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова), материнская смертность при абдоминальном родоразрешении в 10 раз выше, нежели при родоразрешении через естественные родовые пути. В этой связи вызывает беспокойство общемировая тенденция увеличения частоты родоразрешений путем операций кесарева сечения. Так, например, в США за последние 40 лет этот показатель увеличился с 5,6 до 33,8%, соответственно возросла и материнская смертность, обусловленная вращениями плаценты, гемотрансфузией, акушерскими кровотечениями. При сохранении существующей тенденции к 2020 г. частота кесарева сечения составит более 50% и станет причиной дополнительных материнских потерь[1]. Несмотря на то что в индустриально развитых странах послеродовое кровотечение редко приводит к летальному исходу, оно является ведущей и наиболее частой причиной тяжелой материнской заболеваемости.
За прошедшие 50 лет тактика лечения акушерских кровотечений претерпела существенные изменения. Несколько десятилетий тому назад комплекс консервативных мероприятий включал опорожнение мочевого пузыря, ручное обследование стенок матки, лед на живот, введение 1 мл эрготина и 2 мл питуитрина п/к, тугую марлевую тампонаду матки и влагалища и др. Однако многие из этих методик позже были признаны несостоятельными. Введение тампона с эфиром в задний свод небезопасно и может вызывать воздушную эмболию. Клеммирование маточных сосудов различными зажимами через влагалище по Бакшееву, Генкелю – Тиканадзе, Квантилиани решением пленума правления Российского общества акушеров-гинекологов признано неэффективным. Тампонирование матки специальным бинтом показало вероятность запоздалой диагностики скрытого продолжающегося кровотечения и увеличения частоты развития тяжелой послеродовой инфекции.
Хирургические методы остановки послеродовых кровотечений эволюционировали от перевязки маточных артерий (1869) до эмболизации маточных сосудов как органосохраняющей операции (2002). Однако несмотря на постоянное совершенствование помощи при этом тяжелом осложнении родов, гистерэктомия по-прежнему сохраняет свои уверенные и усиливающиеся позиции в арсенале средств остановки послеродового кровотечения во всем мире.
Ведущая роль в профилактике кровотечений, безусловно, принадлежит утеротоническим препаратам. В начале ХХ века были впервые описаны утеротонические свойства алкалоидов спорыньи, экстрактов задней доли гипофиза. В 1940 г. стал использоваться эргометрин, в 1960-е гг. создаются отечественные окситоцины, в 1980-е гг. – отечественные и импортные простагландины. В 2012 г. в акушерскую практику внедряется карбетоцин, который в 2013 г. был включен в федеральные стандарты оказания медицинской помощи при кровотечении в последовом и послеродовом периодах и при абдоминальном родоразрешении.
В настоящее время разработана современная медицинская технология профилактики и терапии массивной кровопотери в акушерстве (ФС № 2010/141 от 29 апреля 2010 г.). Ее отличают единый методологический подход и согласованность действий анестезиологов-реаниматологов и акушеров-гинекологов. Именно в данной технологии представлены три алгоритма действия в зависимости от объема кровопотери (рис. 1).
Как правило, отмечается четкая последовательность действий медиков при ведении пациентки в ординарной (объем кровопотери не превышает 500 мл) и в экстремальной ситуации (кровопотеря составляет более 1500 мл). «Слабым и поэтому наиболее важным звеном является промежуточная ситуация при пограничных кровопотерях в диапазоне 500–1500 мл», – отметил профессор И.И. Баранов. До недавнего времени на этом этапе развития послеродового кровотечения надлежащего средства лечения не было. Сегодня в таких случаях может и должен быть использован метод баллонной тампонады Жуковского (БТЖ), который позволяет решить две ключевые задачи. Во-первых, быстро и с высокой эффективностью остановить кровотечение; во-вторых, своевременно идентифицировать пациенток, которым показана лапаротомия, и приступить к операции до развития гемодинамических нарушений.
Профессор И.И. Баранов также акцентировал внимание участников симпозиума на современных методах ведения послеродового кровотечения при абдоминальном родоразрешении. Лечебная тактика подразумевает использование кровосберегающих технологий и интраоперационную реинфузию аутоэритроцитов, которая впервые была применена в 2001 г. в Научном центре акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова и теперь внедрена повсеместно. Кроме того, предполагается проведение заместительной терапии, прежде всего гемокомпонентной, с использованием кровезаменителей, а также препаратов железа и лечение ДВС-синдрома с помощью антифибринолитиков, плазмафереза и рекомбинантных факторов свертывания крови.
Резюмируя сказанное, профессор И.И. Баранов подчеркнул, что современные методы лечения послеродового кровотечения – это утвержденный профессиональным сообществом жесткий алгоритм действий в зависимости от конкретных клинических ситуаций, с учетом патогенеза, доказательной базы и командного подхода.
Анатомия и патофизиология акушерского кровотечения
Жуковский Я.Г. (к.м.н.)
Как отметил в начале выступления заслуженный врач РФ, к.м.н. Яков Григорьевич ЖУКОВСКИЙ, с эволюционной точки зрения послеродовое кровотечение остается загадкой, поскольку только у человека естественная функция репродукции сопровождается таким высоким риском смерти матери от этого осложнения родов. Сегодня антропологи рассматривают проблему послеродового кровотечения как побочный эффект эволюции и естественного отбора в пользу более крупного плода и большего размера его мозга. Действительно, новорожденный Homo sapiens разительно отличается от всех остальных новорожденных в классе приматов и по весу, и по количеству жировой ткани, и по соотношению веса плода к весу матери. Однако главная отличительная черта эволюционной динамики развития человеческого зародыша заключается в увеличении за сравнительно небольшой срок размеров его мозга – с 400 до 1400 г. С целью обеспечения такого уникального внутриутробного продукта претерпели существенное развитие гемохориальный тип плацентации и анатомия самой плаценты у человека. «Именно агрессивная инвазия хориона в миометрий и реконструкция сосудов матки, подающих материнскую кровь в межворсинчатое пространство, стали ответом на запрос дополнительных энергетических инвестиций в уникальный человеческий плод. При таком не имеющем аналогов углублении взаимодействия плаценты с маткой как побочный эффект стали возникать проблемы с отделением плаценты в III периоде родов и послеродовые кровотечения», – пояснил
Я.Г. Жуковский.
Таким образом, именно морфологические изменения сосудов плацентарного ложа, с одной стороны эволюционно оправданные в интересах плода, с другой – игнорирующие безопасность матери, сформировали анатомическую основу развития послеродового кровотечения. В этой связи очевидно, что для остановки кровотечения после удаления последа наиболее логичным является прямое воздействие на обнажившиеся, измененные, зияющие сосуды плацентарной площадки именно со стороны полости матки. Тем более что после родов через только что освободившийся родовой канал к плацентарной площадке представляется идеальный, простой, неинвазивный, «внутренний» подход, per vias naturalis. При такой возможности остановки кровотечения альтернативный, трансабдоминальный, «наружный» подход к гемостазу (лапаротомия, перевязка сосудов, компрессионные швы и др.) не выдерживает никакого сравнения.
Многолетняя успешная практика применения БТЖ не оставляет никаких сомнений на этот счет. Внутриматочное давление на кровоточащую плацентарную площадку расправленным в ее полости баллоном рассматривается мировым акушерством как метод выбора – первый шаг при отсутствии эффекта от утеротоников.
Говоря об анатомии акушерского кровотечения, нельзя не вспомнить недавние морфологические исследования, выполненные на обширном трупном материале в Медицинской школе университета Буэнос-Айреса аргентинским профессором José M. Palacios Jaraquemada. Кстати, в июне 2013 г. он был в Москве и на ХI Всемирном конгрессе по перинатальной медицине выступил с программным докладом, посвященным методам остановки маточного кровотечения. Его неординарные анатомические изыскания, сделанные с педантичной скрупулезностью с привлечением специальных вспомогательных методик, убедительно показали, что репродуктивная система женщины с точки зрения кровоснабжения имеет две отдельные, четко обособленные части.
На основе полученных результатов J.M. Palacios Jaraquemada первым в 2005 г. в номенклатуру репродуктивной анатомии женщины ввел новые термины – сегменты S1 и S2. Согласно предложенной концепции, сегмент S1 представлен телом матки, а сегмент S2 составляют нижний сегмент и шейка матки, верхняя часть влагалища и прилегающие области параметрия. И если кровоснабжение тела матки (сегмент S1) обеспечивается в основном восходящей ветвью маточной артерии и в меньшей степени нисходящей ветвью яичниковой артерии, то сегмент S2 получает уникальное кровоснабжение.
Наряду с тем что в системе кровоснабжения присутствует значительно большее число самостоятельных, имеющих разное происхождение артерий, все они беспрецедентно объединены многочисленными анастомозами в единую экстенсивную сосудистую систему, которая во время беременности функционирует с максимальной интенсивностью. Следует подчеркнуть, что по плотности коллатералей и соединений сосудистая система малого таза не имеет аналогов в человеческом теле. Именно поэтому перекрытием кровотока в одном отдельно взятом сосуде в сегменте S2 ограничить объем кровопотери зачастую не удается. И если, допустим, удалось любым известным способом редуцировать кровоток только в маточной артерии, то коллатеральная циркуляция в других анастомозирующих с ней артериях (внутренняя срамная, нижняя пузырная, влагалищная, нижняя ягодичная и др.) будет вносить свой трудноконтролируемый вклад в общую кровопотерю.
Факт немедленного включения коллатерального кровообращения был подтвержден при перевязке артерий на различных уровнях: начиная с маточной артерии, далее внутренней подвздошной и вплоть до общей подвздошной артерии. Следует отметить, чем дистальнее от матки мы пытаемся блокировать ее перфузию, тем выше вероятность получения сопутствующей тяжелой ишемизации соседних органов и тканей: мочевого пузыря, ягодичной области и даже нижней конечности. При выборе тактики указанные риски осложнений, безусловно, перевешивают теоретическую возможность остановки маточного кровотечения таким способом.
Концепция секторов S1 и S2 имеет громадное прикладное значение для оперирующего акушера. Так, если при кровотечении из сектора S1 (тело матки) адекватным лечением будет перевязка восходящей ветви маточной артерии и яичниковой артерии, а при вросшей в тело матки плаценте достаточна ампутация матки, то остановка кровотечения из сектора S2 представляет собой значительно более сложную задачу. Если, например, источником кровотечения является разрыв влагалища (сектор S2), то схоластический подход – перевязка или эмболизация маточной артерии и даже экстирпация матки – не спасет женщину от смерти. Здесь требуются другие методы.
В структурно-функциональных характеристиках нижнего сегмента матки сконцентрирован целый ряд предрасполагающих к упорному кровотечению факторов: скудное количество мышечной ткани и ограниченная ее сократительная способность, утеротоники практически не влияют на эту часть матки, более того, кровотечение зачастую имеет место на фоне хорошо сократившейся матки. При низком прикреплении плаценты в этой бедной мышечной тканью области происходит формирование новой, чрезвычайно активной системы маточно-плацентарного кровообращения. А остановка кровотечения из сосудов плацентарной площадки при отделении плаценты в первую очередь определяется мощным сокращением окружающих мышечных волокон, которых здесь недостаточно. Все сосуды, снаружи питающие нижний сегмент матки, находятся в подбрюшинном пространстве, в так называемом втором этаже малого таза. Доступ к ним возможен только после хирургического вскрытия висцерального листка тазовой брюшины. При такой анатомии сосудистой системы таза ограниченная группа хирургов работает только с внутренней подвздошной артерией, залегающей в верхней плоскости малого таза. Для специально обученного хирурга только эта артерия доступна для наложения лигатуры. Далее, глубже в тазу идентификацией всех остальных сосудов второго этажа малого таза никто не занимается, считая это абсолютно нереалистичной, крайне рискованной и лишенной смысла задачей. Ведь эксклюзивно развитая система коллатералей в сегменте S2 обрекает на неудачу попытку остановки нижнесегментного кровотечения при лигировании отдельных сосудов субперитонеального пространства.
При задаче такой сложности наиболее продуктивной является идеология проксимального, максимально приближенного к матке воздействия на источник кровотечения: оказать прямое компрессионное воздействие на открытые сосуды, сомкнуть их просвет, остановить кровотечение и за счет этого получить возможность игнорировать все питающие их магистрали и коллатерали, поскольку уже не имеет значения, откуда эти только что кровоточащие сосуды получали кровоснабжение.
Существует несколько акушерских методик лечения кровотечения, основанных на принципе прямого давления на кровоточащий сосуд. В первую очередь это использование внутриматочного баллона, оказывающего непосредственное давление на спиральные артерии плацентарной площадки при любой ее локализации на стенке полости матки. Во вторую очередь к этой группе можно отнести маточные компрессионные швы в различных авторских модификациях. Наложение компрессионных швов в секторе S2 требует высокой хирургической квалификации. На фоне продолжающегося кровотечения необходимо глубоко, как при экстирпации матки, отделить мочевой пузырь. Завязывание квадратных швов по Cho, прошивающих нижний сегмент, своды влагалища и шейку матки, проводят на введенном в цервикальный канал расширителе Гегара. Доказательная база целесообразности и безопасности такой техники пока малочисленна. Наряду с этим все чаще внутриматочный баллон и наружные компрессионные швы применяют совместно, оказывая давление на стенку матки снаружи и изнутри. Метод так называемого «маточного сэндвича» высокоэффективен в тяжелых случаях аномальной плацентации.
Еще одна опция компрессионного воздействия на матку – опыт двухсторонней компрессии нижнего сегмента маточным и вагинальным баллонами при предлежании и низкой локализации плаценты. Эффективность совместного применения двух находящихся в разных отделах родового канала баллонов повышается благодаря подвижности и возможности перемещения вагинального модуля по осевой трубке маточного катетера. Это позволяет после заполнения раствором маточного баллона максимально близко к его нижнему полюсу подвести вагинальный баллон. После создания в вагинальном баллоне давления более 100 мм рт. ст. нижний сегмент и шейка матки оказываются между двумя взаимодействующими друг с другом стенками маточного и вагинального баллонов. Подвижность вагинального модуля позволяет осуществить «сборку по месту» двух баллонных модулей в единое устройство. Отличительным признаком собранного устройства является индивидуально выбранное расстояние между маточным и вагинальным баллонами. Это позволяет обеспечить в каждом конкретном случае адекватную межбаллонную компрессию нижнего сегмента матки.
Гипотоническое кровотечение: что нового в проблеме?
Баев О.Р. (проф.)
По словам профессора Олега Радомировича БАЕВА (д.м.н., Научный центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова), проблема гипотонического кровотечения «носит и исторический, и современный характер», поскольку оно как было, так и остается ведущей причиной ранних послеродовых кровотечений. Так, на долю гипотонического кровотечения приходится 60–70% всех послеродовых кровотечений. Первичное послеродовое кровотечение является причиной более 25% материнских потерь, являясь, наряду с артериальной гипертонией и эмболией, основной причиной материнской смертности не только в развивающихся, но и в индустриально развитых странах. В России каждая пятая материнская смерть в той или иной степени связана с кровотечением, оно остается самой частой причиной материнской заболеваемости. Тенденция к росту частоты послеродовых кровотечений, которая отчетливо прослеживается в Австралии, Канаде, Великобритании, США, связана с увеличением числа именно гипотонических кровотечений.
В настоящее время известно большое количество факторов риска послеродового кровотечения: анте-, интра- и постнатальные. Знание факторов риска и принятие профилактических мер позволяют предупредить массивную кровопотерю. Однако очень часто врачи недооценивают факторы риска и не готовы к развитию кровотечения, поэтому 40% кровотечений возникает в группе низкого риска. По мнению профессора О.Р. Баева, часто недостаточно внимания уделяется ятрогенному воздействию на течение беременности и родов. Речь идет о применении лекарственных препаратов, снижающих тонус матки и влияющих на гемостаз. Это обезболивающие, седативные, гипотензивные препараты, бета-адреномиметики, противовоспалительные препараты, гепарин, сулодексид, которые очень широко применяются в современном акушерстве и в той или иной степени предрасполагают к возникновению кровотечений.
В последнее время в свете перехода к физиологическому акушерству весьма активно обсуждался вопрос о выборе тактики ведения III периода родов – выжидательной или активной (табл. 1). На сегодняшний день в большинстве индустриально развитых стран используется активная тактика ведения III периода родов, потому что она «совершенно доказательно позволяет снизить вероятность кровотечений, и не только частоту, но и объем кровопотерь, количество переливаемой крови, вероятность анемии в послеродовом периоде». Активная тактика включает в себя профилактическое введение утеротоника, пережатие и пересечение пуповины вскоре после рождения ребенка и быстрое рождение плаценты ручными приемами с последующим массажем матки. Однако отсроченное пересечение пуповины и тракции за пуповину не влияют на вероятность патологической кровопотери. По мнению профессора О.Р. Баева, главным компонентом активной тактики, определяющим ее эффективность, является профилактическое назначение утеротоника.
В России для профилактики кровотечений в последовом и послеродовом периодах широко применялись окситоцин и метилэргометрин. В настоящее время показано отсутствие преимуществ метилэргометрина перед окситоцином в профилактике послеродовых кровотечений. К сожалению, окситоцин тоже не лишен некоторых недостатков, которые включают: побочное действие на сердечно-сосудистую систему вплоть до развития тахикардии и даже ишемии миокарда, кратковременность эффекта при внутривенном введении, зависимость эффекта от дозы, возможное снижение эффекта при пролонгированном и повторном введении. В этой связи с целью усиления эффективности действия утеротоников рассматривался вопрос о повышении их дозы. Однако сравнительный анализ частоты послеродовых кровотечений при внутривенной профилактической инфузии 10 ЕД, 40 ЕД и 80 ЕД окситоцина в 500 мл изотонического раствора натрия в течение 1 часа никаких достоверных различий не выявил[2]. Между тем увеличение дозы на 2–5 ЕД приводит к росту частоты побочных эффектов без существенного изменения величины кровопотерь. В этом отношении более удобным в применении и эффективным является структурный аналог человеческого окситоцина карбетоцин. Длительность его действия в 8 раз дольше, чем у окситоцина, профиль безопасности сходный, но меньше частота побочных эффектов[3]. В целом же однократная в/в инъекция карбетоцина столь же эффективна в профилактике патологической кровопотери, как продолжительная (16 часов) инфузия окситоцина, и сочетается с уменьшением ее величины в неосложненной ситуации.
Если послеродовое гипотоническое кровотечение не удалось предотвратить, прибегают к тактике HAEMOSTATIS, разработанной британскими акушерами-гинекологами. Это мероприятия первой линии, которые включают вызов помощи, оценку витальных параметров, величины кровопотери, при необходимости реанимацию, уточнение причины кровотечения, клиники и динамики процесса, массаж матки и введение утеротоников. Одновременно с помощью двух венозных катетеров осуществляется забор крови для определения клинического анализа крови, совместимости с донорской кровью, коагулограммы, уровня мочевины и электролитов.
Алгоритм лечения при гипотоническом кровотечении зависит от объема кровопотери. Когда кровопотеря только превысила
500 мл, проводится катетеризация мочевого пузыря, ручное обследование и бимануальная компрессия матки, повторно назначаются утеротоники, проводится восстановление целости родовых путей. Если предпринятые меры не дали эффекта и кровотечение продолжается, но кровопотеря еще не превысила 1500 мл, рекомендуемым методом является баллонная тампонада матки, эффективность которой, по данным мировой практики, составляет 88–100%. Неудачи тампонады могут быть связаны с поздним началом терапии, ошибками введения и расположения баллона и резервуара, несоблюдением технологии или незнанием других причин кровотечения (остатки плаценты, травматическое повреждение тканей, тяжелая коагулопатия и пр.).
«На наш взгляд, баллонную тампонаду следует рассматривать не как начальное мероприятие второй линии лечебных мероприятий, а как завершающее звено мероприятий первой линии», – отметил профессор О.Р. Баев. В последнее время начала применяться новая технология «маточный сэндвич» – совместное использование компрессионных швов и баллонной тампонады. Согласно данным исследования, наложение швов по B-Lynch с последующей маточной баллонной тампонадой у женщин с гипотоническим кровотечением во время операции кесарева сечения позволило эффективно остановить кровотечение, предотвратив эмболизацию маточных артерий и гистерэктомию[4].
Отсутствие системного подхода к профилактике и лечению массивных кровотечений в акушерстве не позволяет использовать все потенциальные возможности медикаментозной коррекции гемостаза, инфузионно-трансфузионной терапии для реализации органосохраняющей тактики. По словам докладчика, необходимо пользоваться лабораторными и клиническими данными для определения показаний к переливанию плазмы и крови, а также объема лечения. Целевые значения инфузионно-трансфузионной терапии, которые позволят стабилизировать процесс, представлены в таблице 2.
«Опыт, полученный в регионах боевых действий, например в Ираке, показал, что при почти равном соотношении компонентов свежезамороженной плазмы и эритроцитарной массы смертность была ниже. Поэтому сегодня есть точка зрения, согласно которой соотношение свежезамороженной плазмы, тромбоцитарной массы и эритроцитарной массы должно быть 1:1:1. Это еще не общепринятые рекомендации, но перспективы инфузионно-трансфузионной терапии», – пояснил докладчик.
Не следует забывать о необходимости коррекции нарушений гемостаза, в первую очередь коагулопатии разведения, путем назначения препаратов, влияющих на свертывание крови. Характерным недостатком их применения является бессистемность, а также несоблюдение рекомендуемых доз, что снижает их эффективность или, напротив, повышает риск побочных эффектов, в том числе тромботических осложнений.
В заключение профессор О.Р. Баев констатировал, что залогом успеха в лечении массивной кровопотери в акушерстве являются единый методологический подход и согласованность действий.
Современная стратегия профилактики основных осложнений операции кесарева сечения
Кукарская И.И. (проф.)
Профессор Ирина Ивановна КУКАРСКАЯ (д.м.н., главный акушер-гинеколог Тюменской области, главный врач Тюменского областного перинатального центра) представила опыт использования БТЖ при кесаревом сечении в группе женщин высокого риска развития акушерских кровотечений. Акушерские кровотечения часто обусловлены объективными причинами, поскольку после ушивания матки и до завершения операции у врача нет информации о кровотечении, к тому же после ушивания матки предотвратить накопление сгустков крови в ее полости практически невозможно. Существующая профилактика геморрагических и инфекционных осложнений кесарева сечения предусматривает применение только утеротоников и антибиотиков. Однако, несмотря на медикаментозную терапию, в 9–12% случаев отмечаются послеродовые кровотечения, в 27% – послеродовые эндометриты. Между тем существует метод локального, прямого, немедикаментозного, неинвазивного, абсолютно обратимого воздействия на полость матки, которая является источником всегда (!) возможного кровотечения и воспалительного процесса.
Профессор И.И. Кукарская отметила, что предусмотрительное, бережное, безотлагательное заполнение всей полости травмированной матки тонкостенным эластичным баллоном показало свою высокую продуктивность в профилактике основных осложнений кесарева сечения. Именно поэтому в Тюменской области для пациенток группы высокого риска в технику кесарева сечения привнесен дополнительный этап: после удаления последа, перед ушиванием в матку вводится маточный баллонный катетер. Утвержденная методика предполагает следующую последовательность действий (рис. 2):
- Ретроградное введение проводника-заглушки в цервикальный канал (рис. 2а).
- Присоединение катетера к проводнику-заглушке и введение катетера в полость матки (рис. 2б).
- Ушивание матки (рис. 2в).
- Незамедлительное заполнение баллона теплым (38–39 °С) физраствором при открытой брюшной полости (рис. 2г).
- Ушивание передней брюшной стенки (рис. 2д).
- Заполненный жидкостью баллон находится в полости матки в течение 2–3 часов послеоперационного периода (рис. 2е).
-
Извлечение баллонного катетера (рис. 2ж).
Результаты применения новой техники кесарева сечения в перинатальном центре показали высокую целесообразность такой практики: в группе высокого риска по кровотечению в 95% случаев операционная кровопотеря была минимальной.
Кому прежде всего при абдоминальном родоразрешении показано превентивное применение БТЖ? В группу высокого риска входят пациентки с отягощенным геморрагическим анамнезом; предлежанием или врастанием плаценты, расположением плаценты в области рубца; с двумя и более рубцами на матке после кесарева сечения; затяжными родами; антенатальным кровотечением; многоплодной беременностью; крупным плодом и многоводием; с тремя и более родами в анамнезе; преэклампсией; ожирением.
С 2011 г. превентивное применение обновленной методики кесарева сечения, включающей БТЖ, в группах очень высокого риска (двойня с помощью ЭКО + тяжелая преэклампсия, двойня + острый тромбофлебит, цирроз печени + преэклампсия и пр.) продемонстрировало также высокий экономический эффект. Расчетная цифра сохранения годовых бюджетных средств на родовспоможение в Тюменской области превысила 30 млн рублей!
В качестве примера профессор И.И. Кукарская привела клинический случай из практики. Пациентка Ш., 32 года. Поступила в областной перинатальный центр с угрозой выкидыша на ранних сроках. Третья беременность, наступившая после ЭКО, монохориальная, моноамниотическая двойня. В анамнезе: первая беременность – преждевременная отслойка нормально расположенной плаценты в 27 недель, кесарево сечение, мертворожденный плод весом 1100 г; вторая беременность регрессировала в 13 недель – выскабливание полости матки. Пациентке были наложены швы на шейку матки, она в течение 7 месяцев наблюдалась в стационаре. Родоразрешена в плановом порядке в 38 недель, извлечены живые, доношенные мальчики (3800 и 3900 г). Учитывая наличие значительных факторов риска по развитию гипотонического кровотечения в послеоперационном периоде, пациентке была выполнена превентивная БТЖ, во время операции кесарева сечения проведена аргоноплазменная коагуляция шва на матке. Баллон, заполненный 530 мл физиологического раствора, находился в полости матки в течение трех часов, после чего был удален. В результате превентивного использования метода БТЖ общая кровопотеря составила менее 1000 мл.
В 2008 г. в протокол неотложной помощи при акушерских кровотечениях в Тюменской области была включена БТЖ, в 2011 г. – превентивная БТЖ при абдоминальном родоразрешении и кесаревом сечении в группе риска. Это позволило снизить показатель гистерэктомии с 5,4 на 1000 человек в 2007 г. до 0,6 на 1000 человек в 2013 г. В целом превентивная БТЖ при кесаревом сечении позволяет достичь следующих клинических результатов: предотвратить послеродовое кровотечение и послеродовой эндометрит, сформировать полноценный рубец на матке, а также в будущем снизить вероятность возникновения предлежащей и вросшей плаценты и сохранить возможность последующих самостоятельных родов.
В 2012 г. в перинатальном центре БТЖ матки была применена в 190 случаев, из них в 41% случаев при родах через естественные родовые пути в лечебных целях (100%-ная эффективность) и в 59% случаев при кесаревом сечении. В большинстве случаев (93%) при кесаревом сечении БТЖ проводилась интраоперационно с профилактической целью. При этом эффективность метода составила 95,5%. Для сравнения, эффективность использования баллона Бакри составляет всего 67%[5].
Главным итогом применения БТЖ матки в Тюменской области стало уменьшение числа массивных кровотечений в 2 раза и в 4 раза – гистерэктомий, а также снижение гнойно-септических послеоперационных осложнений и отсутствие отсроченных осложнений (рис. 3). В заключение профессор И.И. Кукарская еще раз подчеркнула, что БТЖ матки считается нехирургическим методом остановки кровотечения, может в некоторых случаях выполняться даже акушеркой, не требует обезболивания, может применяться как после естественных родов, так и превентивно во время или после кесарева сечения в лечебно-профилактических учреждениях I, II и III уровней.
Методы ранней профилактики массивной акушерской кровопотери в условиях перинатального центра
Киличева И.И.
Опыт профилактики массивной акушерской кровопотери Сургутского клинического перинатального центра представила Инна Ивановна КИЛИЧЕВА (зам. главного врача Сургутского клинического перинатального центра). Она отметила, что эффективность в предотвращении случаев материнской смертности от значительных и массивных акушерских кровотечений доказали две практики: активное ведение III периода родов и баллонная тампонада матки. В 2007 г. в перинатальном центре была внедрена активная тактика ведения третьего периода родов, а в 2008 г. – метод БТЖ. Это позволило существенно снизить показатели массивной кровопотери (на 46%) и количество выживших женщин, которым была проведена гистерэктомия (на 55%). В 2012 г. были организованы тренинги и комиссионные зачеты для персонала, поскольку, по мнению И.И. Киличевой, это «трудный, но наиболее надежный способ избежать ошибок в критической ситуации». Разбирается каждый случай кровопотери более физиологической (> 500 мл при самопроизвольных родах, > 1000 мл при кесаревом сечении); ведется индивидуальный рейтинг по кровотечениям каждой акушерки и врача.
Профилактика массивных акушерских кровотечений проводится в два этапа. Первый этап профилактики начинается с выделения групп риска по акушерскому кровотечению, что определяет ведение таких пациенток наиболее опытным врачом акушером-гинекологом и акушеркой, консультации женщин в I периоде родов врачом-трансфузиологом, при необходимости осуществление дополнительной лабораторной диагностики. Роженицам в активную фазу I периода родов или перед операцией кесарева сечения проводится медикаментозная профилактика антифибринолитиком, а по показаниям – трансфузия аутоплазмы/свежезамороженной плазмы или тромбоконцентрата. После чего на основе добровольного информированного согласия специалисты переходят к активному ведению III периода родов. В перинатальном центре активная тактика ведения III периода проводится по следующей схеме:
- введение окситоцина 10 ЕД в/м в область бедра, сразу после рождения головки плода;
- контролируемая тракция пуповины;
- повторное введение окситоцина 10 ЕД в/в после рождения последа;
- бережный, но уверенный массаж матки – сразу после рождения последа и затем каждые 15 минут в течение первых 2 часов послеродового периода.
В результате использования активной тактики ведения III периода родов удалось значительно снизить количество экстирпаций матки: с 24 случаев в 2005 г. до 6 случаев в 2012 г.
По мнению И.И. Киличевой, на II этапе, когда кровопотеря составляет 350 мл и не прекращается, после устранения причин необходимо своевременно принять решение о ручном обследовании полости матки и об использовании БТЖ. Показаниями для применения БТЖ матки являются не только кровотечения после ручного обследования ее полости, но и такие причины, как:
- слабая реакция миометрия на ручной контроль полости матки;
-
сочетание ручного контроля полости матки с дополнительными факторами риска – слабостью родовой деятельности, послеродовым кровотечением в анамнезе, дефицитом массы тела.
«Таким образом, областью применения баллонной тампонады полости матки должно быть не только лечение кровотечений, но и их предупреждение, в первую очередь предупреждение массивных акушерских кровотечений. За последние 7 лет благодаря внедрению технологии БТЖ частота послеродовых кровотечений сократилась в 2,5 раза. Нам также удалось показать, что наиболее эффективно на снижение показателей влияет раннее начало терапии при кровопотере менее 500 мл», – отметила И.И. Киличева.
В целом же внедрение в практическую деятельность активной тактики ведения III периода родов и БТЖ благоприятно повлияло на частоту кровотечений и позволило значительно снизить как долю массивных кровотечений, так и экстирпаций матки.
Профилактика осложнений консервативной миомэктомии во время операции кесарева сечения
Цхай В.Б. (проф.)
Профессор Виталий Борисович ЦХАЙ (д.м.н., заведующий кафедрой перинатологии, акушерства и гинекологии лечебного факультета Красноярского государственного медицинского университета им. проф. В.Ф. Войно-Ясенецкого) рассказал о возможностях использования БТЖ для предупреждения осложнений консервативной миомэктомии, которая проводится во время операции кесарева сечения.
Как известно, в настоящее время у молодых женщин репродуктивного возраста повышается частота возникновения миомы матки, что предполагает и большой риск развития массивных кровопотерь при органосохраняющих операциях. Миома матки почти всегда сопровождается аномальным развитием матки и ее сосудистой системы, что является существенным фактором возникновения кровотечений. В Красноярском крае на фоне неуклонного роста частоты операций кесарева сечения, на долю которых в 2011 г. пришлось 27% родов, показатель гистерэктомий на протяжении ряда лет практически не снижался и был в два раза выше среднероссийского. Показаниями для удаления матки в 60% случаев являлись атонические кровотечения, в 40% случаев – миома матки.
Одним из инновационных подходов в комплексной профилактике и лечении массивной кровопотери, которая позволила улучшить исходы оперативных вмешательств в таких случаях, стала БТЖ. В Красноярске была разработана оригинальная методика ограничения кровопотери в случаях сопутствующей консервативной миомэктомии во время кесарева сечения. Поставленная задача решается задействованием нескольких механизмов. Эти механизмы включаются, когда в полости, измененной опухолью и только что рассеченной и ушитой матки, размещают тонкостенный эластичный баллон. Во-первых, это прямая компрессия всех потенциальных источников всегда возможного маточного кровотечения (плацентарная площадка, ушитый гистеротомический разрез и др.). Во-вторых, что крайне важно при иссечении миоматозных узлов, это выдавливание крови и существенное снижение кровотока в интрамуральной сосудистой системе миометрия за счет растяжения и компрессии этих сосудов расправленным в полости матки баллоном. Такая методика позволяет заметно уменьшить кровопотерю во время миомэктомии при завершении кесарева сечения.
Профессор В.Б. Цхай представил результаты собственного исследования эффективности метода БТЖ во время операции кесарева сечения у беременных с миомой матки. В исследование были включены 42 женщины с крупными миомами (величина доминантного узла во всех случаях превышала 8 см) и наличием выраженного интрамурального компонента. Они были разделены на основную и контрольную группы. Пациенткам основной группы (n = 22), в отличие от пациенток контрольной группы (n = 20), при выполнении консервативной миомэктомии применялась БТЖ. Полученные данные продемонстрировали хорошую эффективность метода БТЖ. Средняя операционная кровопотеря в основной группе составила 820 ± 86 мл, в контрольной группе – 1250 ± 220 мл. Частота переливания крови была также выше в контрольной группе – 6 против 2 случаев в основной. В основной группе отмечался лишь 1 случай патологической кровопотери (6,25%), в контрольной группе – 5 случаев (25%).
«Безусловно, в клинической практике применяется весь комплекс мер для блокирования перфузии матки. Но во многих экстренных случаях, когда необходимо действовать быстро, чтобы сохранить контроль над ситуацией, мы используем комбинированную маточно-вагинальную компрессионную баллонную тампонаду», – пояснил докладчик.
В заключение профессор В.Б. Цхай отметил, что в связи с высоким риском развития массивного кровотечения при проведении консервативной миомэктомии во время операции кесарева сечения использование профилактических мероприятий вполне оправданно, а БТЖ как раз является эффективным способом профилактики массивных кровопотерь при проведении консервативной миомэктомии.
Заключение
В выступлениях докладчиков был дана высокая оценка использования методики БТЖ матки при абдоминальном родоразрешении. Согласно представленным данным, интраоперационное применение БТЖ при кесаревом сечении позволило значительно снизить частоту основных, наиболее часто встречающихся осложнений этой достаточно рискованной и самой распространенной сегодня полостной операции у женщин.
Трансабдоминальное использование БТЖ при кесаревом сечении у пациенток группы высокого риска продемонстрировало 95%-ную эффективность методики в профилактике геморрагических и гнойно-септических осложнений этой операции.Следует особо подчеркнуть, что введение нового «участника» – маточного баллонного катетера – в технику проведения кесарева сечения позволяет уйти от весьма сложных, трудно предотвратимых осложнений, которые случаются даже у талантливого хирурга в современно оснащенном родильном доме при оперировании практически здоровой пациентки. Другими словами, неминуемые проблемы кесарева сечения решить на уровне их возникновения нельзя. Генез их возникновения органично связан с анатомией и физиологией гравидарной матки. Переход на тот утилитарный апробированный уровень, на котором хирург может действенно их решить, предоставляет маточный баллонный катетер.
1. Blanchette H. The rising cesarean delivery rate in America: what are the consequences? // Obstet. Gynecol. 2011. Vol. 118. № 3. P. 687–690.
2. Tita A.T., Szychowski J.M., Rouse D.J. et al. Higher-dose oxytocin and hemorrhage after vaginal delivery: a randomized controlled trial // Obstet. Gynecol. 2012. Vol. 119. № 2. Pt. 1. P. 293–300.
3. Su L.L., Chong Y.S., Samuel M. Carbetocin for preventing postpartum haemorrhage // Cochrane Database Syst. Rev. 2012. Vol. 18. № 4. CD005457.
4. Nelson W.L., O’Brien J.M. The uterine sandwich for persistent uterni atony: combining the B-Lynch compression suture and an intrauterine Bakri balloon // Am. J. Obstet. Gynecol. 2007. Vol. 196. № 5. P. е9–10.
5. Olsen R., Reisner D.P., Benedetti T.J. et al. Bakri balloon effectiveness for postpartum hemorrhage: a «real world experience» // J. Matern. Fetal. Neonatal. Med. 2013. Vol. 26. № 17. P. 1720–1723.
Новости на тему
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.