Эффективность когнитивно-поведенческой терапии при хронической мигрени и хронической инсомнии среди мужчин и женщин: проспективное сравнительное исследование
- Аннотация
- Статья
- Ссылки
- English
Цель – сравнить эффективность междисциплинарной программы, включающей КПТ, в лечении ХМ и сочетанной ХИ у мужчин и женщин.
Материал и методы. В исследование включено 60 пациентов с ХМ и ХИ, средний возраст – 36,5 ± 9,3 года. Первую группу составили 28 мужчин, вторую – 32 женщины. Все пациенты получали междисциплинирную программу лечения, включающую стандартную терапию (фармакотерапию профилактическую и для купирования мигрени, рекомендации по образу жизни и гигиене сна) и КПТ. У всех пациентов оценивались клинико-психологические показатели до лечения и на 3, 6, 12 и 18-м месяце после лечения.
Результаты. Через три месяца терапии в обеих группах наблюдалось статистически значимое улучшение: снижение частоты головной боли и приема обезболивающих, показателей индекса тяжести инсомнии (ИТИ), показателей по шкале личностной и ситуативной тревоги Спилбергера – Ханина, шкале депрессии Бека, шкале оценки влияния мигрени на повседневную активность (p < 0,05). Через 6, 12 и 18 месяцев терапии достигнутые улучшения сохранились в обеих группах по сравнению с исходным уровнем (p < 0,05).
Через три месяца терапии клинического эффекта (КЭ), снижения частоты головной боли на 50% и более по ХМ достигли 64,3% пациентов первой группы и 68,8% – второй, КЭ по ХИ (ИТИ уменьшился на 8 баллов и более) достигли 78,6% пациентов первой группы и 81,3% – второй (р > 0,05). Через 18 месяцев терапии КЭ по ХМ достигли 78,6% пациентов первой группы и 78,1% – второй (р < 0,001), КЭ по ХИ достигли 82 и 84% пациентов соответственно (р > 0,05).
Заключение. Междисциплинарная программа лечения, включающая КПТ, эффективна при ХМ и сочетанной ХИ у пациентов мужского и женского пола в краткосрочной и долгосрочной перспективе.
Цель – сравнить эффективность междисциплинарной программы, включающей КПТ, в лечении ХМ и сочетанной ХИ у мужчин и женщин.
Материал и методы. В исследование включено 60 пациентов с ХМ и ХИ, средний возраст – 36,5 ± 9,3 года. Первую группу составили 28 мужчин, вторую – 32 женщины. Все пациенты получали междисциплинирную программу лечения, включающую стандартную терапию (фармакотерапию профилактическую и для купирования мигрени, рекомендации по образу жизни и гигиене сна) и КПТ. У всех пациентов оценивались клинико-психологические показатели до лечения и на 3, 6, 12 и 18-м месяце после лечения.
Результаты. Через три месяца терапии в обеих группах наблюдалось статистически значимое улучшение: снижение частоты головной боли и приема обезболивающих, показателей индекса тяжести инсомнии (ИТИ), показателей по шкале личностной и ситуативной тревоги Спилбергера – Ханина, шкале депрессии Бека, шкале оценки влияния мигрени на повседневную активность (p < 0,05). Через 6, 12 и 18 месяцев терапии достигнутые улучшения сохранились в обеих группах по сравнению с исходным уровнем (p < 0,05).
Через три месяца терапии клинического эффекта (КЭ), снижения частоты головной боли на 50% и более по ХМ достигли 64,3% пациентов первой группы и 68,8% – второй, КЭ по ХИ (ИТИ уменьшился на 8 баллов и более) достигли 78,6% пациентов первой группы и 81,3% – второй (р > 0,05). Через 18 месяцев терапии КЭ по ХМ достигли 78,6% пациентов первой группы и 78,1% – второй (р < 0,001), КЭ по ХИ достигли 82 и 84% пациентов соответственно (р > 0,05).
Заключение. Междисциплинарная программа лечения, включающая КПТ, эффективна при ХМ и сочетанной ХИ у пациентов мужского и женского пола в краткосрочной и долгосрочной перспективе.

Введение
Хроническая мигрень (ХМ) и хроническая инсомния (ХИ) – это неврологические заболевания, которые имеют относительно высокую распространенность в общей популяции (5,1 и 6,7% соответственно), значимо снижают качество жизни, часто сочетаются и утяжеляют течение друг друга [1–3]. Симптомы инсомнии или диагноз инсомнии имеют до 84% пациентов с ХМ [1, 4, 5]. Недостаток ночного сна, наличие дневного сна ассоциированы с возникновением приступов мигрени. У большинства пациентов с частыми приступами мигрени обнаруживаются нарушения в гигиене сна. Инсомния способствует трансформации мигрени из эпизодической в хроническую форму [5–9].
При лечении пациентов с ХМ в сочетании с ХИ важно учитывать патогенетическую взаимосвязь мигрени и инсомнии, все факторы хронизации [4, 5, 10–14]. Помимо инсомнии у пациентов с ХМ распространены и другие факторы хронизации: эмоциональные нарушения, лекарственно индуцированная головная боль (ЛИГБ), боли других локализаций [15–17]. Коррекция факторов хронизации мигрени играет важную роль в трансформации мигрени из хронической в эпизодическую [18]. Использование только стандартной фармакотерапии у пациентов с ХМ и ХИ во многих случаях неэффективно, так как воздействия только на биологические мишени болезни недостаточно [11–14].
При лечении пациентов с ХМ и ХИ особый практический интерес представляют междисциплинарные программы, включающие когнитивно-поведенческую терапию (КПТ) [19]. В лечении ХИ КПТ обладает доказанно высокой эффективностью и самым высоким уровнем рекомендаций [20, 21]. КПТ рекомендуется пациентам с мигренью и сочетанными психологическими нарушениями [18]. При ХМ КПТ демонстрирует эффективность, но необходимо большее количество исследований для оценки уровня рекомендаций [18, 19, 22–26].
КПТ – психологический метод, направленный на выявление дисфункциональных убеждений пациента о себе и окружающем мире и их замену на альтернативные, более реалистичные представления, на выявление дезадаптирующего поведения и его замену на адаптивное [22–24]. Установлено, что подавляющее большинство пациентов с ХМ имеют ошибочную, негативную «внутреннюю картину болезни», включающую катастрофизацию боли, неправильные представления о причинах и прогнозе боли, негативное эмоциональное состояние, болевое (избегающее и гиперкомпенсаторное) поведение. КПТ мигрени направлена на коррекцию всех перечисленных компонентов «внутренней картины болезни» [27, 28]. Для пациентов с ХИ также характерно наличие негативных, ошибочных убеждений о своем заболевании, дезадаптирующее поведение в отношении сна и дневной активности, преобладание негативных эмоций [11–14, 25, 29]. В КПТ инсомнии особое внимание уделяется таким техникам, как ограничение времени пребывания в постели без сна, контроль стимулов (не ложиться спать днем или не засыпать вечером вне кровати, не пользоваться гаджетами в постели и т.д.), формирование приверженности пациента соблюдению рекомендаций по гигиене сна [11–14, 25]. Недостаточно изучена эффективность КПТ у пациентов с сочетанием двух неврологических заболеваний – ХМ и ХИ.
Интересно, что среди пациентов с мигренью и инсомнией выявляются гендерные особенности и отличия. Во-первых, в общей популяции мигрень у женщин встречается чаще, чем у мужчин (43 и 18% соответственно) [30]. Инсомния также в общей популяции наблюдается среди женщин чаще, чем среди мужчин (27,1 и 19,7% соответственно) [31]. Во-вторых, среди пациентов с мигренью и инсомнией выявлены гендерные отличия по клинико-психологическим характеристикам, способным влиять на эффективность проводимого лечения [30, 31]. Среди женщин больше ранних утренних пробуждений, более выражена дневная сонливость и усталость, больше дисфункциональных стратегий для преодоления инсомнии, выше ощущение тяжести инсомнии, а у мужчин больше дневного сна и больше неправильных представлений об инсомнии [32]. У женщин с мигренью более выражены сопутствующие симптомы (тошнота, рвота, фото-, фоно- и осмофобия), чаще используются триптаны, клинические симптомы существенно больше варьируют в течение жизни (особенно до 30 и после 30 лет) по сравнению с мужчинами с мигренью [30]. На сегодняшний день неизвестны гендерные отличия в эффективности лечения ХМ и ХИ с помощью комплексного междисциплинарного лечения, включающего КПТ и стандартную фармакотерапию.
Цель – сравнить эффективность междисциплинарной программы, включающей КПТ, в лечении ХМ и сочетанной ХИ у мужчин и женщин.
Материал и методы
Это проспективное сравнительное исследование. Протокол исследования был одобрен локальным этическим комитетом Сеченовского университета. В исследование включались пациенты, соответствовавшие критериям включения и не соответствовавшие критериям невключения.
Критерии включения в исследование:
- наличие информированного согласия на участие в исследовании;
- возраст от 18 до 65 лет включительно;
- мужской или женский пол;
- диагноз ХМ в сочетании или без ЛИГБ;
- диагноз ХИ;
- получение амбулаторного или стационарного лечения в Клинике нервных болезней Сеченовского университета.
Критерии невключения в исследование:
- беременность или кормление грудью;
- соматическое, эндокринное или другое неврологическое заболевание в стадии обострения или декомпенсации, которое превосходит по своей выраженности ХМ и ХИ;
- тяжелое инфекционное заболевание;
- психическое расстройство психотического регистра, требующее госпитализации в психиатрический стационар.
Критерии исключения из исследования:
- беременность или кормление грудью;
- обострение или дебют соматического, эндокринного или другого неврологического заболевания, которое превосходит по своей выраженности ХМ и ХИ;
- нежелание пациента продолжать участие в исследовании.
Методы исследования пациентов. Диагностика ХМ и ЛИГБ проводилась на основании диагностических критериев Международной классификации головных болей третьего пересмотра (МКГБ-3) и исключения вторичной головной боли [33]. Диагноз ХИ устанавливался в соответствии с диагностическими критериями Европейского руководства по диагностике и лечению инсомнии [21] и проекта клинических рекомендаций по диагностике и лечению ХИ у взрослых, разработанного российскими экспертами [20]. До начала лечения со всеми пациентами, включенными в исследование, проводилась клиническая беседа и тестирование. В клинической беседе определялись социально-демографические и клинико-психологические характеристики пациентов. Для оценки интенсивности головной боли применялась числовая рейтинговая шкала (ЧРШ) [34]. Симптомы тревоги и депрессии оценивались с помощью шкалы личностной и ситуативной тревоги Спилбергера – Ханина (ШЛСТ) [35] и шкалы депрессии Бека (ШДБ) [36]. Влияние ХМ на повседневную активность анализировали по шкале оценки влияния мигрени на повседневную активность (ШОВМА) [37]. Симптомы инсомнии оценивали по индексу тяжести инсомнии (ИТИ) [38]. Всем пациентам предлагалось вести дневник головной боли и дневник сна в течение всего периода исследования – 12 месяцев.
В зависимости от пола все пациенты были разделены на две группы. Первую группу представляли мужчины, вторую – женщины.
Методы лечения пациентов. Для пациентов обеих групп была предусмотрена междисциплинарная программа лечения, включавшая КПТ и стандартную терапию мигрени, стандартную терапию ЛИГБ (при наличии диагноза). Исследуемая междисциплинарная программа была разработана на основании клинических рекомендаций по лечению мигрени и инсомнии, результатов ранее опубликованных зарубежных клинических исследований по КПТ и междисциплинарных программ при мигрени и инсомнии, а также исходя из собственного клинического опыта [11–14, 18, 20–26].
КПТ проводилась в виде десяти индивидуальных сессий по 90 минут и была направлена на лечение ХМ и ХИ (см. врезку).
Стандартное лечение мигрени включало профилактическую лекарственную терапию мигрени, лекарственную терапию для купирования мигрени, рекомендации по образу жизни. Лекарственная терапия назначалась с учетом клинических рекомендаций, предшествующего опыта лечения пациента, сопутствующих заболеваний, ХИ, возможных побочных эффектов [10, 18, 20–26, 39, 40]. Профилактическая фармакотерапия мигрени проводилась в течение 12 месяцев.
У пациентов с диагностированной ЛИГБ проводилось стандартное лечение ЛИГБ – дезинтоксикационная терапия, включавшая:
отмену обезболивающих препаратов, принимаемых ранее пациентом в избыточном количестве;
терапию для облегчения симптомов отмены обезболивающих препаратов (до семи дней) – противорвотную терапию (метоклопрамид 10 мг два-три раза в день), терапию для головной боли «отмены» (альтернативный ненаркотический обезболивающий препарат, которым ранее пациент не злоупотреблял).
При ЛИГБ, связанной с избыточным приемом рецептурных обезболивающих препаратов или приемом высоких доз обезболивающих препаратов, в случаях рецидива ЛИГБ или безуспешного отказа от избыточного приема обезболивающих препаратов проводилась терапия дексаметазоном (8 мг на 250 мл физиологического раствора один раз в день в течение пяти дней) [41].
Оценка клинической эффективности лечения. Эффективность проводимого лечения оценивалась на 3, 6, 12 и 18-м месяце наблюдения по следующим параметрам: частота головной боли (количество дней с головной болью в месяц), влияние мигрени на повседневную активность по ШОВМА, частота приема обезболивающих препаратов (количество дней в месяц с обезболивающими препаратами), качество сна по ИТИ, эффективность ночного сна (количество минут ночного сна, деленное на количество проведенных в постели минут и умноженное на 100%), эмоциональное состояние по ШДБ и ШЛСТ. Клинический эффект лечения ХМ считался достигнутым, если частота головной боли уменьшалась на 50% и более. Клинический эффект лечения ХИ был достигнут, если показатель ИТИ снижался на 8 баллов и более.
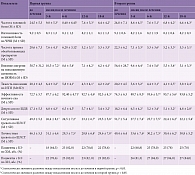
В исследование включено 60 пациентов с ХМ и ХИ, средний возраст — 36,5 ± 9,3 года. Первую группу составили 28 мужчин (средний возраст – 37,1 ± 8,4 года), вторую – 32 женщины (средний возраст – 35,5 ± 7,3 года). До лечения пациенты обеих групп статистически значимо не отличались по социально-демографическим и клинико-психологическим характеристикам (таблица).
Статистический анализ данных. Данные, полученные в результате клинической беседы и тестирования, кодировались и вносились в таблицу Excel. Статистическая обработка данных проводилась с помощью пакета статистических программ STATISTICA 12. Нормальность распределения пациентов в выборке по возрасту оценивали по критерию Холмогорова – Смирнова d и по критерию хи-квадрат χ2. Выборка пациентов, включенных в исследование, по возрасту соответствовала нормальному распределению. Для статистического анализа и сравнения социально-демографических и клинико-психологических параметров в двух группах использовались критерий Стьюдента t для несвязанных и связанных выборок, логистическая регрессия, порядковая логистическая регрессия, тест Пирсона хи-квадрат χ2, дисперсионный анализ (ANOVA). О достоверности различий между группами по небинарным признакам говорили при p < 0,05. При сравнении двух групп по бинарным признакам рассчитывалось отношение шансов (ОШ) с 95%-ным доверительным интервалом при p < 0,001.
Результаты
Как видно из данных, представленных в таблице, на фоне проводимого лечения в обеих группах наблюдалось статистически значимое улучшение всех клинико-психологических показателей (кроме интенсивности головной боли по ЧРШ) в течение всего периода наблюдения. К третьему месяцу 40 (67%) пациентов достигли КЭ по ХМ и 40 (80%) пациентов – КЭ по ХИ. К шестому месяцу 48 (80%) пациентов имели КЭ по ХМ и 50 (83%) пациентов – КЭ по ХИ. На 18-м месяце наблюдения КЭ по ХМ сохранился у 47 (78%) пациентов, а КЭ по ХИ – у 50 (83%). Количество пациентов, достигших клинического эффекта по ХМ и по ХИ, статистически значимо не отличалось в группах на 3, 6, 12 и 18-м месяце наблюдения.
Обсуждение
В исследовании показана эффективность междисциплинарной программы, включавшей КПТ, у пациентов с ХМ и сочетанной ХИ. КЭ в терапии ХМ и сочетанной ХИ был достигнут у большинства пациентов к третьему месяцу лечения (67 и 80% соответственно). Длительное наблюдение в течение 18 месяцев продемонстрировало не просто стойкое сохранение КЭ у этих пациентов, но и увеличение количества пациентов, достигших КЭ по мигрени и инсомнии, до 78 и 83% соответственно.
В нашей стране это первое клиническое исследование по оценке эффективности междисциплинарного лечения, включавшего КПТ, у пациентов с ХМ и ХИ, а также первое клиническое исследование сравнения эффективности данного лечения при ХМ и ХИ у пациентов мужского и женского пола. Ранее эффективность добавленной к схеме лечения КПТ у пациентов с ХМ и инсомнией изучалась только зарубежными авторами [11–14].
Предшествующие исследования так же, как и настоящее исследование, продемонстрировали эффективность КПТ у пациентов с ХМ и ХИ. В исследовании A.Calhoun и соавт. участвовали 43 женщины с ХМ и инсомнией, которые были рандомизированы в группу изучаемого лечения (очные индивидуальные сессии КПТ в течение шести недель один раз в неделю) и группу контроля (плацебо-поведенческая терапия в течение шести недель) [11]. Снижение частоты головной боли наблюдалось у 48% пациенток из изучаемой группы с КПТ и у 25% пациенток из группы контроля. Через шесть недель после лечения трансформации мигрени из хронической в эпизодическую достигли 35% пациенток из группы изучаемого лечения с КПТ, а из группы контроля ни одна пациентка не достигла такого результата.
T. Smitherman и соавт. провели исследование с участием 31 пациента с ХМ и инсомнией (90,3% женщин и 9,7% мужчин). Пациенты были рандомизированы в группу с изучаемым лечением (три индивидуальные сессии КПТ) и группу контроля (плацебо-поведенческая терапия) [12, 13]. Через шесть недель после лечения частота головной боли уменьшилась у 48,9% пациентов в группе изучаемого лечения с КПТ и у 25% пациентов из группы контроля. Сильными сторонами данных зарубежных исследований являются наличие группы контроля и однородность пациентов по диагнозу ХМ. Слабые стороны – короткий период наблюдения, незначительная выборка, отсутствие данных об эмоциональном состоянии пациентов и информации о количестве пациентов, достигших снижения частоты головной боли в месяц на 50% и более.
В исследовании M. Crawford и соавт. оценивали эффективность интернет-сессий КПТ в лечении 35 женщин с ХМ и инсомнией [14]. Все больные получали лечение в форме шести интернет-сессий КПТ в течение шести недель. Через шесть недель после лечения 34,3% пациенток достигли трансформации мигрени из хронической в эпизодическую. Тяжесть инсомнии по ИТИ, уровень нетрудоспособности по ШОВМА, а также частота головной боли статистически значимо уменьшились в результате проведенного лечения. К сильным сторонам данного исследования относится однородность пациенток по диагнозу ХМ. Слабые стороны – участие в исследовании только женщин, короткий период наблюдения, незначительная выборка, отсутствие контрольной группы, отсутствие данных об эмоциональном состоянии и о количестве больных, достигших снижения частоты головной боли в месяц на 50% и более.
Необходимо отметить, что во всех ранее опубликованных исследованиях сессии КПТ были направлены только на улучшение качества ночного сна, дневной активности, освоение навыков эмоционального и физического расслабления. Авторы показали, что через нормализацию сна с помощью КПТ удается снизить частоту головной боли и трансформировать мигрень из хронической в эпизодическую.
В настоящем исследовании впервые изучалась сравнительная эффективность КПТ среди мужчин и женщин с ХМ и ХИ. Это представляло собой практический интерес, так как среди мужчин и женщин с мигренью и инсомнией авторы других исследований выявляли клинико-психологические отличия, что могло влиять на тактику и эффективность проводимого лечения [30–32]. Показано, что междисциплинарная программа, включавшая КПТ, одинаково эффективна у пациентов мужского и женского пола в лечении ХМ и сочетанной ХИ. С помощью данного лечения и у мужчин, и у женщин удалось одинаково эффективно снизить частоту головной боли и приема обезболивающих препаратов, улучшить ночной сон, эмоциональное состояние и повседневную активность.
Наше исследование имеет несколько преимуществ перед ранее проведенными:
- длительный период наблюдения (18 месяцев);
- оценка эмоционального состояния пациентов до и после лечения;
- определение количества пациентов, достигших клинического эффекта по ХМ и сочетанной ХИ в соответствии с общепринятыми критериями.
Показано, что на фоне междисциплинарного лечения с КПТ улучшается эмоциональное состояние пациентов: снижаются тревога и выраженность симптомов депрессии. Это важно, поскольку тревога и депрессия – факторы риска дебюта и хронизации мигрени, а также факторы риска дебюта и хронизации инсомнии [18, 15, 21]. Улучшение эмоционального состояния при ХМ и ХИ является одной из задач лечения таких пациентов [22–26]. Настоящее исследование отличается от ранее проведенных тем, что в нем с пациентами проводилось большее количество сессий КПТ (десять индивидуальных очных сессий один раз в неделю в течение десяти недель), сессии длились дольше (по 90 минут), применялась комбинированная КПТ, направленная не только на инсомнию, но и на мигрень, также применялась стандартная лекарственная терапия ХМ и ЛИГБ (при наличии). Вероятно, с этим связано то, что в нашем исследовании пациентов, достигших улучшения по мигрени и инсомнии, было больше, чем в исследованиях других авторов. К ограничениям настоящего исследования относятся небольшой объем выборки, отсутствие контрольной группы, проведение исследования в одном центре и то, что участники исследования – пациенты, обратившиеся в университетскую клинику, специализирующуюся на лечении боли, с чем может быть связана более высокая частота сложных случаев ХМ по сравнению с общей популяцией.
Создание протоколов междисциплинарных программ, включающих КПТ, оценка их эффективности в клинических исследованиях, анализ факторов, влияющих на эффективность междисциплинарных программ, последующее внедрение этих программ в практику лечения пациентов с ХМ – одни из ключевых направлений в работе ведущих мировых университетских клиник и центров боли. В данных зарубежных медицинских учреждениях психологические методы – КПТ в форме индивидуальных и групповых сессий, техники релаксации, майндфулнесс – занимают важное место в алгоритме лечения пациентов с хронической ежедневной головной болью (ХЕГБ) [42]. В нашей стране применение междисциплинарного подхода, включающего КПТ, у пациентов с ХЕГБ весьма ограниченно. В российских центрах и клиниках лечения боли основное внимание уделяется не психологическим методам, а физиотерапии, мануальной терапии и малоинвазивным интервенциям (блокадам, лечебным инъекциям с анестетиком, глюкокортикостероидом), назначению сосудистых и психотропных препаратов [22–26]. При этом, в соответствии с зарубежными и российскими клиническими руководствами по мигрени, такие методы, как физиотерапия, мануальная терапия, малоинвазивные интервенции, сосудистые и психотропные препараты, не обладают доказанной эффективностью в лечении ХМ [10, 18]. В связи с этим проведенное исследование, анализ полученных результатов, последующая адаптация и внедрение в российскую медицину представленной междисциплинарной программы с КПТ имеют большое практическое значение в лечении пациентов с ХМ и сочетанной ХИ.
Заключение
Междисциплинарная программа, включающая КПТ, характеризуется высокой эффективностью в лечении ХМ и сочетанной ХИ в краткосрочной и долгосрочной перспективе. Данное лечение одинаково эффективно у пациентов с ХМ и ХИ мужского и женского пола. С помощью междисциплинарной программы удается значимо снизить частоту мигрени и приема обезболивающих препаратов, улучшить качество ночного сна, эмоциональное состояние и повседневную активность.
V.A. Golovacheva, PhD, A.A. Golovacheva
I.M. Sechenov First Moscow State Medical University
Contact person: Veronika A. Golovacheva, xoxo.veronicka@gmail.com
Relevance. Cognitive behavioral therapy (CBT) is effective in chronic insomnia (CI) and chronic migraine (CM). Gender differences in clinical and psychological characteristics have been identified in patients with migraine and insomnia. The effectiveness of CBT in patients with a combination of CM and CI has not been sufficiently studied; differences in its effectiveness in male and female patients are unknown.
Purpose of the study was to compare the effectiveness of an multidisciplinary program including CBT in the treatment of CM and combined CI in men and women.
Material and methods. The study included 60 patients (28 men and 32 women) with CM and CI, mean age 36.5 ± 9.3. All patients underwent clinical interview and testing using clinical and psychological methods. All patients were divided into two groups: group 1 included male patients, group 2 – female patients. All patients received an multidisciplinary treatment program, including standard therapy (preventive and acute pharmacotherapy for migraine, lifestyle and sleep hygiene recommendations) and CBT. All patients were assessed for clinical and psychological parameters before treatment and at 3, 6, 12 and 18 months follow-up.
Results. After 3 months of therapy, statistically significant improvements were observed in groups 1 and 2: a decrease in headache frequency and painkiller intake, scores on the Insomnia Severity Index (ISI), State-Trait Anxiety Inventory, the Beck Depression Inventory, and the Migraine Disability Assessment (MIDAS) (p < 0.05). After 6, 12, and 18 months of therapy, the achieved improvements were maintained in both groups.
The clinical effect (CE, a decrease in headache frequency by 50% or more) according to CM in group 1 was achieved by 64.3% of patients, in group 2 – 68.8%, CE according to CI (ISI decreased by 8 points or more) in group 1 – 78.6% of patients, in group 2 – 81.3% of patients (p < 0.001). After 18 months of therapy, 78.6% of patients in group 1 achieved CE according to CM, 78.1% of patients in group 2 (p < 0.001), 82% of patients in group 1 achieved CE according to CI, 84% of patients in group 2 (p < 0.001).
Conclusion. Equally high efficiency of multidisciplinary treatment program including CBT was revealed for CM and combined CI in male and female patients in the short-term and long-term perspective.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.