Фармакотерапия ишемической болезни сердца: врач и больной
- Аннотация
- Статья
- Ссылки
- English
Цель – оценить качество лекарственной терапии при ИБС и ГБ.
Материал и методы. С помощью анализа амбулаторных карт и онлайн-опроса населения изучены назначение врачами и применение больными антигипертензивных препаратов (АГП), липидснижающей терапии, антиагрегантных средств, проанализированы уровни артериального давления (АД) и липопротеинов низкой плотности (ЛПНП) у 2029 пациентов.
Результаты. Половина врачей и больных использовали комбинированную антигипертензивную терапию, четверть – монотерапию, десятая часть – фиксированные комбинации АГП, бета-блокаторы – 62,5 и 57,9% соответственно, ингибиторы ангиотензинпревращающего фермента (иАПФ) – 45,8 и 33,3%, мочегонные средства – 33,3 и 33,3%, блокаторы кальциевых каналов – 27,1 и 21,1% и антагонисты рецепторов ангиотензина II (АРАII) – 24,0 и 17,5% соответственно. Из иАПФ в 65,9% случаев врачи назначали препараты, принимаемые несколько раз в день. Это выявлено и у больных (52,6%). Из других препаратов чаще использовался лизиноприл, стоимость которого ниже, чем других препаратов этой группы. Из АРАII врачи назначали каждому пятому пациенту лекарственные средства, принимаемые несколько раз в день. Среди средств с однократным приемом лидировал лозартан. Из бета-блокаторов чаще использовали однократно назначаемые препараты, в 6,7 и 12,1% случаев соответственно – средства, назначаемые несколько раз в день. Бисопролол в силу низкой стоимости использовался чаще. Это относится и к амлодипину. Из диуретиков врачи чаще назначали тиазидоподобные. В 33,3% случаев в фиксированных комбинациях АГП, используемых врачами, содержался гидрохлортиазид. Среди больных этого не зафиксировано. Повышенные уровни АД имели место в половине случаев. Липидснижающая терапия назначалась в 53,1% случаев, ее принимали 35,1% пациентов. Никто не достиг целевого уровня ЛПНП. Антиагреганты назначали в 47,9% случаев, их принимали 33,3% пациентов. Чаще использовались аспиринсодержащие препараты.
Заключение. Качество фармакотерапии пациентов с ИБС и ГБ и ее эффективность находятся не на должном уровне. Необходимо воспользоваться IT-технологиями.
Цель – оценить качество лекарственной терапии при ИБС и ГБ.
Материал и методы. С помощью анализа амбулаторных карт и онлайн-опроса населения изучены назначение врачами и применение больными антигипертензивных препаратов (АГП), липидснижающей терапии, антиагрегантных средств, проанализированы уровни артериального давления (АД) и липопротеинов низкой плотности (ЛПНП) у 2029 пациентов.
Результаты. Половина врачей и больных использовали комбинированную антигипертензивную терапию, четверть – монотерапию, десятая часть – фиксированные комбинации АГП, бета-блокаторы – 62,5 и 57,9% соответственно, ингибиторы ангиотензинпревращающего фермента (иАПФ) – 45,8 и 33,3%, мочегонные средства – 33,3 и 33,3%, блокаторы кальциевых каналов – 27,1 и 21,1% и антагонисты рецепторов ангиотензина II (АРАII) – 24,0 и 17,5% соответственно. Из иАПФ в 65,9% случаев врачи назначали препараты, принимаемые несколько раз в день. Это выявлено и у больных (52,6%). Из других препаратов чаще использовался лизиноприл, стоимость которого ниже, чем других препаратов этой группы. Из АРАII врачи назначали каждому пятому пациенту лекарственные средства, принимаемые несколько раз в день. Среди средств с однократным приемом лидировал лозартан. Из бета-блокаторов чаще использовали однократно назначаемые препараты, в 6,7 и 12,1% случаев соответственно – средства, назначаемые несколько раз в день. Бисопролол в силу низкой стоимости использовался чаще. Это относится и к амлодипину. Из диуретиков врачи чаще назначали тиазидоподобные. В 33,3% случаев в фиксированных комбинациях АГП, используемых врачами, содержался гидрохлортиазид. Среди больных этого не зафиксировано. Повышенные уровни АД имели место в половине случаев. Липидснижающая терапия назначалась в 53,1% случаев, ее принимали 35,1% пациентов. Никто не достиг целевого уровня ЛПНП. Антиагреганты назначали в 47,9% случаев, их принимали 33,3% пациентов. Чаще использовались аспиринсодержащие препараты.
Заключение. Качество фармакотерапии пациентов с ИБС и ГБ и ее эффективность находятся не на должном уровне. Необходимо воспользоваться IT-технологиями.
Введение
Ишемическая болезнь сердца (ИБС) характеризуется высокой распространенностью и в силу значимых социальных последствий занимает ведущее место среди первоочередных задач здравоохранения. На долю лиц трудоспособного возраста среди умерших от осложнений ИБС приходится 12% [1]. Оценка фармакотерапии ИБС при этом имеет ключевое значение [2]. Об этом свидетельствует тот факт, что под эгидой Европейского общества кардиологов регулярно проводится ее мониторинг. Вместе с тем основной акцент делается на госпитальных больных [2], что, несомненно, имеет важное практическое значение. Но данные в отношении этих пациентов не могут быть экстраполированы на всю популяцию больных ИБС. Целостное представление о фармакотерапии ИБС можно получить, только детально изучив амбулаторную группу пациентов с ИБС. Подобные исследования проводятся, но с акцентом на отдельных ее формах [3]. Несмотря на появившуюся в последнее время эффективную лекарственную терапию больных ИБС, в практическом здравоохранении остаются проблемы, связанные с назначением и применением терапии при указанной патологии. Сказанное относится не только к врачам, но и к пациентам. Например, врачи не полностью соблюдают клинические рекомендации по фармакотерапии больных ИБС в сочетании с гипертонической болезнью (ГБ). Пациенты в свою очередь демонстрируют низкую приверженность лечению [4, 5]. Последний аспект крайне важен, поскольку от того, насколько четко пациенты выполняют назначения врача в домашних условиях (регулярно ли принимают лекарственные средства), зависит эффективность фармакотерапии ИБС. Создание системы оперативного слежения за приемом больными препаратов и постоянного взаимодействия позволит улучшить прогноз больных ИБС. С этой целью можно прибегнуть к IT-технологиям, которые в последнее время стали широко использоваться в практическом здравоохранении [6–8]. Они применяются в том числе при онлайн-опросе врачей [9].
Цель – провести комплексную оценку фармакотерапии ИБС в сочетании с ГБ, назначенной врачами первичного звена здравоохранения, и проанализировать использование лекарственных средств пациентами с ИБС и ГБ в онлайн-популяции.
Материал и методы
Проанализированы данные 2029 пациентов (803 (39,6%) мужчины, 1226 (60,4%) женщин). Возраст 929 (45,8%) пациентов составил 20–39 лет, 630 (31,0%) – 40–59 лет, 379 (18,7%) – 60–79 лет, 91 (4,5%) больного – 80 лет и старше. Первая группа была сформирована из 745 пациентов при анализе каждой десятой амбулаторной карты, находившейся в регистратуре. По записям в амбулаторных картах оценивали сердечно-сосудистые заболевания (ГБ, стенокардия напряжения, перенесенный инфаркт миокарда, нарушения сердечного ритма и хроническая сердечная недостаточность (ХСН)), назначения антигипертензивных препаратов (АГП), липидснижающей терапии с оценкой суточной дозы статина высокой (аторвастатин 40–80 мг) и умеренной интенсивности (аторвастатин 10–20 мг) [10] и антиагрегантных препаратов, повышенные уровни артериального давления (АД) (систолическое АД (САД) ≥ 140 мм рт. ст., диастолическое АД (ДАД) ≥ 90 мм рт. ст.) и недостижение целевого уровня липопротеинов низкой плотности (ЛПНП ≥ 1,4 ммоль/л).
Вторую группу представляли 1284 пациента, которые согласились ответить в онлайн-формате с помощью сервиса «Google Формы» на вопросы врачей о сердечно-сосудистых заболеваниях и приеме лекарственных средств в домашних условиях.
Результаты
Выявляемость ГБ и ИБС
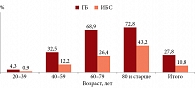
Установлено, что выявляемость ГБ и ИБС среди пациентов двух групп закономерно увеличивалась с возрастом (р = 0,000) (рисунок). При этом как в целом, так и в зависимости от возраста ГБ регистрировалась чаще, чем ИБС (р = 0,000).
Антигипертензивная терапия больных ИБС и ГБ
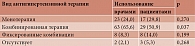
Абсолютное большинство врачей и больных ИБС и ГБ в равной степени использовали АГП (94 и 97,9%, 54 и 94,7% соответственно; р = 0,268). Однако и врачи, и пациенты (табл. 1) чаще (половина случаев) применяли комбинированную терапию, реже (четверть случаев) – монотерапию, значительно реже (каждый десятый случай) – фиксированные комбинации АГП (р = 0,000). При этом установлено, что врачи по сравнению с больными чаще использовали комбинированные АГП при ИБС и ГБ. Монотерапия и фиксированные комбинации АГП применялись и теми и другими одинаково часто.
Важные с практической точки зрения данные получены при детальном анализе АГП, используемых врачами и больными ИБС и ГБ в амбулаторных условиях (табл. 2).
Из пяти групп АГП врачи в амбулаторных условиях чаще назначали больным ИБС с ГБ бета-блокаторы (ББ) – 62,5%, значительно реже – ингибиторы ангиотензинпревращающего фермента (иАПФ) – 45,8%, еще реже – мочегонные средства – 33,3%, блокаторы кальциевых каналов (БКК) – 27,1% и антагонисты рецепторов ангиотензина II (АРАII) – 24,0% (р = 0,000). Подобная картина наблюдалась и при использовании групп АГП больными ИБС и ГБ – 57,9, 33,3, 33,3, 21,1 и 17,5% соответственно (р = 0,000).
При расчете коэффициентов множественных сравнений между группами АГП, назначенных врачами, установлено, что ББ использовались ими чаще, чем мочегонные средства (р = 0,000), БКК (р = 0,000) и АРАII (р = 0,000), тогда как в отношении иАПФ этого не выявлено (р = 0,184). иАПФ назначались так же, как мочегонные средства (р = 0,547) и БКК (р = 0,654), но чаще, чем АРАII (р = 0,014). Значимых отличий в частоте использования врачами мочегонных средств, БКК и АРАII не установлено (р > 0,05). Иная картина отмечалась у больных ИБС и ГБ в отношении частоты использования АГП. ББ применялись чаще, чем БКК и АРАII (р = 0,000). В то же время при других указанных сочетаниях АГП различий не обнаружено (р > 0,05).
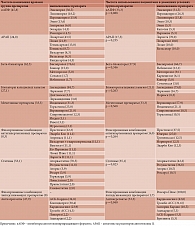
Наиболее часто назначаемым препаратом при ИБС и ГБ, судя по записям в амбулаторных картах, был представитель группы иАПФ эналаприл по сравнению с другими препаратами этой группы (р = 0,000). У пациентов существенной разницы в частоте использования препаратов из группы иАПФ в домашних условиях не выявлено (р = 0,122). Среди иАПФ более чем в половине случаев (65,9%) врачи назначали препараты (Амприлан, Зокардис, рамиприл, эналаприл и Энап), которые не соответствуют концепции «идеальной лекарственной терапии артериальной гипертензии» [11], поскольку принимаются один-два раза в день [12]. Подобная картина (52,6%; р = 0,237) наблюдалась и в отношении приема больными ИБС и ГБ препаратов из группы иАПФ (Капотен, эналаприл, Энам и Энап). Препараты для однократного приема (лизиноприл и периндоприл) назначались врачами и использовались больными (лизиноприл, периндоприл и Перинева) одинаково часто (34,1 и 47,4% соответственно; р = 0,237). Однако, анализируя их стоимость [13], предпочтение следует отдавать лизиноприлу, а не Периневе и периндоприлу (2,7, 6,6 и 11,7 руб/день соответственно).
Врачи при ИБС и ГБ из группы АРАII чаще назначали лозартан (р = 0,002), тогда как больные чаще использовали Лористу (р = 0,004). Практически в одинаковом проценте случаев из группы АРАII и врачами (8,7%), и пациентами (10,0%; р = 0,675) использовались Вальсакор и валсартан, принимаемые один-два раза в день [12]. Среди препаратов, назначаемых однократно, наиболее дешевым был лозартан (по сравнению с Лозапом, кандесартаном и представителем телмисартана, например Телмистой, – 5,6, 7,8, 10,9 и 11,5 руб/день соответственно). Однако лишь половина врачей отдавали предпочтение лозартану, остальные назначали более дорогие препараты из группы АРАII. Большинство пациентов использовали более дешевую Лористу (4,7 руб/день).
И врачи, и больные ИБС и ГБ чаще всего из группы ББ использовали бисопролол по сравнению с другими препаратами этой группы (р = 0,000). В абсолютном большинстве случаев (93,3%) врачи из группы ББ при лечении больных ИБС и ГБ назначали препараты, принимаемые однократно (бисопролол, Конкор, карведилол и небиволол). Аналогичная картина имела место и при использовании больными с указанной патологией препаратов этой группы (87,9%; р = 0,401). Однако и врачи, и больные в равной степени все еще использовали метопролол, соталол и Сотагексал, которые назначаются от одного до трех раз в день [12] (6,7 и 12,1% соответственно; р = 0,298). И врачами, и пациентами чаще использовался бисопролол, который был наиболее дешевым по сравнению с однократно принимаемыми Конкором, небивололом и карведилолом (3,0, 5,6, 6,5 и 9,1 руб/день соответственно).
Из группы БКК и врачи, и больные ИБС и ГБ чаще всего использовали амлодипин по сравнению с другими препаратами этой группы (р = 0,000–0,001). Практически все врачи и больные ИБС и ГБ применяли пролонгированные формы БКК (96,2 и 100,0% соответственно). И врачи, и больные предпочитали амлодипин как наиболее дешевый препарат по сравнению с Леркаменом, лерканидипином и Норваском (2, 12,3, 8,8 и 6,0 руб/день соответственно).
Из мочегонных средств врачи чаще назначали больным ИБС и ГБ тиазидоподобные диуретики (индапамид, Идап, Равел СР) по сравнению с другими мочегонными средствами (37,5, 25,0 и 3,1% соответственно; р = 0,001). Напротив, пациенты преимущественно использовали Верошпирон по сравнению с индапамидом, Спиронолактоном и торасемидом (р = 0,003). Однако детальный анализ показал, что при назначении врачами Верошпирона, Спиронолактона, торасемида и фуросемида только в 55,0% случаев у больных ИБС и ГБ имелась запись в амбулаторной карте о наличии у них ХСН, а у остальных пациентов такой записи не было. Больные эти препараты принимали гораздо чаще (86,7%; р = 0,049), но в тех случаях, когда в опроснике отмечали, что у них имеется ХСН. Необходимо отметить, что Спиронолактон, который назначается два-три раза в день, логично заменять его пролонгированной формой – Верошпироном, который назначается один-два раза в день, а фуросемид – торасемидом [12]. Из оставшихся двух мочегонных средств Верошпирон дешевле торасемида (7,7 и 12,8 руб/день соответственно). Что касается тиазидоподобных диуретиков (индапамид, Идап, Равел СР), наиболее дешевый из них индапамид (2,6, 3,5 и 4,2 руб/день соответственно).
Из фиксированных комбинаций АГП врачи одинаково часто назначали все препараты, представленные в табл. 2 (р = 1,000). Подобная ситуация имела место и у больных (р = 0,817). Следует заметить, что в 33,3% случаев фиксированные комбинации (валсартан + гидрохлортиазид, Лозап Плюс и Лориста Н), назначенные врачами, из-за содержания в них гидрохлортиазида были нежелательны для использования. Дело в том, что гидрохлортиазид не является метаболически нейтральным [14] и способствует развитию электролитных нарушений [15]. Не случайно в американских рекомендациях сказано, что при выборе диуретика предпочтение следует отдавать хлорталидону или индапамиду [16]. В фиксированных комбинациях АГП, принимаемых больными ИБС и ГБ в домашних условиях, гидрохлортиазид не содержался.
Из шести приемлемых фиксированных комбинаций АГП (без содержания хлортиазида) 33,3% врачей назначали наиболее дешевые препараты (Вамлосет – 15,2 руб/день и Ко-Перинева – 15,4 руб/день), такое же количество врачей – более дорогой препарат (Престилол – 23,3 руб/день). Апроваск (30,4 руб/день) и самый дорогой Эдарби Кло (39,5 руб/день) назначали в 16,7% случаев. Больные принимали в домашних условиях более дорогие фиксированные комбинации АГП: 37,5% – Престилол (23,3 руб/день), по 12,5% приходилось на Нолипрел А (28,0 руб/день), Трипликсам (29,7 руб/день) и Эдарби Кло (39,5 руб/день), еще 25,0% принимали самый дорогой препарат Юперио (83,9 руб/день).
На фоне во многом проблемной антигипертензивной терапии, назначенной врачами и используемой больными ИБС и ГБ, судя по последним записям врачей в амбулаторных картах, САД ≥ 140 мм рт. ст. отмечалось у 42 (43,8%) больных ИБС и ГБ, ДАД ≥ 90 мм рт. ст. – у 45 (46,9%) пациентов.
Липидснижающая терапия больных ИБС и ГБ
Липидснижающая терапия назначалась врачами, судя по записям в амбулаторной карте, 51 (53,1%) больному ИБС и ГБ, а больные, исходя из онлайн-опроса, ее принимали еще реже (19; 33,3%; р = 0,023). Как видно из табл. 2, врачи чаще назначали аторвастатин по сравнению с другими семью липидснижающими препаратами (р = 0,001). Больные также чаще принимали его, чем другие четыре препарата (р = 0,012). Поэтому в отношении аторвастатина проведен анализ частоты его назначений в дозе высокой и умеренной интенсивности [10]. Оказалось, что врачи чаще назначали умеренные дозы аторвастатина (29; 69,1% и 2; 22,2%; р = 0,013). Напротив, больные чаще, чем им назначали врачи, принимали высокие дозы аторвастатина (7; 77,8% и 13; 31,0% соответственно; р = 0,013).
Следует отметить, что врачи гораздо реже назначали самые дешевые симвастатин (4,2 руб/день) и ловастатин (6,7 руб/день) и дорогие Розарт (29,3 руб/день) и правастатин (34,8 руб/день) по сравнению с препаратами, находящимися в среднем ценовом диапазоне (Торвакард – 13,5 руб/день, аторвастатин – 13,9 руб/день, Аторис – 14,5 руб/день и розувастатин – 19,2 руб/день) (соответственно ценовой стоимости, 4,0, 3,9 и 92,1%; р = 0,000). Больные также принимали липидснижающие препараты в среднем ценовом диапазоне чаще, чем дорогие (89,5 и 10,5%; р = 0,000). Обращает на себя внимание тот факт, что 1,7% больных ИБС и ГБ принимали недешевую фиксированную комбинацию липидснижающих препаратов (Роксера Плюс – 27,7 руб/день). Таких комбинаций в записях амбулаторных карт больных ИБС и ГБ не обнаружено.
Помимо указанных проблем с использованием липидснижающей терапии при ИБС и ГБ у 20 пациентов уровень ЛПНП превышал целевой.
Антиагрегантная терапия больных ИБС и ГБ
Лишь у половины (46; 47,9%) больных ИБС и ГБ имелась запись в амбулаторной карте о назначении антиагрегантов. Однако, судя по результатам онлайн-опроса, пациенты принимали их значительно реже (19; 33,3%; р = 0,04). Врачи чаще назначали аспиринсодержащие антиагреганты, в два раза реже – клопидогрел, еще реже – Лопирел (67,4, 30,4 и 2,2% соответственно; р = 0,000). Большинство из трети больных, принимавших антиагрегантные средства, использовали аспиринсодержащие препараты (94,7%), редко – другие антиагреганты (Брилинта – 5,3%; р = 0,000). Установлено, что больные принимали аспиринсодержащие антиагреганты чаще, чем их назначали врачи (р = 0,017). Вероятно, это обусловлено тем, что аспиринсодержащие препараты более чем в пять раз дешевле других антиагрегантов (1 руб/день – 3,2 руб/день и 15,6 руб/день – 48,3 руб/день соответственно), которые назначали врачи.
Обсуждение
ГБ и ИБС: от закономерного увеличения с возрастом к управлению процессом посредством повышения эффективности антигипертензивной терапии в условиях поликлиники
На протяжении нескольких десятилетий ИБС остается основной причиной смерти населения во многих странах мира, в том числе в России, – 25% всех причин смерти [3]. К тому же ее распространенность, как показали наши исследования, закономерно увеличивалась с возрастом, что согласуется с результатами других исследований [17]. Обращает также на себя внимание тот факт, что выявляемость артериальной гипертензии (АГ) как фактора риска и прогрессирования ИБС [18] в проведенном исследовании не только закономерно увеличивалась с возрастом, но и была значительно выше по сравнению с повозрастной выявляемостью ИБС. Поэтому нами был проведен детальный анализ АГП больных ИБС и ГБ с целью оценки ее качества.
Эффективность АГП у больных ИБС и ГБ в амбулаторных условиях
В практическом здравоохранении эффективность фармакотерапии ГБ все еще остается на низком уровне [19]. Это согласуется с результатами и наших исследований, поскольку у половины больных ИБС и ГБ, судя по показателям САД и ДАД в амбулаторных картах, имела место АГ. В данном аспекте представляется целесообразным подробно рассмотреть АГП, которые назначали врачи и использовали больные в домашних условиях, с целью повышения эффективности антигипертензивной терапии.
Во-первых, только в 10% случаев врачи и больные ИБС и ГБ использовали фиксированные комбинации АГП. Комбинированная терапия назначалась в половине случаев, что не вписывается в концепцию «идеальной лекарственной терапии АГ», предусматривающей однократный прием лекарственных средств [11], и не соответствует клиническим рекомендациям «Артериальная гипертензия у взрослых» [20].
Во-вторых, в четверти случаев и врачи, и больные использовали монотерапию, тогда как в настоящее время лечение АГ в большинстве случаев требует одновременного назначения двух и более АГП [20].
В-третьих, при назначении АГП и врачи, и больные ИБС и ГБ нередко использовали препараты, принимаемые до двух раз в день [12], что не соответствует концепции «идеальной лекарственной терапии АГ», предусматривающей однократный прием лекарственных средств [11], и не способствует приверженности больных терапии [20]. Это в большей степени касалось препаратов группы иАПФ: в половине случаев врачи назначали препараты (Амприлан, Зокардис, рамиприл, эналаприл и Энап), которые можно принимать до двух раз в день. В половине случаев это касалось и больных ИБС и ГБ, принимавших Капотен, эналаприл, Энам или Энап.
В-четвертых, почти в половине случаев врачи назначали больным ИБС и ГБ мочегонные препараты (Верошпирон, Спиронолактон и торасемид) без указания о диагнозе ХСН.
И наконец, в-пятых, получены противоречивые результаты при анализе записей врачей в амбулаторных картах о назначении АГП и их приемом больными ИБС и ГБ с позиции фармакоэкономики, в последнее время приобретающей все большее практическое значение [21]. Оказалось, что врачи, назначая АГП больным ИБС и ГБ, не всегда придерживались концепции «идеальной лекарственной терапии АГ» в отношении препаратов с доказанной эффективностью, но меньшей стоимостью по сравнению с другими АГП в сопоставимых группах. Например, при использовании врачами и пациентами препаратов группы БКК ценовой разброс был шестикратным при сравнении дешевого амлодипина и дорогого Леркамена. В группе иАПФ лизиноприл и периндоприл назначались врачами одинаково часто, но последний стоил в пять раз дороже первого. Больные предпочитали дорогой периндоприл дешевому лизиноприлу. Небольшая двукратная разница в цене зарегистрирована в назначениях врачей препаратов из группы APAII (дешевый лозартан и дорогой кандесартан). У пациентов подобной закономерности не прослеживалось. При анализе препаратов группы ББ, назначенных врачами, выявлена двукратная разница (дешевый бисопролол и дорогой небиволол), а у больных она оказалась трехкратной (дешевый бисопролол и дорогой карведилол).
Сложная фармакоэкономическая ситуация отмечалась при назначении врачами больным ИБС и ГБ мочегонных средств. Наименьшие колебания в ценовом диапазоне зафиксированы среди тиазидоподобных лекарственных средств (2,6 руб/день – 4,2 руб/день). В то же время зарегистрирована более чем десятикратная разница в стоимости других мочегонных средств (дешевый фуросемид и дорогой торасемид). Больные из тиазидоподобных препаратов принимали только наиболее дешевый индапамид. Среди других мочегонных средств разница в цене могла быть четырехкратной. Среди назначенных врачами больным ИБС и ГБ фиксированных комбинаций АГП, не содержащих тиазидных производных, разница в цене (15,2 руб/день – 39,5 руб/день) достигла 2,6 раза (дешевый Вамлосет и дорогой Эдарби Кло). В то же время у пациентов ценовой разброс был не только бóльшим (3,6 раза), но и с заметным сдвигом к более высокой стоимости (23,3 руб/день – 83,9 руб/день).
Таким образом, в фармакотерапии больных ИБС и ГБ выявлены серьезные проблемы, связанные как с назначением врачами больным ИБС и ГБ, так и с использованием пациентами АГП. В целом это проявляется в несоблюдении концепции «идеальной лекарственной терапии АГ» [11] и клинических рекомендаций по лечению АГ [20] (незначительный процент использования фиксированных комбинаций АГП, двухразовый прием ряда АГП, наличие в схемах лечения тиазидных диуретиков и ценовые проблемы). Устранить обозначенные проблемы призваны IT-технологии, в том числе создание специального сайта для врачей и больных ИБС по совершенствованию их знаний о лекарственной терапии указанной патологии с учетом постоянно обновляемых данных с позиции доказательной медицины. Аналоги такого сайта существуют, в том числе для индивидуального пользования [22–24]. Кроме того, в последнее время стали создавать индивидуальные онлайн-кабинеты больных для совместного взаимодействия с врачами [25], в которых пациент в онлайн-режиме ежедневно указывает уровни АД, а врач во время приема больного анализирует их.
Эффективность липидснижающей терапии у больных ИБС и ГБ в амбулаторных условиях
Составной частью профилактики осложнений у больных ИБС и ГБ является достижение целевого уровня ЛПНП < 1,4 ммоль/л [26, 27]. Однако, судя по анализу записей врачей в амбулаторных картах, этот показатель у всех 20 больных ИБС и ГБ, у которых лабораторно определены ЛПНП, выше указанной величины. Причин несколько. Во-первых, лишь половине больных назначали липидснижающую терапию. Во-вторых, пациенты принимали ее, судя по результатам онлайн-опроса, еще реже – треть случаев. В-третьих, лишь в трети случаев врачи назначали больным ИБС и ГБ высокие дозы аторвастатина.
В целом данные нашего исследования согласуются с результатами, полученными другими авторами [28]: использование липидснижающей терапии в амбулаторных условиях требует дальнейшего совершенствования, в том числе с применением единого мобильного приложения и для врачей, и для больных [29], включая онлайн-кабинет пациента [25], в котором он в онлайн-режиме указывает уровень общего холестерина.
Использование антиагрегантной терапии больными ИБС и ГБ в амбулаторных условиях
В целом аналогичная ситуация – назначение врачами половине больных и использование третью больных ИБС и ГБ липидснижающих препаратов – складывается в отношении антиагрегантной терапии. Между тем ее использование пациентами с ИБС и ГБ обязательно в целях профилактики осложнений со стороны сердечно-сосудистой системы [20]. На подобную проблему указывают и другие авторы, объясняя это в основном низкой приверженностью больных антиагрегантной терапии [30]. Для повышения комплаентности предлагается активизировать образовательную деятельность среди больных ИБС, в том числе с использованием мобильных приложений по самоконтролю, которые помогут пациентам активно участвовать в лечебном процессе [29].
Заключение
Продолжающийся рост распространенности ИБС и ГБ и увеличение процента их выявляемости с возрастом пациентов заставляют постоянно оценивать качество фармакотерапии, назначаемой врачами в амбулаторных условиях и принимаемых больными ИБС и ГБ дома.
Анализ антигипертензивной, липидснижающей и антиагрегантной терапии выявил существенные проблемы, связанные как с назначением препаратов врачами, так и с использованием лекарственных средств больными дома. Хотя практически все врачи и больные использовали АГП, редко применялись фиксированные комбинации АГП, некоторые препараты следовало принимать до двух раз в день. Зафиксировано наличие в схемах лечения тиазидных диуретиков и установлены ценовые проблемы. Липидснижающая и антиагрегантная терапия назначалась врачами лишь в половине случаев, но только каждый третий больной ее принимал. Установлен значительный разброс в стоимости лекарственных средств. Помимо этого зарегистрированы повышенные уровни САД и ДАД почти у половины больных и недостижение целевого уровня ЛПНП ни в одном случае.
В целях повышения эффективности фармакотерапии больных ИБС и ГБ предлагается создать единую (врач и больной) информационную онлайн-систему с онлайн-кабинетом пациента. Это позволит вовлечь его в совместную образовательную деятельность по фармакотерапии указанных заболеваний.
Финансирование отсутствует.
Авторы заявляют об отсутствии конфликта интересов.
N.P. Kirilenko, PhD, Prof., I.A. Zhmakin, PhD, N.N. Ilyina, PhD, S.A. Ovchinnikova, G.S. Maksimov, M.N. Fadeeva
Tver State Medical University
Contact person: Nikolay P. Kirilenko, pitaniepetrovich@yandex.ru
Introduction. The problem of the quality of pharmacotherapy in patients with coronary heart disease (CHD) in combination with hypertension (HD) is urgent.
The aim is to evaluate the quality of drug therapy of the mentioned pathology.
Material and methods. The use of antihypertensive drugs (AHD), lipid-lowering therapy, antiaggregant agents, blood pressure (BP) and low-density lipids (LDL) levels in 2029 people by physicians and patients was studied by analysing outpatient records and online population survey.
Results. Half of WIBs used combined antihypertensive therapy, a quarter used monotherapy, and a tenth used fixed combinations of AGPs; beta-blockers (BBs) 62.5 and 57.9%; angiotensin-converting enzyme inhibitors (ACEIs) – 45.8 and 33.3%; diuretics – 33.3 and 33.3%, calcium channel blockers (CCBs) – 27.1 and 21.1%, angiotensin II receptor antagonists (ARA II) – 24.0 and 17.5%. Of the IAPPs, in 65.9% of cases, physicians prescribed drugs used several times a day. This was also the case in patients (52.6%). Of other drugs Lisinopril with low cost was used more often. Of the ARA IIs, physicians prescribed medications used several times a day to every fifth patient; among once-daily medications, losartan was the leader. Of the BB VBs, once-daily drugs were used more often; in 6.7 and 12.1% of cases were those prescribed several times a day. Bisoprolol, as a cheaper drug, was used more frequently. This also applies to amlodipine. Of diuretics, doctors more often prescribed thiazide-like diuretics. In 33.3% of cases, fixed combinations of AGPs used by physicians contained hydrochlorthiazide; in patients – there was none. Elevated BP levels – in half of cases. Lipid-lowering therapy – 53.1% of patients; 35.1% were taking it. None reached the target LDL level. Antiaggregants – 47.9% of patients, taken by 33.3%. Aspirin-containing drugs were used more often.
Conclusion. The quality of pharmacotherapy of IBS patients with GB and its effectiveness suffer. It is suggested to use IT-technologies.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.