Фармакотерапия хронической сердечной недостаточности: клинические рекомендации и практические реалии
- Аннотация
- Статья
- Ссылки
- English
Цель – оценить качество лекарственной терапии указанной патологии в амбулаторных условиях.
Материал и методы. С помощью анализа амбулаторных карт и онлайн-опроса населения изучено назначение врачами и применение больными трехкомпонентной терапии. Участниками исследования стали 102 пациента с ХСН.
Результаты. Врачи и пациенты использовали в разном процентном соотношении все пять групп трехкомпонентной терапии: бета-блокаторы (ББ), ингибиторы ангиотензинпревращающего фермента (иАПФ), антагонисты рецепторов ангиотензина II (APAII), антагонисты альдостерона (АА) и комбинацию «валсартан + сакубитрил». Чаще врачи и больные в равном проценте случаев использовали ББ. Из семи ББ только пять были указаны в клинических рекомендациях. В 3/4 случаев применялся бисопролол как менее дорогостоящий из группы однократно назначаемых ББ. Реже использовались иАПФ. Лизиноприл, предпочтительный с фармакоэкономической точки зрения, применяли лишь в каждом пятом случае. Это касалось и востребованности АРАII, но из шести препаратов только два (валсартан и лозартан) прописаны в рекомендациях; недорогостоящий лозартан использовался в половине случаев. Врачи реже назначали АА, чем их принимали больные. Предпочтение отдавалось дорогому Верошпирону, а не дешевому спиронолактону. Эплеренон не применялся. Комбинацию «валсартан + сакубитрил» врачи не назначали, но больные ее использовали. В каждом десятом случае применялись девять вариантов фиксированных комбинаций антигипертензивных препаратов. Престилол, предпочтительный с позиции лечения ХСН, употреблялся в каждом четвертом случае. На фоне большого количества препаратов (34 наименования), прописанных врачами больным ХСН, лишь каждый четвертый получал трехкомпонентную терапию. Последняя назначалась врачами только каждому десятому пациенту.
Заключение. Структура фармакотерапии больных ХСН в амбулаторных условиях требует значительных изменений в целях соответствия клиническим рекомендациям. Для этого предлагается использовать IT-технологии.
Цель – оценить качество лекарственной терапии указанной патологии в амбулаторных условиях.
Материал и методы. С помощью анализа амбулаторных карт и онлайн-опроса населения изучено назначение врачами и применение больными трехкомпонентной терапии. Участниками исследования стали 102 пациента с ХСН.
Результаты. Врачи и пациенты использовали в разном процентном соотношении все пять групп трехкомпонентной терапии: бета-блокаторы (ББ), ингибиторы ангиотензинпревращающего фермента (иАПФ), антагонисты рецепторов ангиотензина II (APAII), антагонисты альдостерона (АА) и комбинацию «валсартан + сакубитрил». Чаще врачи и больные в равном проценте случаев использовали ББ. Из семи ББ только пять были указаны в клинических рекомендациях. В 3/4 случаев применялся бисопролол как менее дорогостоящий из группы однократно назначаемых ББ. Реже использовались иАПФ. Лизиноприл, предпочтительный с фармакоэкономической точки зрения, применяли лишь в каждом пятом случае. Это касалось и востребованности АРАII, но из шести препаратов только два (валсартан и лозартан) прописаны в рекомендациях; недорогостоящий лозартан использовался в половине случаев. Врачи реже назначали АА, чем их принимали больные. Предпочтение отдавалось дорогому Верошпирону, а не дешевому спиронолактону. Эплеренон не применялся. Комбинацию «валсартан + сакубитрил» врачи не назначали, но больные ее использовали. В каждом десятом случае применялись девять вариантов фиксированных комбинаций антигипертензивных препаратов. Престилол, предпочтительный с позиции лечения ХСН, употреблялся в каждом четвертом случае. На фоне большого количества препаратов (34 наименования), прописанных врачами больным ХСН, лишь каждый четвертый получал трехкомпонентную терапию. Последняя назначалась врачами только каждому десятому пациенту.
Заключение. Структура фармакотерапии больных ХСН в амбулаторных условиях требует значительных изменений в целях соответствия клиническим рекомендациям. Для этого предлагается использовать IT-технологии.

Введение
Проблема ведения пациентов с хронической сердечной недостаточностью (ХСН) в силу ее высокой распространенности, неблагоприятного прогноза, повторных госпитализаций и значительных финансовых затрат остается актуальной и требует дальнейших исследований [1]. Прежде всего это касается совершенствования фармакотерапии ХСН.
В отечественных клинических рекомендациях «Хроническая сердечная недостаточность» (2020) сказано, что при лечении ХСН со сниженной фракцией выброса необходимо использовать трехкомпонентную рекомендованную болезньмодифицирующую терапию (РБМТ), направленную на увеличение выживаемости, снижение частоты госпитализаций и улучшение клинического состояния [2]. Речь идет об ингибиторах ангиотензинпревращающего фермента (иАПФ), антагонистах рецепторов ангиотензина II (АРАII), комбинации «валсартан + сакубитрил», бета-адреноблокаторах (ББ) и антагонистах альдостерона (АА).
В 2021 г. Европейское общество кардиологов выпустило новые рекомендации по лечению ХСН [3]. В них для усиления эффективности предлагается из трехкомпонентной терапии, добавив к ней ингибиторы натрий-глюкозного котранспортера 2 (SGLT2), дапаглифлозин и эмпаглифлозин, сделать четырехкомпонентную.
На фоне научных достижений в практическом здравоохранении имеют место проблемы, связанные с несоответствием между РБМТ при ХСН и реальной клинической практикой (назначение врачами и применение пациентами лекарственных средств). Это требует поиска новых подходов к повышению использования РМБТ на уровне первичного звена здравоохранения [4, 5]. Последние годы особое внимание при лечении хронических заболеваний, в том числе ХСН, уделяют IT-технологиям [6, 7].
Цель – проанализировать соответствие лечения ХСН между действующими клиническими рекомендациями, назначениями врачей и использованием больными трехкомпонентной терапии.
Материал и методы
Лекарственную терапию ХСН анализировали в двух группах больных (n = 102, 40 (39,2%) мужчин, 62 (60,8%) женщины) в 2022 г. Возраст 5 (4,9%) пациентов составил 20–39 лет, 16 (15,7%) – 40–59 лет, 59 (57,8%) – 60–79 лет, 22 (21,6%) – 80 лет и старше. Первая группа (n = 71) была сформирована по результатам анализа 745 амбулаторных карт (каждая десятая, находившаяся в регистратуре, с указанием ХСН). Вторую группу (n = 31) представляли согласившиеся (n = 1284) ответить в онлайн-формате с помощью сервиса «Google Формы» на вопросы о сердечно-сосудистых заболеваниях, диагностированных врачами, и приеме лекарственных средств в домашних условиях.
В обеих группах оценивали частоту использования трехкомпонентной лекарственной терапии ХСН и ее отдельных компонентов с учетом действующих клинических рекомендаций [2]. Данные о фракции выброса во внимание не принимали, поскольку последнее время активно обсуждается концепция лечения ХСН независимо от фракции выброса [8]. При анализе частоты выявляемости моно-, двух- и трехкомпонентной терапии фиксированные комбинации антигипертензивных препаратов (АГП) учитывались в соответствующих видах терапии в зависимости от состава АГП.
Результаты
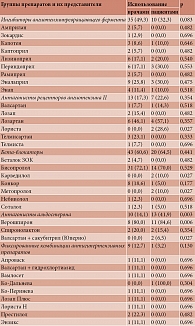
При лечении ХСН в амбулаторных условиях использовались все препараты трехкомпонентной терапии (иАПФ, APAII, валсартан + сакубитрил, ББ и АА). Частота их применения представлена в табл. 1.
Чаще всего при лечении ХСН врачи назначали ББ (60,6%), реже иАПФ (49,3%), еще реже АРАII (17,3%), АА (14,1%) и фиксированные комбинации АГП (12,7%), тогда как комбинация «валсартан + сакубитрил» не использовалась совсем (р = 0,000). У больных ХСН отмечались иные приоритеты в выборе лекарственных средств. Пациенты чаще использовали ББ (64,5%), реже АА (41,9%) и иАПФ (32,3%), еще реже АРАII (22,6%), иногда валсартан + сакубитрил (6,5%) и фиксированные комбинации АГП (3,2%; р = 0,000). Такая разница обусловлена тем, что частота использования больными ХСН АА и комбинации «валсартан + сакубитрил» превышала частоту назначения этих препаратов врачами (p = 0,006 и р = 0,027 соответственно).
Как показал анализ использования препаратов из группы иАПФ, врачи назначали девять наименований: чаще всего эналаприл, реже лизиноприл и периндоприл, еще реже Энап и Капотен, иногда Ампиран, Зокардис, каптоприл и рамиприл (р = 0,044). Больные ХСН принимали только пять препаратов: Капотен, лизиноприл, периндоприл, эналаприл и Энап с одинаковой частотой (10,0–30,0%; р = 0,769).
Из группы АРАII врачи назначали пять препаратов (валсартан, Лозап, лозартан, телмисартан и Телмиста) с одинаковой частотой (7,7–46,1%; р = 0,130), а больные ХСН принимали три препарата (валсартан, лозартан и Лориста) практически одинаково часто (14,3–57,1%; р = 0,381). При этом установлено, что больные ХСН применяли Лористу в отсутствие назначения врачей (8,6 и 0,0% соответственно; р = 0,027).
Из группы ББ врачи назначали пять препаратов: чаще всего бисопролол, гораздо реже Конкор, еще реже Бетолок ЗОК, небиволол и соталол (р = 0,000). Больные ХСН принимали пять препаратов. Лидировал бисопролол. Реже пациенты применяли карведилол и метопролол, еще реже Конкор и соталол (р = 0,000). При этом частота использования больными ХСН карведилола и метопролола превышала частоту их назначения врачами (р = 0,027).
Из группы АА врачи и больные в большинстве случаев (80,0 и 84,6% соответственно) одинаково часто (р = 0,596) использовали Верошпирон, а не спиронолактон (20,0%, р = 0,012 и 15,4%, р = 0,001 соответственно).
Следует отметить, что валсартан + сакубитрил в единичных случаях принимали больные ХСН, тогда как в проанализированных амбулаторных картах записей об их назначении не было (p = 0,027).
Необходимо отдельно остановиться на использовании фиксированных комбинаций АГП при лечении ХСН в амбулаторных условиях. И врачи, и больные применяли их в единичных случаях и одинаково часто (р = 0,130). Однако если врачи назначали восемь наименований (Апроваск, валсартан + гидрохлортиазид, Вамлосет, Ко-Перинева, Лозап Плюс, Лориста Н, Перстилол и Энзикс), то больные принимали только Ко-Дальневу в отсутствие соответствующих указаний в амбулаторных картах. Следует также отметить, что среди назначавшихся врачами фиксированных комбинаций АГП лишь Престилол представляет собой комбинацию двух препаратов (бисопролола и периндоприла) из трехкомпонентной терапии ХСН, тогда как в пяти АГП содержатся мочегонные препараты в сочетании либо с иАПФ, либо с АРАII, а в двух – антагонисты кальция в комбинации с АРАII. Трехсоставная Ко-Дальнева содержит помимо обязательных при лечении ХСН иАПФ в виде периндоприла дополнительно индапамид, амлодипин, которые эффективны в лечении артериальной гипертензии (АГ) [9].
Практический интерес представляет схема использования врачами и больными групп базисной терапии при ХСН, поскольку от этого зависит эффективность лечения. Установлено, что врачи чаще назначали двухкомпонентную терапию, реже монотерапию и еще реже трехкомпонентную терапию (47,1, 34,3 и 7,0% соответственно; р = 0,008) (табл. 2). Пациенты использовали эти виды терапии одинаково часто (29,0, 35,3 и 25,8% соответственно; р = 0,282). Из трехкомпонентной терапии ХСН врачами и больными применялись две комбинации (иАПФ + ББ + АА и АРАII + ББ + АА) из трех (вместо иАПФ и АРАII – валсартан + сакубитрил). Частота применения пациентами трехкомпонентной терапии превышала частоту ее назначения врачами (8 и 25,8%, 5 и 7,1% соответственно; р = 0,014). Это касалось и отдельных комбинаций иАПФ + ББ + АА (р = 0,037) и АРАII + ББ + АА (р = 0,028).
Из представленных в табл. 2 вариантов двухкомпонентной терапии врачи назначали три, а больные использовали пять. Врачи чаще назначали комбинацию иАПФ + ББ, реже АРАII + ББ, еще реже иАПФ + АА (27,1, 17,1 и 2,9% соответственно; р = 0,000). Больные кроме указанных комбинаций применяли одинаково часто еще две – АРАII + ББ и «валсартан с сакубитрилом + ББ» (3,2–9,7%; р = 0,936).
И врачи, и больные одинаково часто назначали и использовали монотерапию (34,3 и 35,5%; р = 0,540). Врачи чаще назначали иАПФ, реже ББ, еще реже АРАII, редко – АА (15,7, 11,4, 5,7 и 1,6% соответственно; р = 0,011). Пациенты использовали их одинаково часто (3,2–12,8%; р = 0,525). В одинаковом проценте случаев врачи и больные не использовали препараты базисной терапии (11,4 и 9,7%; р = 0,548).
Обсуждение
Результаты исследования показывают, что при ХСН врачи назначали и больные использовали в амбулаторных условиях в разном процентном соотношении все пять групп трехкомпонентной терапии (ББ, иАПФ, APAII, АА и валсартан + сакубитрил) с доказанной эффективностью в отношении снижения смертности при ХСН [10]. Чаще всего (более чем в половине случаев) и врачи, и пациенты практически в равном проценте употребляли ББ, которые использовались в монорежиме, двойной и тройной терапии. Об их более частом применении у больных ХСН по сравнению с остальными группами свидетельствуют и другие авторы [11, 12]. Однако нами установлено, что из семи препаратов (Беталок ЗОК, бисопролол, карведилол, небиволол, Конкор, метопролол и соталол), используемых при лечении ХСН в анализируемых группах, только первые пять (89,4%) рекомендованы при ХСН [2]. Вместе с тем выявлено, что среди ББ предпочтение (3/4 случаев) и врачи, и больные отдавали бисопрололу. Возможно, из-за того, что его стоимость существенно ниже, чем других рекомендованных для одноразового приема ББ (Беталок ЗОК и небиволол – 6,2, 9,6 и 22,4 руб/день соответственно).
По нашим данным, гораздо реже врачи (половина) и больные (треть случаев) использовали иАПФ, что соответствует данным других исследований [11, 12]. Обращает на себя внимание их достаточно широкий перечень (девять наименований). Скорее всего это связано с тем, что в клинических рекомендациях предусмотрена возможность назначения любых препаратов из группы иАПФ при ХСН [2]. Тем не менее с фармакоэкономической точки зрения, а также с учетом преимущества однократного приема лекарственных средств перед двукратным целесообразно использование лизиноприла по сравнению с периндоприлом (4,9 и 8,7 руб/день). Однако и врачи, и больные предпочтение отдавали эналаприлу и его производному Энапу с двукратным приемом.
Врачи и больные ХСН в каждом четвертом случае использовали АРАII, что согласуется со средними показателями (5,0–46,0%) других исследований, проведенных в разных регионах России [12]. При этом важно отметить, что из шести препаратов (валсартан, Лозап, лозартан, Лориста, телмисартан и Телмиста) только два (33,3%) – валсартан и лозартан были рекомендованы при ХСН [2]. Тем не менее с учетом фармакоэкономической позиции предпочтение следует отдавать лозартану, а не валсартану (2,7 и 12,0 руб/день соответственно). Вероятно, поэтому первый чаще всего назначался врачами (половина случаев) и использовался пациентами с ХСН.
Противоречивая информация получена в отношении использования врачами и больными ХСН препаратов группы АА. Во-первых, в проведенном исследовании врачи их назначали значительно реже, чем в других регионах России (14,1 и 65,0–92,0% соответственно) [12], а больные ХСН их принимали чаще – почти в половине случаев. Во-вторых, и врачи, и пациенты в абсолютном большинстве случаев использовали Верошпирон, а не спиронолактон, который указан в клинических рекомендациях [2]. Возможно, это связано с тем, что пациенты предпочитали зарубежный Верошпирон (при наличии препарата российского производства), а не отечественный спиронолактон, несмотря на дешевизну последнего (6,3 и 2,4 руб/день соответственно).
Безусловно, изложенные особенности использования АА при ХСН требуют не только дополнительных исследований, но и коррекции. Последнее обстоятельство подтверждается еще и тем, что и врачи, и больные ХСН не использовали высокоселективный Эплеренон, а ограничились приемом неселективного спиронолактона, который характеризуется большей частотой нежелательных проявлений (гинекомастия, аменорея, гиперкалиемия и др.), выявляемость которых возрастает с увеличением дозы препарата [2]. Вероятной причиной этого можно считать высокую стоимость Эплеренона (58,8 руб/день).
Еще один ярко выраженный противоречивый аспект в использовании трехкомпонентной терапии ХСН – применение валсартана + сакубитрила. Оказалось, что в проанализированных амбулаторных картах больных ХСН отсутствовали записи врачей о назначении данной комбинации. Тем не менее больные в единичных случаях принимали ее (р = 0,027), не учитывая ее высокую стоимость (167,8 руб/день при рекомендованном двукратном приеме [2]). Поиск причин этого требует отдельного исследования.
При лечении ХСН в небольшом и равном проценте случаев врачи и больные использовали еще одну группу лекарственных средств – антигипертензивные. Особенность последних состоит в том, что они содержат в том числе препараты базисной терапии ХСН. Однако, как показал анализ, врачи в большинстве (88,9%) случаев назначали АГП, содержащие один препарат группы базисной терапии ХСН. Лишь в двух (22,3%) случаях использовали Престилол, содержащий бисопролол и периндоприл. В 55,6% случаев выявлено сочетание фиксированных комбинаций АГП с бисопрололом, что соответствовало только двухкомпонентной терапии ХСН. Поэтому можно предположить, что при назначении фиксированных доз АГП больным ХСН и АГ врачи ориентировались в большей степени на коррекцию артериального давления, чем на лечение ХСН. Представляется, что при сочетании ХСН и АГ целесообразно с позиции количества принимаемых лекарственных средств использование Престилола и АА. Но такую комбинированную терапию больные ХСН не получали.
Таким образом, более половины врачей при лечении ХСН предпочитали ББ, половина – иАПФ, пятая часть – АРАII и еще каждый десятый – или АА, или фиксированные комбинации АГП. У больных ситуация складывалась иначе. Более половины принимали ББ, немногим менее половины – АА, треть – иАПФ, каждый четвертый – АРАII и в единичных случаях – валсартан + сакубитрил или фиксированные комбинации АГП. Однако важно, как часто использовалась врачами и больными ХСН трехкомпонентная терапия из 34 комбинаций этих препаратов. Оказалось, что врачи назначали ее значительно реже (каждый десятый) по сравнению с ее приемом больными (каждый четвертый). Для выяснения причины такого диссонанса требуется проведение отдельного исследования. В контексте данной статьи необходимо отметить, что, согласно результатам других исследований, трехкомпонентная терапия ХСН, хотя и стала в последнее десятилетие использоваться чаще, но не у всех [13].
Учитывая проблемы фармакотерапии ХСН с позиции действующих клинических рекомендаций [2], следует констатировать, что они носят системный характер и касаются многих регионов России. Необходимо использовать единый подход, предусматривающий тесное взаимодействие между врачами и больными ХСН. Надо также принимать во внимание, что в отечественной литературе активно обсуждается вопрос об использовании четырехкомпонентной терапия при ХСН не только в теоретическом [3], но и в прикладном аспекте [11]. Что касается последнего, наметились положительные сдвиги после первого визита к врачу в использовании больными как трех-, так и четырехкомпонентной терапии ХСН. Тем не менее проблемы качества терапии ХСН в первичном звене здравоохранения с позиции РБМТ остаются. Об этом свидетельствуют и наши исследования.
Для улучшения ситуации с лечением больных ХСН в последние годы активно используются IT-технологии с целью мониторинга пациентов с ХСН [14, 15] в виде онлайн-взаимодействия в двух вариантах: doc-to-doc (между врачами) и doc-to-patient (врач и пациент) [6]. Во втором случае пациент находится в домашних условиях и с помощью онлайн-взаимодействия с врачом получает всю необходимую информацию без частых посещений врача в поликлинике. Описанный вариант контакта является не только дополнением к существующей амбулаторной помощи [7], но и необходимой перспективной стратегией развития эффективной кардиореабилитации, в том числе больных ХСН [16, 17]. При этом важно, чтобы IT-технологии для кардиореабилитации включали все основные ее пункты, в том числе просвещение пациентов, изменение их поведения в отношении здоровья и тренировки с помощью физических упражнений [18].
Действительно, об этом свидетельствуют и результаты нашего исследования. С одной стороны, только каждый четвертый больной ХСН придерживается РБМТ, с другой – каждый десятый ее не принимает. Не лучшим образом складывается ситуация с назначением врачами трехкомпонентной РБМТ больным ХСН. В связи с этим предлагается создать единый онлайн-портал для врачей и больных с целью повышения информационной осведомленности о необходимости использования РБМТ. Объединяющим началом медицинского онлайн-портала (doc-to-patient) может быть созданный нами онлайн-кабинет пациента с доступом для лечащего врача. В нем помимо разделов, способствующих формированию у больных приверженности здоровому образу жизни, имеется блок, информирующий врачей и больных о современной лекарственной терапии больных сердечно-сосудистыми заболеваниями. Это крайне актуально, поскольку в новых клинических рекомендациях Европейского общества кардиологов по лечению ХСН к трехкомпонентной терапии добавляется новый класс препаратов – ингибиторы натрий-глюкозного котранспортера 2-го типа [3]. Четырехкомпонентная терапия ХСН, вероятно, также будет прописана в новых клинических рекомендациях Минздрава России. О ее скорейшем внедрении в практическое здравоохранение высказываются эксперты [19, 20]. Использование медицинского онлайн-портала с онлайн-кабинетом пациента будет способствовать более быстрому внедрению в практическое здравоохранение клинических рекомендаций по лечению ХСН, а также значительному улучшению результатов кардиореабилитации за счет повышения эффективности фармакотерапии указанной патологии.
Заключение
Согласно действующим клиническим рекомендациям [2], на основании которых оценивалась лекарственная терапия у амбулаторных больных ХСН в 2022 г., на фоне симптомной ХСН и сниженной фракции выброса все пациенты должны получать трехкомпонентную РБМТ (иАПФ/APAII/валсартан + сакубитрил, ББ и АА). Однако в каждом десятом случае не только отсутствуют записи в амбулаторных картах о назначении больным ХСН препаратов РБМТ, но и пациенты их не принимают. Кроме того, врачи назначают трехкомпонентную терапию только каждому десятому больному ХСН, при этом больные принимают ее чаще (каждый четвертый).
С учетом системности проблем в фармакотерапии ХСН во многих регионах России предлагается создание единой информационной обучающей платформы по онлайн-взаимодействию между врачами и пациентами, чтобы устранить дисбаланс между клиническими рекомендациями по лечению ХСН и фармакотерапией в реальной клинической практике.
N.P. Kirilenko, PhD, Prof., I.A. Zhmakin. PhD, N.N. Ilyina, PhD
Tver State Medical University
Contact person: Nikolay P. Kirilenko, pitaniepetrovich@yandex.ru
Introduction. The problem of the quality of pharmacotherapy in patients with chronic heart failure (CHF) remains extremely relevant.
The goal is to assess the quality of drug therapy for this pathology in outpatient settings.
Material and methods. Using the analysis of outpatient records and an online survey of the population, the appointment by doctors and the use of three-component therapy by patients were studied. 102 patients with CHF participated in the study.
Results. Doctors and patients used all five groups of three-component therapy in different percentages: beta blockers (BB), angiotensin converting enzyme inhibitors (ACE inhibitors), angiotensin II receptor antagonists (ARAII), aldosterone antagonists (AA) and the combination ‘valsartan + sacubitril’. More often, doctors and patients used BB in an equal percentage of cases. Of the seven BB, only five were listed in the clinical guidelines. In 3/4 of the cases, bisoprolol was used as the less expensive of the group of once-prescribed BB. ACE inhibitors were used less frequently. Lisinopril, preferred from a pharmacoeconomical point of view, was used only in every fifth case. This also concerned the demand for ARAII, but of the six drugs, only two (valsartan and losartan) are prescribed in the recommendations; inexpensive losartan was used in half of the cases. Doctors prescribed AA less often than patients took them. Preference was given to expensive Veroshpiron rather than cheap spironolactone. Eplerenone was not used. The combination ‘valsartan + sacubutril’ was not prescribed by doctors, but patients used it. In every tenth case, nine variants of fixed combinations of antihypertensive drugs were used. Prestilol, preferred from the standpoint of treatment of CHF, was used in every fourth case. Against the background of a large number of drugs (34 names) prescribed by doctors to patients with CHF, only one in four received three-component therapy. The latter was prescribed by doctors only to every tenth patient.
Conclusion. The structure of pharmacotherapy in patients with CHF in outpatient settings requires significant changes in order to comply with clinical recommendations. It is proposed to use IT technologies for this purpose.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.