Инсомнии у больных с невротическими расстройствами
- Аннотация
- Статья
- Ссылки
- English


Неврозы, или невротические расстройства, – группа разнородных психогенных заболеваний. Они разнообразно проявляются в различных сферах жизни, имеют различные физические и психические характеристики и при этом не влияют на самосознание личности и критическое отношение к своему состоянию. В настоящее время невротические расстройства повсеместно признаются одними из самых распространенных заболеваний, поэтому их изучение актуально не только с медицинской, но и социальной точки зрения.
Термин «невроз» ввел в 1776 г. шотландский врач W. Cullen для обозначения «расстройств ощущений и движений, которые не сопровождаются лихорадкой и не зависят от местного поражения какого-либо органа». При таком подходе к неврозам нередко относили не только чисто «функциональные», но и дегенеративные заболевания, болезни обмена и др. Позже понятие «неврозы» ограничилось расстройствами, вызванными или спровоцированными психотравмирующей ситуацией. В Международной классификации болезней 10-го пересмотра термин «невроз» был заменен термином «невротические расстройства». Однако понятие «невроз» не потеряло своего значения и широко используется как в научной литературе, так и в практической деятельности.
Для современного учения о невротических расстройствах характерна тенденция к объединению биологических, психологических и социальных механизмов этиопатогенеза, рассмотрение их в неразрывном динамическом взаимодействии [1, 2]. Именно такой подход позволяет понимать специфику неврозов по сравнению с другими психогенными расстройствами, разрабатывать дифференцированный подход к диагностике и терапии невротических состояний. Принимая во внимание вышесказанное, выделяют следующие этапы или степени тяжести невротических расстройств: невротическая реакция, невротическое состояние, затяжной невроз, невротическое развитие личности [3].
Термин «невротическая реакция» большинством авторов используется для обозначения первого этапа невроза.
Второй этап – невротическое состояние, или острый невроз – проявляется в виде достаточно стабильных, очерченных невротических расстройств, позволяющих диагностировать одну из форм невроза.
Используя термин «затяжной невроз», большинство отечественных и зарубежных авторов ориентируются прежде всего на критерий длительности болезни, тогда как ряд исследователей для выделения затяжного невроза применяют два и более критериев (длительность течения, особенность клинической картины и др.).
Общими признаками перехода невроза в невротическое развитие личности принято считать большую длительность заболевания, преобладание в клинической картине характерологических изменений, полиморфизм и относительную стабильность симптоматики, обостренную восприимчивость больных к разнообразным вредностям. Каждый из этих признаков в известной мере присущ и затяжному неврозу, однако характерологические изменения при невротическом развитии личности в отличие от затяжного невроза являются стойкими и малообратимыми. Однако, по мнению ряда исследователей, границы, разделяющие неврозы и невротическое развитие личности, достаточно условны. При невротическом развитии болезненное состояние может возникать в ответ на ряд жизненных неудач, поэтому в клинической картине не прослеживается отчетливой связи содержания симптомов с содержанием определенного травматичного обстоятельства.
Определение невротических расстройств традиционно строится на двух принципах: позитивная и негативная диагностика [2]. В рамках позитивной диагностики распознавание невротических расстройств базируется на выявлении специфических клинических проявлений (симптомов и синдромов) и психогенном механизме формирования. В контексте негативной диагностической парадигмы упор делается на факт отсутствия в клинической картине психических нарушений иного уровня, а также исключения неврозоподобных и псевдоневротических расстройств органического, соматического или шизофренического генеза.
Одно из наиболее распространенных в настоящее время определений невроза предложено А.М. Вейном (1982), который наряду со значимостью для диагностики неврозов психогенного фактора, личностных особенностей, недостаточности психологической защиты и формирования невротического конфликта выделил специфические клинические проявления, отнеся к ним нарушения в эмоциональной, вегетативной и соматической сферах [1].
Клиническая картина невроза характеризуется полиморфизмом и включает в себя разнообразные симптомы, как пароксизмальные, так и перманентные. На первое место по частоте встречаемости выходят расстройства сна, которые рассматриваются как облигатный симптом невротического расстройства. Данные клинико-эпидемиологических исследований показывают, что при невротических расстройствах различные формы нарушений сна встречаются с частотой от 65 до 100% [4, 5].
Наиболее распространены при неврозах различные виды инсомнии. В Международной классификации расстройств сна 2-го пересмотра инсомния определяется как «повторяющиеся нарушения инициации, продолжительности, консолидации или качества сна, возникающие несмотря на наличие достаточного количества времени и условий для сна и проявляющиеся нарушениями дневной деятельности различного вида». Распространенный бытовой термин «бессонница» не имеет физиологического смысла (полного отсутствия сна в течение длительного периода достичь невозможно).
По течению выделяют инсомнии острые (длительностью менее трех недель) и хронические (длительностью более трех недель).
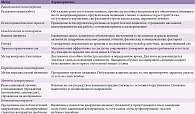
Клиническая феноменология инсомнии включает расстройства пресомнические (трудности засыпания, «боязнь не заснуть»), интрасомнические (поверхностный сон с частыми пробуждениями) и постсомнические (проблема раннего утреннего пробуждения, сниженной работоспособности, ощущение неудовлетворенности сном). Классификация инсомний в зависимости от механизма формирования представлена в таблице 1. У больных с невротическими расстройствами могут наблюдаться различные варианты инсомний: как специфические (инсомния при психических расстройствах), так и неспецифические (адаптационная, психофизиологическая инсомния, псевдоинсомния, инсомния, развивающаяся на фоне неадекватной гигиены сна, инсомния, связанная с приемом лекарственных препаратов, а также с расстройством биологических ритмов).
Актуальность изучения инсомний в рамках невротических расстройств обусловлена не только их высокой частотой встречаемости. Среди всех проявлений невротических расстройств инсомния традиционно квалифицируется как одно из наиболее тяжело субъективно переносимых и дезадаптирующих состояний [6].
Инсомния и невротическое состояние имеют не одностороннюю, а, несомненно, двустороннюю связь. С одной стороны, нарушение сна при невротических расстройствах можно рассматривать как типичное проявление в клинической картине нарушений невротического круга. С другой – первично возникшая инсомния при ее прогрессировании и отсутствии своевременной терапии нередко запускает развитие иных невротических расстройств или другой формы психической патологии [7].
Дополнительным патогенетическим обоснованием облигатности расстройств сна при невротических состояниях является наличие гиперактивации на церебральном уровне. Повышение церебрального метаболизма по данным исследований отмечено при различных формах невротических расстройств [8]. Вместе с тем в головном мозге у пациентов с инсомнией наблюдается повышение общего уровня потребления глюкозы по сравнению со здоровыми людьми. Максимальные различия, выражающиеся в снижении градиента уровня метаболизма при переходе от бодрствования к медленному сну, отмечались в тех областях мозга, которые в большей степени участвуют в эмоциональном реагировании на стресс (структуры восходящей активирующей формации, гипоталамуса, миндалевидного тела, передней поясной извилины, коры мезиотемпоральной области и островка) [9]. Именно поэтому лечение инсомний в рамках невротических расстройств проводится в двух направлениях: лечение основного заболевания и инсомнии как ведущего синдрома.
Современный подход к лечению невротических расстройств строится с позиции интегративного подхода, сочетающего в себе психотерапию, психофармакотерапию и социально-средовое воздействие (табл. 2).
Основным методом в сложном терапевтическом комплексе при невротических расстройствах является психотерапия. В настоящее время в распоряжении психотерапевта имеется большой арсенал средств начиная от простых, которые решают задачи симптоматического улучшения, до сложных, направленных на разрешение внутренних конфликтов пациента.
Комбинации перечисленных методов зависят от глубины невротических нарушений, характера невротического синдрома, типа психологического конфликта, индивидуального адаптивного паттерна, возраста, особенностей личности и других субъективных факторов.
Подбор индивидуальной схемы терапии возможен только после тщательного обследования и проводится с учетом всех особенностей заболевания.
В терапии инсомнии как ведущего синдрома при невротических расстройствах до настоящего времени лидируют транквилизаторы – производные бензодиазепина. Однако эти препараты, к сожалению, могут вызывать привыкание, зависимость, характеризуются необходимостью постоянного увеличения дозы при длительном приеме, негативно влияют на течение нарушений дыхания во сне (большинство препаратов), вызывают соматические осложнения (аллергию, воздействие на желудочно-кишечный тракт и др.). Не надо забывать о том, что злоупотребление снотворными препаратами само по себе способствует развитию инсомнии.
Среди наиболее современных гипнотиков следует отметить производные циклопирролона (зопиклон) и имидазопиридина (золпидем). Эти препараты, в отличие от бензодиазепинов, не обладают седативным, анксиолитическим, противосудорожным и миорелаксирующим свойством. К достоинствам препаратов относятся отсутствие привыкания, физиологичность, короткий период полувыведения и, как следствие, отсутствие нарушений дневного бодрствования.
Альтернатива сильнодействующим снотворным на современном рынке лекарств – препараты других фармакологических групп, которые оказывают снотворный эффект.
Среди таких снотворных наиболее часто применяется Донормил (доксиламина сукцинат), который действует одновременно на М-холинергические рецепторы и на Н1-гистаминовые рецепторы в центральной нервной системе. Особенность действия препарата – это отсутствие прямого влияния на сомногенные структуры, воздействие осуществляется на уровне систем бодрствования путем угнетения их активности. Лечение инсомнии доксиламином эффективно и безопасно, что подтверждают зарубежные и отечественные исследования [10].
Другая группа препаратов, применяемых при лечении инсомнии, представляет собой антидепрессанты в низких дозах. У пациентов с депрессией и бессонницей, по данным исследований, седативные антидепрессанты улучшают сон [11]. Вместе с тем достаточно часто антидепрессанты, применяемые в низких дозах, используются как снотворные у пациентов с бессонницей без клинически выраженной депрессии. Преимущество такого подхода заключается в том, что при использовании этих препаратов не развиваются привыкание и физическая зависимость.
Наиболее эффективным из антидепрессантов, применяемых в лечении невротических расстройств с инсомническими нарушениями, является тразодон, который в России представлен лекарственным препаратом Триттико («Анжелини», Италия, распространяется фирмой «ДИЛЕО Фарма»). Препарат оказывает антидепрессивное (тимолептическое) действие, сочетающееся с анксиолитическим, седативным и снотворным эффектом. По фармакологическим свойствам, нейрохимическому действию, взаимодействию с рецепторами он отличается от типичных антидепрессантов тем, что блокирует не только обратный захват серотонина, но и 5НТ2а- и 5НТ2с-рецепторы. Это позволяет нивелировать побочные эффекты других антидепрессантов, такие как увеличение массы тела, сексуальная дисфункция, повышение тревожного возбуждения. Кроме того, тразодон является агонистом 5НТ1а-рецепторов, со стимуляцией которых связывают антидепрессивное действие препаратов. Тразодон не уменьшает депрессивного влияния резерпина, ослабляет центральные эффекты фенамина и периферическое действие норадреналина, не оказывает заметного влияния на нейрональный захват катехоламинов, не обладает холинолитическим действием, блокирует Н1-гистаминовые рецепторы, альфа-адренорецепторы. Это определяет высокий профиль безопасности препарата и возможность его применения у пациентов с сопутствующей сердечно-сосудистой патологией, когнитивными нарушениями и хронической болью. В связи с тем что тразодон с неодинаковой степенью воздействует на рецепторы, преобладающее действие препарата на тот или иной рецептор регулируется его дозировкой. Триттико в дозах, близких к 100 мг, оказывает седативное и снотворное действие. Для получения антидепрессивного эффекта требуется по крайней мере суточная доза препарата 150–300 мг.
В 2011–12 гг. в России под руководством профессора Я.И. Левина было проведено многоцентровое исследование по оценке эффективности и безопасности Триттико в лечении нарушений сна при депрессии. В исследовании приняли участие 30 больных депрессивным расстройством с нарушениями сна в возрасте от 18 до 80 лет. Было показано, что на фоне приема препарата в дозе 150–300 мг отмечается улучшение показателей тревоги и депрессии, субъективных характеристик сна и бодрствования и объективных характеристик структуры сна, в частности увеличение длительности первой стадии, общего времени сна, индекса эффективности сна, продолжительности второй стадии сна и дельта-сна. По отзывам пациентов, а также по отчетам наблюдавших их врачей была отмечена высокая эффективность и безопасность применения этого препарата, в том числе для длительного лечения хронической инсомнии [12].
Иногда в лечении инсомнии, особенно в педиатрической практике, используют побочное седативное действие некоторых ноотропов, в частности аминофенилмасляной кислоты, несмотря на отсутствие доказательной базы эффективности этого препарата.
В последние годы сформировался значительный интерес к снотворным возможностям мелатонина, образно называемого «гормоном ночи», даже «Дракула-гормоном». Будучи гормоном шишковидной железы, он участвует в поддержании нормального циркадианного ритма у человека. Синтетические аналоги мелатонина – это достаточно эффективные и безопасные снотворные средства, которые могут быть рекомендованы во всех случаях инсомнии, у больных любого возраста и с любой сопутствующей патологией (за исключением ревматоидного артрита и системной красной волчанки по данным последних обзоров – прим. науч. ред.) без каких-либо видимых негативных последствий и с высокой степенью переносимости.
Среди других препаратов со снотворным эффектом применяют гомеопатические препараты и травяные сборы.
Медикаментозное лечение инсомнии предпочтительнее начинать с растительных снотворных и гомеопатических препаратов и мелатонина – так называемых безрецептурных средств. При их неэффективности в течение трех – пяти ночей переходят к сильнодействующим современным снотворным препаратам с минимальным риском развития лекарственной зависимости и привыкания (доксиламин, зопиклон, золпидем, залеплон). Для длительного применения в качестве снотворных без риска развития привыкания и зависимости рекомендованы антидепрессанты с седативым эффектом и мелатонинергические препараты.
Важным и необходимым условием эффективности любого терапевтического вмешательства при расстройствах сна является соблюдение гигиены сна [13]. Рекомендуется спать на широкой твердой постели, иметь удобный матрас с ровной поверхностью, более темные тона белья, удобную ночную одежду. Ежедневные физические нагрузки важны для поддержания здорового сна, но могут его нарушить, если выполнять их непосредственно перед сном. Следует поддерживать оптимально комфортный режим температуры и влажности, регулировать степень интенсивности шума. Желательно, чтобы голова в период сна была открытой, в то время как ноги – тепло укрыты. Перед сном следует избегать активной физической деятельности, не переедать и не употреблять большого количества жидкости, содержащие кофеин и другие стимулирующие препараты, не курить, не употреблять алкоголь. Ложиться и вставать необходимо в одно и то же время.
Световой режим цикла «сон – бодрствование» чрезвычайно важен для нормального сна. В дневные часы рекомендуется находиться на ярком свете, что стимулирует механизмы бодрствования и благоприятно сказывается на последующем сне. Непосредственно перед сном эффективны водные процедуры. Изменение температуры тела после приема ванны (повышение и последующее снижение) запускает циркадианный ритм организма. Положительное действие оказывают ванны с веществами, обладающими успокаивающим эффектом: хвоей, морской солью, специальной пеной для ванн и т.д. Еще одним методом, рекомендуемым в комплексной терапии инсомнии, является ароматерапия, которая применяется в виде массажа с эфирными маслами, ингаляций, испарений и ароматических ванн, снотворных травяных подушек [14]. Некоторый эффект при инсомниях различного генеза дают точечный массаж и иглоукалывание. Их применение основано на представлениях древневосточных медиков о наличии на теле человека определенных точек, воздействуя на которые можно активировать системы саморегуляции организма. В комплекс терапии расстройств сна часто включается прослушивание индивидуально подобранной лечебной музыки и «природных шумов» [15, 16].
Среди нефармакологических методов терапии инсомнии при невротических расстройствах безусловно лидируют различные методы психотерапии и поведенческой психокоррекции. Проведенные исследования показали, что психотерапия не менее эффективно улучшает сон, чем лекарственные препараты [17–19]. Патогенетические методы психотерапии невротических расстройств в данной ситуации комбинируют с симптоматическими методами психотерапии инсомнии как ведущего синдрома (табл. 3). Если действие лекарств в отношении сна нередко прекращается почти сразу по окончании лечения, то результаты нормализации режима сна сохраняются на более долгий срок. Кроме того, психотерапия не вызывает привыкания или побочных эффектов, что часто наблюдается при использовании снотворных препаратов.
Таким образом, лечение инсомнии у пациентов с невротическими расстройствами является комплексным и включает прием лекарственных средств и психотерапию. Помощь больным неврозами, страдающими нарушениями сна, требует объединения усилий разных специалистов, в том числе неврологов, сомнологов, психиатров и психотерапевтов.
Ye.A. Korabelnikova
Sechenov First Moscow State Medical University
Contact person: Yelena Aleksandrovna Korabelnikova, e_korabel@mail.ru
Insomnia is the most common type of sleep disorders in neurosis (65–100%) and is identified as one of the most hard-borne and maladaptive manifestations of neurotic disorders. In patients with neurotic condition there are various options of insomnia: how specific (neurotic), and nonspecific (adaptation, psychophysiological insomnia, pseudosolenia, insomnia developing at the background of inadequate sleep hygiene, insomnia related to medications and disorders of biological rhythms). The treatment of these patients includes treatment of the underlying disease, and insomnia as a leading syndrome. According to the results of numerous studies in most cases, the most effective is the combination treatment in which medication is combined with psychotherapy.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.