Возможности цифровых методов оценки сна и поведенческой терапии инсомнии
- Аннотация
- Статья
- Ссылки
- English
Определение и патофизиология инсомнии
Инсомния представляет собой клинический синдром, характеризующийся наличием повторяющихся нарушений инициации, продолжительности, консолидации или качества сна, возникающих несмотря на наличие достаточного количества времени и условий для него и проявляющихся нарушением дневной деятельности различного вида [1, 2].
Одна из наиболее известных базовых моделей патогенеза инсомнии – модель «трех П», предложенная в 1987 г. А. Шпильманом [3, 4]. Такое название она получила в связи с тем, что рассматривает три группы факторов, «виновных» в развитии инсомнии: предрасполагающих (predisposing), провоцирующих (precipitating) и поддерживающих (perpetuating). Факторы первой группы служат фоном для развития заболевания. Они могут сопровождать человека всю жизнь, нарастая и ослабевая, но не вызывая значительных нарушений сна. Дебют инсомнии связан с воздействием провоцирующих факторов. В остром периоде нарушения сна являются реакцией на негативное воздействие (стрессор). Разрешение провоцирующих факторов или адаптация к ним также приводит к уменьшению проявлений инсомнии, но наличие предиспозиции снижает адаптационные возможности пациента и повышает риск проявления поддерживающих факторов и хронизации инсомнии. Любое стрессовое воздействие закономерно сопровождается эмоциональной гиперактивацией. В остром периоде нарушения сна непосредственно связаны с реакцией на стрессовую ситуацию, после ее разрешения сон может восстановиться. Тем не менее при наличии предрасполагающих факторов, высокой интенсивности стресса или затягивании стрессовой ситуации начинают работать поддерживающие факторы, что проявляется в соматической и корковой гиперактивации [4–6].
По мнению ряда исследователей, при инсомнии также нарушается работа системы деактивации, которая поддерживает регулярность цикла «сон – бодрствование» в условиях изменяющейся среды. К проявлениям гиперактивации относят преобладание тонуса симпатической нервной системы на фоне стрессовых воздействий, дисбаланс тормозных и активирующих систем головного мозга. На уровне центральной нервной системы (ЦНС) гиперактивация морфологически затрагивает прежде всего «эмоциональный мозг» – лимбическую зону, связанную с корой и стволом мозга, а именно центрами сна и бодрствования и центрами вегетативной регуляции [6–8]. Связи лимбической системы с корой мозга обусловливают развитие корковой гиперактивации, включающей в себя следующие проявления:
- сенситивные – трудности дифференциации ощущений и расширение сферы болезненных ощущений, повышенная чувствительность к раздражителям, мешающим спать, – звуковым, световым, физиологическим (растянутый мочевой пузырь), самонаблюдение;
- эмоциональные – страх бессонницы и ее последствий, дисфория, депрессия, ипохондрия;
- когнитивные – руминации (навязчивые мысли) перед сном, формирование долговременной памяти о ночных пробуждениях (которые в норме амнезируются), дисфункциональные убеждения в отношении сна [1, 9, 10].
Лечение инсомнии
При острой инсомнии проводить специальное лечение обычно не требуется – после устранения стрессового фактора сон восстанавливается. При существенном нарушении сна возможен кратковременный прием снотворных по назначению врача. Однако в 10% случаев нарушение сна переходит в хроническую форму [11, 12].
Основным методом лечения хронической инсомнии признана когнитивно-поведенческая терапия (КПТ-И) [13]. Это программа мероприятий, направленных на формирование правильных привычек сна и устранение психологических установок, мешающих сну. Курс лечения состоит из 6–8 занятий один раз в неделю по стандартной программе. В программу КПТ-И входят образовательная беседа о сне, причинах бессонницы (инсомнии), способах ее коррекции, терапия ограничения сна (установление определенного времени пребывания в постели), терапия контроля стимуляции (при пробуждении длительностью 30 минут и более необходимо покинуть спальное место и занять себя отвлекающей деятельностью до возникновения сонливости, после которой происходит повторное укладывание в кровать), релаксационные методики (например, расслабление по Джейкобсону), когнитивное реструктурирование (работа с неправильными представлениями о сне и бессоннице), противорецидивная терапия. Во время беседы обсуждаются вопросы регуляции сна, типичные проблемы и пути их преодоления. Каждую неделю пациент получает дополнительные задания, способствующие улучшению сна в домашних условиях [14]. Во время повторных встреч проводятся оценка достигнутых результатов и корректировка назначений. Эффективность КПТ-И – 70%, как и при приеме снотворных средств, однако в долговременной перспективе эффект более устойчив, поскольку формируются правильные привычки сна [15, 16].
Противопоказаниями к проведению КПТ-И являются:
- биполярное расстройство, шизофрения, другие психотические расстройства;
- синдром обструктивного апноэ сна;
- парасомнии;
- эпилепсия;
- выраженная постуральная неустойчивость;
- беременность;
- другие заболевания, при которых возможно ухудшение состояния вследствие ограничения сна [17–19].
Эффективность цифровых методик КПТ-И
Доступность когнитивно-поведенческой терапии существенно ограничена по многим причинам, включая нехватку подготовленных врачей, географическое распределение специалистов, высокую стоимость и недоступность лечения и врачей. В США специалистов по КПТ-И немного – около 700. Из-за недостатка квалифицированных кадров в течение последних 15 лет предлагаются заочные методики проведения КПТ-И на цифровых платформах (сайты, социальные сети, приложения к смартфону) [20]. Они включают в себя самодиагностику по текущему состоянию сна с помощью индекса тяжести инсомнии (ИТИ) и индекса эффективности сна (ИЭС) [21, 22].
Несмотря на то что проведением цифровой КПТ-И (ЦКПТ-И) пациент занимается самостоятельно, в некоторых случаях ее эффективность не уступает таковой при очном варианте терапии [23–25]. По данным C. Zhang и соавт., степень тяжести бессонницы ниже в группе пациентов, прошедших ЦКПТ-И с диагностикой ИТИ, показателей сна (общее время сна, время засыпания, продолжительность ночных пробуждений, окончательное утреннее пробуждение), по сравнению с пациентами, получившими стандартную очную КПТ-И. Из 82 участников исследования 41 был рандомизирован в группу обучения сну, 41 – в группу ЦКПТ-И. Средние баллы ИТИ в группе ЦКПТ-И были значительно ниже, чем в группе обучения сну как после шестинедельного вмешательства (12,7 против 14,9 балла), так и при трехмесячном последующем наблюдении (12,1 против 14,8 балла). Отмечались значительные улучшения по сравнению с периодом до и после вмешательства как для группы обучения сну, так и для группы ЦКПТ-И с высоким эффектом. В группе ЦКПТ-И некоторые показатели дневника сна и шкал были лучше, чем в группе обучения сну, например общее время сна: через три месяца наблюдения – 403,9 против 363,2 минуты, через шесть месяцев – 420,3 против 389,7 минуты. Увеличилась эффективность сна. Через три месяца ИЭС возрос с 76,7 до 87,4%, а через шесть месяцев наблюдения после терапии эффект сохранялся на уровне 87,5%. В этом рандомизированном клиническом исследовании адаптированная к китайской культуре ЦКПТ-И на основе смартфона улучшила состояние, вызванное бессонницей, по сравнению с очной поведенческой терапией [25].
Подобные результаты наблюдали J. Felder и соавт. в исследовании с участием беременных, несмотря на противопоказание к проведению у них КПТ-И. Согласно полученным результатам, в отличие от классической стандартной методики электронная версия КПТ-И может использоваться у данной категории пациентов. Несмотря на распространенность и неблагоприятные последствия пренатальной бессонницы, исследований по оценке вмешательств для уменьшения симптомов бессонницы во время беременности недостаточно [26–28]. В этом рандомизированном клиническом исследовании беременные наблюдались в течение полутора лет. Из 2258 женщин, прошедших оценку соответствия требованиям с помощью онлайн-анкеты самоотчета, 208 были рандомизированы для получения ЦКПТ-И (n = 105) или стандартного лечения (n = 103) бессонницы. Срок гестации составил до 28 недель. Беременные имели выраженные нарушения сна или нарушения соответствовали критериям наличия бессонницы, определенным с помощью анкет самоотчета. ЦКПТ-И состояла из шести еженедельных сеансов продолжительностью 20 минут каждый. Все результаты оценивались удаленно с использованием анкет самоотчета, получаемых через онлайн-опросы. Женщины, рандомизированные для получения ЦКПТ-И, отмечали статистически значимо большее снижение тяжести симптомов бессонницы по сравнению с исходным уровнем. В этом исследовании ЦКПТ-И оказалась эффективным, безопасным и приемлемым вмешательством для снижения симптомов бессонницы во время беременности [29].
В 2021 г. появилось первое и пока единственное электронное приложение для лечения хронической инсомнии, одобренное Управлением по контролю качества пищевых продуктов и лекарственных средств США (Food and Drug Administration) – Sleep Healthy Using the Internet (SHUTi) или Somryst. По данным плацебо-контролируемых рандомизированных исследований, состояние пациентов с инсомнией улучшается по ряду основных показателей, оцениваемых в ходе проведения классической КПТ-И: ИТИ общей продолжительности сна, времени бодрствования после начала сна, эффективности сна, латентному периоду сна. Терапия с помощью этой цифровой программы продолжается девять недель. Ее можно проводить с помощью смартфона или планшета. Программа включает основные элементы КПТ-И: терапию ограничения сна, терапию контроля над стимулом, когнитивную реструктуризацию. Каждый элемент программы добавляется один раз в неделю. Пациент ведет электронный дневник сна, без его заполнения он не сможет перейти к следующему этапу терапии. Доступ к программе Somryst пациент получает после консультации специалиста.
В клиническом исследовании F. Forma и соавт. показано, что количество времени, затрачиваемое на засыпание, сокращается на 45%, количество времени, проводимое без сна ночью, – на 52%, выраженность симптомов бессонницы согласно индексу тяжести инсомнии – на 45%. Как показал метаанализ, на текущий момент существует еще три онлайн-программы (с применением дистанционных электронных устройств) [30, 31].
В рандомизированном исследовании L. Ritterband и соавт. изучали эффективность интернет-программы SHUTi. Продолжительность терапии – шесть недель. В нее входят стандартные методики: образовательная беседа о сне и бессоннице, терапия ограничения сна и терапия контроля над стимулами, соблюдение правил гигиены сна, когнитивное реструктурирование, противорецидивная терапия. Вначале пациент заполняет электронную версию ИТИ и дневник сна, после чего определяется индивидуальный режим ограничения сна. Если пациент заполнит меньше пяти дневников, рекомендации по терапии сна останутся прежними. Чтобы больной придерживался рекомендаций, ему каждый день отправляют уведомления по электронной почте или телефонному мессенджеру. Согласно результатам исследования, данная интернет-программа превосходит очные сессии со специалистом КПТ-И по параметрам пробуждения после начала сна (на 55%) и эффективности сна (на 16%). Авторы выявили положительный эффект у 70% пациентов после прохождения программы SHUTi в течение года по индексу эффективности сна, пробуждению после сна и тяжести инсомнии [32].
Исследование эффективности КПТ-И с помощью программы SHUTi проводилась также в Норвегии. S. Hagatun и соавт. провели его по протоколу L. Ritterband и соавт. Каждая методика использовалась в течение 45–60 минут (по сравнению со стандартной 15-минутной методикой). Этапы выполнения и возможность перехода к следующему заданию были аналогичны таковым в указанном выше исследовании. Пациент по мере прохождения курса получает рекомендации в виде записи видеороликов, инструкций экспертов и анимаций. Испытуемый, который более двух раз в неделю не заполняет дневник в течение первых двух модулей, не может двигаться дальше. Перед началом применения каждой методики пациент заполняет ИЭС. Эффективность этой программы оказалась выше эффективности очных консультаций КПТ-И. В течение шести месяцев сохранялся положительный эффект, поскольку пациент получил возможность самостоятельно корректировать возможные обострения нарушения сна благодаря противорецидивной терапии [33]. Данные подтверждены на выборке из 5349 человек в исследовании O. Vedaa и соавт. по стандартной схеме проведения КПТ-И с использованием SHUTi [34].
В исследовании N. Vincentи и S. Lewycky оценивали аналогичную программу КПТ-И с пятью модулями:
- образовательная беседа о сне, инсомнии и способах ее коррекции + избегание часов для снижения уровня тревоги ночью;
- гигиена сна и терапия контроля над стимулами;
- релаксационная практика: дыхательные упражнения, прогрессивная мышечная релаксация, образ-индуцированная релаксация, самогипноз;
- терапия ограничения сна и постепенная отмена снотворных препаратов (при их приеме);
- когнитивное реструктурирование.
Особенностями этой программы были:
- обучающие видеофайлы с техниками мышечной релаксации;
- информационные материалы по когнитивному реструктурированию и физиологии сна, бессоннице и способах ее коррекции [35].
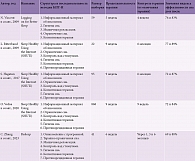
Исследования программ ЦКПТ-И представлены в таблице.
Упомянутые программы ЦКПТ-И отличаются количеством использованных методик и их последовательностью (см. таблицу). Курс лечения составляет от пяти до девяти недель в зависимости от продолжительности противорецидивной терапии. Помимо дистанционного прохождения цифровой терапии к преимуществам данной методики относится экономия времени на каждый сеанс – 10–20 минут вместо 45–60 минут очных консультаций с врачом. Авторы представленных выше исследований пользовались тремя программами, одна из которых утверждена FDA. Они применяли разные модификации, но улучшение эффективности сна не превышало 20%. Это связано с тем, что средний ИЭС среди групп исследования составляет 69–77%, после терапии увеличивается до 83–89%. Образовательная беседа об инсомнии, терапия контроля над стимулами, ограничение сна и когнитивная терапия предусмотрены всеми программами. Однако не во всех программах представлены техники мышечной релаксации и противорецидивная терапия.
Отечественная программа «Дневник сна»
В России также продолжается разработка и внедрение цифровых методов коррекции нарушений сна. В 2024 г. была представлена свободно распространяемая программа, разработанная специалистами Российского общества сомнологов совместно с компанией «Буарон». Она существует в виде мобильного приложения «Дневник сна» на платформе Google Play и «Дневник сна – качественный сон» на App Store. Программа позволяет вводить данные о сне в электронной форме, представлять их в графическом и табличном виде. Предусмотрена возможность установления ежедневных напоминаний о необходимости ввода информации в дневник. В приложении присутствует модуль поведенческой коррекции инсомнии, рассчитанный на пять недель и включающий рекомендации по соблюдению режима, обеспечению условий для сна, ограничению стимуляции, применению расслабляющих техник и физических нагрузок. Дневник позволяет отслеживать изменение показателей сна при соблюдении рекомендаций. Приложение обеспечивает контроль изменения показателей сна на фоне лекарственной терапии, поскольку существует возможность отправлять данные врачу в виде PDF-файла.
Заключение
Цифровые программы КПТ-И, активно внедряемые в клиническую практику, показали эффективность в ряде исследований высокого качества, что подтверждается данными метаанализа [23]. С учетом недостатка подготовленных специалистов, способных проводить когнитивно-поведенческую терапию инсомнии в очном варианте, а также доступности ЦКПТ-И и простоты ее использования, она становится адекватной альтернативой классическому методу. Пациент имеет возможность получать необходимую информацию о своем сне и использовать методы из арсенала КПТ-И: ограничение сна, контроль над стимулами, гигиену сна, мышечную релаксацию и когнитивную терапию в удобное время с помощью смартфона или иного электронного устройства. Цифровые методы оценки и коррекции инсомнии продемонстрировали эффективность, сопоставимую с таковой в очной терапии. Исследования, сравнивающие ЦКПТ-И в одной и той же цифровой программе, отсутствуют.
Публикация подготовлена при поддержке ООО «Буарон».
N.A. Gorbachev, M.G. Poluektov, PhD, Assoc. Prof.
I.M. Sechenov First Moscow State Medical University
Contact person: Nikita A. Gorbachev, nikit.gorbacheff@yandex.ru
The need to develop digital methods for assessing various diseases, including sleep disorders, is important. Research is underway on online versions and mobile applications for cognitive-behavioral therapy for chronic insomnia (CBT-I). Five applications including the domestic program ‘Sleep Diary’, have been developed and validated to perform unattended CBT-I. According to the authors, digital CBT-I is not inferior in its effectiveness in correcting sleep disorders compared to face-to-face therapy. The review provides comparative data on the functions and features of these methods.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.