Синдром вегетативной дистонии и расстройства сна
- Аннотация
- Статья
- Ссылки
- English
![Рис. 1. Поражения мозга при эпидемическом энцефалите (рисунок из оригинальной работы C. von Economo) [9]. Горизонтальной штриховкой выделены области, поражение которых вызывает бессонницу, косой – сонливость](/upload/resize_cache/iblock/9d2/195_350_1/poluektov1.jpg)
Регуляция вегетативных функций
В 1800 г. французский врач M. Bichat предложил разделить все функции живого организма на две группы: анимальные (животные) и вегетативные (растительные). Вегетативные функции, по его мнению, являются общими для растений и животных. К ним относятся рост и размножение. Ощущения, движения, речь, иначе говоря, то, что свойственно животным или человеку и отсутствует у растений, он отнес к анимальным функциям. В дальнейшем было показано, что вегетативные функции регулирует часть нервной системы, названная вегетативной нервной системой. Этот термин ввел в практику британский физиолог J. Reil в 1807 г.
В настоящее время к вегетативным функциям относят регуляцию деятельности сердечно-сосудистой, дыхательной систем, системы пищеварения, выделения, терморегуляции и участие в процессах репродукции и обмена веществ [1, 2]. Эти функции не могут быть произвольно вызваны или прекращены, поэтому английский физиолог J. Langley назвал вегетативную нервную систему автономной. Однако «автономия» вегетативной нервной системы от высших отделов головного мозга весьма относительна, так как импульсы, поступающие от коры больших полушарий головного мозга к центрам вегетативной нервной системы, могут изменять работу внутренних органов. Именно J. Langley впервые описал общий план строения вегетативной нервной системы, определил места выхода вегетативных волокон из центральной нервной системы, установил их анатомические и функциональные особенности, выделил в вегетативной нервной системе симпатический (1898) и парасимпатический (1905) отделы [1, 3].
Главным интегративным центром вегетативной регуляции является гипоталамус. В этом небольшом по размеру образовании содержится 32 ядра. В нем расположены центры регуляции температуры тела, потребления пищи, водного баланса, полового и эмоционального поведения. Благодаря связям с жизненными центрами продолговатого мозга гипоталамус влияет также на сердечно-сосудистые и дыхательные рефлексы.
Исследования нобелевского лауреата W. Hess показали наличие в гипоталамусе двух функционально различных зон регуляции вегетативной сферы. Так, стимуляция задней области гипоталамуса вызывала комплекс вегетативных реакций, характерных для раздражения симпатической нервной системы: увеличение частоты и силы сердечных сокращений, повышение артериального давления и температуры тела, расширение зрачков, торможение перистальтики кишечника и пр. Данная область, ответственная за мобилизацию и расходование энергетических ресурсов организма при активной его деятельности, была названа W. Hess эрготропной системой мозга. Раздражение преоптической и передней областей гипоталамуса сопровождалось признаками активации парасимпатической нервной системы: урежением ритма сердца, снижением артериального давления, сужением зрачков, увеличением перистальтики и секреции желудка, кишечника и т.д. Данная область гипоталамуса, обеспечивающая процессы отдыха, восстановления и накопления энергетических ресурсов организма, была обозначена W. Hess как трофотропная система [4]. В дальнейшем было показано, что эрготропная и трофотропная области перекрывают друг друга, и можно только лишь условно говорить о преобладании их в заднем и переднем гипоталамусе.
Одной из важнейших функций гипоталамуса как центра интеграции вегетативных влияний на различные системы организма является обеспечение целостных реакций направленного поведения и эмоционального реагирования. Роль гипоталамуса в этом аспекте была продемонстрирована J. Papez (1937). J. Papez выдвинул гипотезу о существовании единой системы, объединяющей ряд структур мозга и образующей мозговой субстрат эмоций (теорию круга эмоций) [5]. Эта система представляет замкнутую цепь и включает гипоталамус, передневентральное ядро таламуса, поясную извилину, гиппокамп и мамиллярные ядра гипоталамуса. Позднее, в 1952 г., эта структура была названа P. MacLean лимбической системой (название учитывало, что поясная извилина окаймляет основание переднего мозга). Источником возбуждения лимбической системы является гипоталамус, активность которого модулируют нижележащие структуры среднего мозга, через таламус возбуждение передается к поясной извилине коры больших полушарий. По J. Papez, поясная извилина является субстратом осознанных эмоциональных переживаний. Сигналы от поясной извилины через гиппокамп и мамиллярные тела вновь достигают гипоталамуса, обеспечивая обратную связь в лимбической системе. Таким образом, субъективные переживания, возникающие на уровне коры, контролируют висцеральные и моторные проявления эмоций. При этом вегетативное сопровождение предвосхищаемого эмоцией акта начинает осуществляться раньше, чем сам этот акт, по образному выражению «сердце собаки идет к хозяину раньше, чем сама собака» (цит. по [1]).
Такое предвосхищение вегетативного обеспечения деятельности в условиях стрессовой ситуации или же при отказе от проявления поведенческой реакции может оказаться избыточным, не соответствующим потребностям организма. При регулярном предъявлении подобных стимулов вегетативная нервная система оказывается не в состоянии действовать сбалансированно, уравновешивая эрготропные и трофотропные влияния на внутренние органы. При наличии наследственной предрасположенности к нарушению деятельности вегетативной нервной системы, под влиянием хронического стресса, производственных нагрузок, в критические периоды жизни организма человека, когда происходит гормональная перестройка, создаются условия для развития нарушений деятельности в различных системах организма, обусловленных именно этой несбалансированностью влияния со стороны разных отделов вегетативной нервной системы.
Подчеркивая ведущую роль психогенного фактора в развитии нарушений вегетативной нервной системы, часто в обозначении патологии такого рода используют термин «психосоматика», впервые предложенный психиатром J. Heinroth (1818) [6].
Клинические проявления и диагноз синдрома вегетативной дистонии
Изучение механизмов развития вегетативных расстройств в Советском Союзе и Российской Федерации активно осуществлялось в лаборатории патологии вегетативной нервной системы Первого ММИ им. И.М. Сеченова под руководством академика А.М. Вейна. В результате этой работы была предложена классификация нарушений деятельности вегетативной нервной системы в форме синдрома вегетативной дистонии (СВД) с учетом уровня нарушения регуляции вегетативной нервной системы (сегментарный или надсегментарный):
-
психовегетативный синдром, развивающийся при поражении центров вегетативной регуляции, – всегда надсегментарный;
-
синдром периферической вегетативной недостаточности, обусловленный органическим поражением сегментарных вегетативных аппаратов;
-
ангиотрофоалгический синдром, в основе которого лежит поражение смешанных нервов, сплетений и корешков, иннервирующих конечности [1, 2, 7].
Несмотря на разделение, существует тесная взаимосвязь упомянутых состояний с учетом общности вегетативных структур, задействованных в их развитии. Так, психовегетативный синдром формируется как реакция на любую болезнь, в том числе и на прогрессирующую вегетативную недостаточность, и на ангиотрофоалгический синдром, сопровождающийся сильной болью. Ангиотрофоалгический синдром также может быть частью психовегетативного синдрома (болезнь Рейно).
В настоящее время термин «психовегетативный синдром» в клинической практике почти не используется, в качестве семиотического эквивалента широко применяется термин «синдром вегетативной дистонии» [2]. При этом речь идет о «чистом» синдроме, развившемся вне связи с органическими соматическими и неврологическими заболеваниями или формами психической патологии.
Клинические проявления СВД включают в себя нарушения деятельности различных систем организма:
-
в сердечно-сосудистой системе – тахикардия, кардиалгии, колебания уровня артериального давления, дистальный акроцианоз, феномен Рейно;
-
в дыхательной системе – ощущение нехватки воздуха, «пустого» дыхания, одышка;
-
в желудочно-кишечном тракте – тошнота, рвота, необъяснимые запоры или поносы, ощущение «кома» в горле;
-
в терморегуляторной сфере – неинфекционный субфебрилитет, периодические ознобы, диффузный или локальный гипергидроз;
-
в системе регуляции равновесия – несистемное головокружение, чувство «дурноты» в голове, липотимические и обморочные состояния;
-
в урогенитальной сфере – поллакиурия, цисталгия, диспареуния.
При постановке диагноза СВД ключевыми являются следующие критерии:
-
полисистемность проявлений;
-
необычность и подвижность симптомов;
-
связь симптомов с эмоциональным состоянием. В этом отношении СВД подразделяется на перманентную и пароксизмальную формы;
-
формирование поведенческих реакций (избегающее поведение в отношении факторов, провоцирующих панические атаки, болевое поведение);
-
отсутствие органической патологии при обследовании [2].
В Международной классификации болезней 10-го пересмотра СВД рассматривается в разделе психических расстройств с кодом F45.3 как «Соматоформная дисфункция вегетативной нервной системы». При этом указывается, что симптоматика, предъявляемая пациентом, подобна той, которая возникает при повреждении органа или системы органов, преимущественно или полностью иннервируемых и контролируемых вегетативной нервной системой, то есть сердечно-сосудистой, дыхательной и мочеполовой системами, желудочно-кишечным трактом. Симптомы при этом обычно бывают двух типов, ни один из которых не указывает на нарушение конкретного органа или системы.
Первый тип симптомов – это жалобы, основанные на объективных признаках вегетативного раздражения: сердцебиение, потливость, покраснение, тремор, выражение страха и беспокойства относительно возможного нарушения здоровья. Второй – субъективные жалобы неспецифического или изменчивого характера, такие как быстротечные боли по всему телу, ощущение жара, тяжести, усталости или вздутия.
При постановке диагноза необходимо дифференцировать вегетативные проявления при «чистом» СВД от проявлений генерализованного тревожного или соматизированного расстройства. Диагноз генерализованного тревожного расстройства основывается на преобладании психологических компонентов вегетативного возбуждения (страхе и тревожных предчувствиях), а также на отсутствии постоянного отнесения других симптомов к определенному органу или системе. Вегетативные симптомы могут возникать и при соматизированных расстройствах, но по сравнению с рядом других ощущений они не обладают ни выраженностью, ни постоянством и не приписываются все время к одному органу или системе [8].
Общность механизмов регуляции вегетативных функций и сна как основа коморбидности
В литературе, посвященной СВД, нарушения сна часто упоминаются в структуре этого синдрома. Так, согласно разработанной в отделе патологии вегетативной нервной системы таблице оценки вегетативного тонуса (А.Д. Соловьева, 1981), позднее засыпание и раннее пробуждение, короткий беспокойный сон со множеством сновидений и наличие нарушения сна расцениваются как признаки симпатикотонии, а глубокий продолжительный сон, замедленный переход к активному бодрствованию по утрам и повышенная сонливость днем – парамимпатикотонии. Нарушения сна также упоминаются в «Вопроснике для выявления признаков вегетативных изменений» той же лаборатории [1]. Подобного рода воззрения связаны с представлением о роли гипоталамуса как высшего интегративного центра регуляции вегетативных функций, в том числе и генерации состояния сна как жизненно важного для человека. Во многих исследованиях, посвященных проблеме СВД, нарушения сна определяются как исключительно коморбидное этому синдрому состояние.
В связи с этим возникает вопрос о патогенетической связи вегетативных нарушений и расстройств сна при СВД. Может ли это быть обусловлено морфофункциональными причинами? Действительно, поражение интегративного органа нервной системы – гипоталамуса сопровождается нарушениями сна и бодрствования. Это продемонстрировал C. von Economo (1917) у больных эпидемическим летаргическим энцефалитом. В статье об этом заболевании, названном его именем, C. von Economo отметил локализацию поражений в глубинных отделах мозга, вызывающих бессонницу и сонливость (рис. 1) [9]. В дальнейших исследованиях было подтверждено, что ключевым центром, играющим роль в генерации медленноволнового сна, является вентролатеральное ядро преоптической области (ventrolateral preoptic nucleus – VLPO), расположенное в переднем отделе гипоталамуса. Согласно «флип-флоп» модели C. Saper (2001), важную роль в поддержании уровня бодрствования играет гипоталамический пептид орексин/гипокретин. Он вырабатывается в ядрах латерального гипоталамуса и обеспечивает поддержание стабильного состояния сна или бодрствования и медленного или быстрого сна («подпружинивает» их). Между VLPO и центром продукции орексина осуществляется сложное взаимодействие, реализуемое через активность дорзомедиального ядра гипоталамуса. Этот центр получает информацию, необходимую для регуляции суточных ритмов, пищевого поведения, массы тела и энергетического обмена, и передает ее дальше в структуры, ответственные за регуляцию сна и бодрствования (VLPO и латеральные ядра), поддержание температуры тела и секрецию кортикостероидов [10].
Согласно наиболее распространенной гиперактивационной теории патогенеза инсомнии, нарушения сна развиваются на фоне наличия предиспозиции (сенситизация корковых нейронов, «неправильное» поведение, высокий уровень личностной тревоги, низкий уровень личного «счастья»). На этом фоне отмечается и повышение активности систем организма, «завязанных» на гипоталамическую регуляцию. Показано, что у больных инсомнией увеличена суточная секреция кортизола и изменен профиль этой секреции, изменены симпатико-парасимпатические соотношения в сторону симпатикотонии как в дневное, так и в ночное время [11]. Неудивительно, если такая гиперактивация будет отражаться и на состоянии центральных систем регуляции вегетативной деятельности, вызывая различные жалобы «вегетативного» характера. E. Nofzinger и соавт. (2006) с помощью методов позитронной эмиссионной томографии обнаружили у пациентов с инсомнией повышение метаболизма меченой глюкозы в покрышке моста, таламокортикальных путях, лобной, передней височной и передней угловой извилинах, передней части поясной извилины [12]. Некоторые из этих структур входят в круг J. Papez, участвуя и в регуляции вегетативной деятельности.
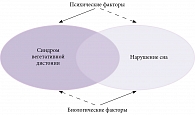
Тем не менее не у всех больных СВД присутствуют нарушения сна, в то же время и при инсомнии нарушения вегетативной регуляции не облигатны. Взаимосвязь этих двух состояний гипотетически можно представить на схеме (рис. 2). При этом проявлению симптомов СВД также способствуют и биологические факторы (проблема «выбора симптома»), а инсомнии – психогенные (гиперактивация и последующее нарушение психической саморегуляции при инсомнии).
Таким образом, теоретически возможно связать нарушения сна по типу инсомнии с проявлениями вегетативной дизрегуляции, однако доказать наличие этого можно лишь проведением клинических исследований. Поскольку концепция синдрома вегетативной дистонии за рубежом не признана, соответствующие публикации в зарубежной литературе отсутствуют. В отечественных диссертационных работах упоминается лишь частое выявление расстройств сна в структуре СВД без обсуждения характера причинно-следственной связи между ними [13, 14].
Инсомния при синдроме вегетативной дистонии
В настоящее время расстройства сна, возникающие при СВД, рассматриваются в рамках одного из подтипов инсомнии – инсомнии при психических расстройствах (имеется в виду соматоформная дисфункция вегетативной нервной системы). Нарушения сна при этом состоянии неспецифичны и развиваются в рамках инсомнии любого генеза.
Пресомнические расстройства – это трудности начала сна, при этом наиболее частой жалобой являются трудности засыпания. При длительном течении могут формироваться патологические ритуалы отхода ко сну, а также «боязнь постели» и «страх ненаступления сна». Возникающее желание спать улетучивается, как только больные оказываются в постели, возникают тягостные мысли и воспоминания, усиливается двигательная активность в стремлении найти удобную позу. Наступающая дремота прерывается малейшим звуком, физиологическими миоклониями. Количественным критерием наличия пресомнического расстройства является продолжительность засыпания, превышающая 30 минут.
Интрасомнические расстройства включают частые ночные пробуждения, после которых пациент долго не может уснуть. Пробуждения обусловлены факторами как внешними (прежде всего шумом), так и внутренними (боли, позывы к мочеиспусканию, вегетативные сдвиги). Все эти стимулы могут пробуждать и здоровых людей, обладающих хорошим сном. У больных инсомнией порог пробуждения резко снижен и процесс засыпания затруднен, а после эпизода пробуждения он оказывается еще более осложненным. Снижение порога пробуждения в значительной степени обусловлено недостаточной глубиной сна. Наиболее часто использующимся количественным критерием наличия интрасомнического расстройства является продолжительность времени бодрствования в период сна (время от момента засыпания до утреннего пробуждения) более 30 минут.
Постсомнические расстройства возникают в ближайший период времени после пробуждения, как правило, это раннее утреннее пробуждение с невозможностью последующего засыпания. Частым триггером такого эпизода является предутренний поход в туалетную комнату. Проблемой ранние утренние пробуждения становятся в том случае, когда сокращают длительность общего времени сна до 6,5 часов.
В феноменологию расстройств сна при инсомнии входят также жалобы на общую неудовлетворенность ночным сном, чуткий сон, отсутствие освежающего эффекта ночного сна. Одним из предлагаемых для оценки качества ночного сна параметров является индекс эффективности сна (отношение времени сна ко всему времени пребывания в постели). В норме этот показатель должен быть не менее 85% [15].
Провоцирующие факторы. В качестве провоцирующего фактора развития инсомнии может выступать любое стрессовое событие. Это может быть биологический стресс: обострение или дебют заболевания (у 22% пациентов с инсомнией, согласно C. Bastien и соавт. (2011) [16]). Психологический стресс: конфликт с начальником или сотрудниками, повышенная нагрузка на работе, конфликты в семье, развод супругов – является вторым по распространенности провоцирующим фактором инсомнии после проблем со здоровьем. Начало инсомнии может быть также спровоцировано такими событиями, как рождение ребенка и уход за ним, перелет в другой часовой пояс.
Поддерживающие факторы. Любое стрессовое воздействие закономерно сопровождается эмоциональной гиперактивацией. В остром периоде нарушения сна связаны непосредственно с реакцией на стрессовую ситуацию, после ее разрешения сон может восстановиться. Однако при наличии предрасполагающих факторов, высокой интенсивности стресса или затягивании стрессовой ситуации обнаруживаются поддерживающие факторы, которые представлены проявлениями соматической и корковой гиперактивации. По мнению некоторых исследователей, при инсомнии развивается также нарушение работы системы деактивации, которая поддерживает регулярность цикла «сон – бодрствование» в условиях изменяющейся среды.
Лечение инсомнии при СВД
Поскольку в настоящее время наличие причинно-следственной связи инсомнии и СВД не доказано, то лечение обоих состояний проводится одновременно. Эмпирически показано, что некоторые лекарственные препараты (транквилизаторы, малые нейролептики, антидепрессанты с седативным действием) оказывают положительный эффект как на проявления СВД, так и на инсомнию.
Наиболее часто использующиеся в мировой практике рекомендации по лечению хронической инсомнии были опубликованы в 2005 г. по результатам работы согласительного комитета Национального института здоровья США с уточнением клинических аспектов в форме рекомендаций Американской академии медицины сна в 2008 г. [17, 18].
По результатам работы согласительного комитета было признано, что независимо от клинической формы инсомнии методом выбора является применение поведенческих техник, включающих как нормализацию гигиены сна, так и активное изменение условий сна (собственно поведенческая терапия) и представлений о собственном сне (когнитивная терапия).
Гигиена сна представляет собой достаточно широкое понятие, регламентирующее организацию среды обитания и поведения человека с целью достижения максимального качества сна. Основными рекомендациями в рамках поддержания правильной гигиены сна являются:
-
обеспечение комфортного окружения сна;
-
понижение уровня физической и умственной активности в период, предшествующий сну;
-
исключение приема стимулирующих и мешающих засыпанию веществ и пищевых продуктов;
-
установление и соблюдение регулярного распорядка подъема и отхода ко сну (режим сна);
-
использование постели только для сна.
К наиболее известным формам поведенческой терапии инсомнии относятся:
-
релаксационные тренинги (аутотренинг, обучение дыханию животом);
-
метод ограничения внешней стимуляции (ложиться спать, только когда чувствуется сонливость, если в течение 20 минут пребывания в постели вечером или ночью пациент не заснул – вставать, заниматься чем-то нейтральным, когда появляется ощущение сонливости – возвращаться в постель);
-
терапия ограничением сна (ограничить время пребывания в постели тем временем, в течение которого, по мнению больного, он спит; затем, если субъективно он начинает ощущать, что не менее 85% этого времени он действительно проводит во сне, дать ему возможность увеличивать время пребывания в постели на десять минут каждые три дня).
Когнитивные методики поведенческой терапии включают разъяснение пациенту основ физиологии сна, правил гигиены сна, чтобы скорректировать искаженные или завышенные ожидания в отношении продолжительности или качества своего сна. Большую помощь могут оказать полисомнография и обсуждение с пациентом результатов исследования, что дает возможность объективизировать картину сна. К преимуществам поведенческой терапии инсомнии относятся отсутствие каких-либо негативных нежелательных явлений, неспецифичность (возможно применение при любой форме инсомнии) и продолжительность положительного эффекта по окончании лечения по сравнению с другими методами.
Фармакологические методы лечения инсомнии подразумевают применение бензодиазепиновых и небензодиазепиновых лекарственных средств со снотворным действием.
Снотворный эффект производных бензодиазепина объясняется тем, что, аллостерически взаимодействуя с соответствующими рецепторами, входящими в структуру ГАМКА-рецепторного комплекса, они увеличивают сродство ГАМК к своему рецептору, способствуя тем самым большему поступлению ионов хлора внутрь нейронов, что сопровождается повышением тормозного постсинаптического потенциала и снижением нейронной возбудимости. Снотворное действие бензодиазепиновых препаратов обеспечивается за счет связывания с альфа-1-субъединицей, составляющей ГАМКА-рецепторный комплекс. Бензодиазепины также характеризуются анксиолитическим, миорелаксирующим, антиэпилептическим, амнестическим эффектом. Единственным препаратом из производных бензодиазепина, применяемых при расстройствах сна, который имеет в показаниях к применению также СВД, является феназепам [19].
К небензодиазепиновым лигандам ГАМКА-рецепторного комплекса относятся препараты, не имеющие в своей структуре бензодиазепинового элемента (комбинации бензольного и диазепинового колец), тем не менее проявляющие сродство к местам прикрепления бензодиазепинов. Это так называемые Z-препараты – зопиклон (циклопирролоновое производное), золпидем (имидазопиридин), залеплон (пиразолопиримидин). Особенностью действия этих субстанций является максимальная аффинность к альфа-1-субъединице этого рецепторного комплекса, отвечающей за снотворное действие, с минимальным сродством к зонам связывания, отвечающим за другие, нежелательные эффекты бензодиазепинов. По сравнению с большинством доступных бензодиазепиновых снотворных Z-препараты имеют достаточно короткий период полужизни (от минимального значения один час у залеплона до максимального в пять часов – у зопиклона).
Другой возможностью фармакологической индукции сна при инсомнии является торможение мозговой гистаминергической системы путем применения блокаторов центральных H1-гистаминовых рецепторов. Одним из таких препаратов является доксиламин, зарегистрированный в Российской Федерации под названием Донормил [20]. Донормил обладает седативным и снотворным действием и рекомендуется к применению при кратковременных расстройствах сна в течение двух – пяти дней. Поскольку СВД является вариабельным состоянием с периодами стабилизации и ухудшения симптоматики, чаще всего связанных с преходящими стрессовыми ситуациями, то применение препарата короткими курсами оправдано для купирования расстройств сна в этот период, при этом полезным может оказаться и умеренный седативный эффект Донормила.
В Российской Федерации проводилось несколько несравнительных постмаркетинговых исследований препарата Донормил. В Московском городском сомнологическом центре 50 больных с нарушениями сна получали препарат по назначению врача. На этом фоне отмечалось улучшение как субъективных (по анкете), так и объективных (согласно данным полисомнографии) показателей сна. Это выражалось в уменьшении времени засыпания и числа пробуждений ночью, увеличении общей продолжительности сна и продолжительности быстрого сна, улучшении качества ночного сна и утреннего пробуждения, повышении индекса качества сна [21]. Было показано положительное влияние препарата на показатели субъективной оценки сна больных, перенесших ишемический инсульт [22], и при нарушениях сна у больных психическими расстройствами [23].
При лечении хронических форм инсомнии также применяют синтетические аналоги гормона шишковидной железы мелатонина. Мелатонин обладает легким снотворным и значительно более выраженным хронобиотическим (регулирующим циркадные ритмы) действием. Показано, что гипнотическое действие мелатонина возрастает при снижении его внутренней продукции, то есть у людей старших возрастных групп [24].
Другой группой лекарственных препаратов, используемых для лечения инсомнии, являются антидепрессанты с седативным действием. В отношении влияния на сон доказан положительный эффект тразодона. Он представляет собой антагонист 5HT2A-, 5HT2B-, 5HT2C-серотониновых рецепторов и частичный агонист 5HT1A-рецепторов со свойствами ингибитора обратного захвата серотонина. Гипнотические свойства этого лекарственного препарата связывают с его воздействием на 5HT2A- и альфа-1-
адренорецепторы. Тразодон в отличие от других серотонинергических антидепрессантов не оказывает негативного влияния на половую функцию и массу тела. Препарат не вызывает тахикардии, в связи с отсутствием холинолитического действия не влияет на когнитивные функции.
Амитриптилин является «классическим» трициклическим, назначаемым при различных депрессивных состояниях антидепрессантом с седативным действием. Антидепрессивный эффект препарата объясняется блокадой обратного захвата норадреналина и серотонина. У амитриптилина обнаруживается антигистаминная активность, которой и объясняют снотворный эффект. Препарат оказывает выраженное холинолитическое действие, чем обусловлены часто возникающие побочные эффекты в виде сухости во рту, тахикардии, расстройства аккомодации, задержки мочеиспускания, запоров, нарушений сердечного ритма.
Тетрациклический антидепрессант миансерин применяют при вторичных инсомниях, как правило обусловленных текущим психическим заболеванием. Седативное и снотворное действие миансерина обеспечивается за счет блокады H1-гистаминовых и альфа-1-адренорецепторов. При нарушениях сна вторичного характера применяется и другой тетрациклический препарат миртазапин, обладающий схожим механизмом снотворного действия.
Доказательная база для применения в лечении инсомнии нейролептиков в настоящее время отсутствует, тем не менее в отечественной клинической практике в качестве снотворных средств применяют алимемазин, хлорпротиксен, кветиапин, иногда клозапин. Показания к применению при СВД имеются только у первого из них.
Седативное действие некоторых ноотропных препаратов иногда используют при лечении нарушений сна, преимущественно в педиатрической практике. Чаще всего назначается препарат аминофенилмасляной кислоты. Его седативный эффект обусловлен воздействием на ГАМКB-рецепторы. Несмотря на то что сведения о фармакологических свойствах и клинических исследованиях аминофенилмасляной кислоты очень скудные, препарат широко используется в детской неврологической практике, особенно у детей с СВД.
Препараты валерианы широко применяются при различных нарушениях сна, несмотря на то что в плацебоконтролируемых исследованиях было продемонстрировано отсутствие у них клинически значимого эффекта. Многие комплексные лекарственные средства, содержащие валериану¸ также показаны к применению при СВД. При употреблении лекарственных средств, содержащих валериану, описаны токсические поражения печени [25].
Заключение
Несмотря на то что синдром вегетативной дистонии является отечественной «наработкой» и не признается за рубежом в том виде, в каком рассматривается у нас, представление о возможности существования вегетативной дисфункции без отчетливого психопатологического синдрома имеет свое физиологическое обоснование. Оно базируется как на старом представлении о надсегментарной регуляции вегетативной деятельности, так и на результатах современных исследований, выявивших морфофункциональную перестройку соответствующих отделов мозга, инициированную «функциональными» нарушениями. То же самое наблюдается при изучении мозга больных инсомнией – показано, например, что по мере персистирования инсомнии уменьшается объем гиппокампов [26]. Несомненно, что взаимное влияние вегетативных и инсомнических нарушений требует дальнейшего изучения с привлечением современных методов исследований.
M.G. Poluektov
Sechenov First Moscow State Medical University
Contact person: Mikhail Guryevich Poluektov, polouekt@mail.ru
Sleep disorders are common comorbid condition in vegetative dystonia syndrome. This could be due to high morphofunctional closeness of the mechanisms of autonomic regulation and sleep. Treatment of insomnia in vegetative dystonia syndrome is based not only on nonspecific approaches as cognitive-behavioral therapy and sleep hygiene, but also on medications with vegetostabilizing properties.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.