Комплексная морфологическая диагностика аденокарциномы легкого. Наблюдение из практики
- Аннотация
- Статья
- Ссылки
- English
Введение
Рак легких является наиболее значимой медицинской и социальной проблемой во всем мире. В 2021 г. в России в структуре онкологической заболеваемости злокачественные новообразования трахеи, бронхов, легкого занимали третье место (9,7%). Стандартизованный показатель составил 20,8 на 100 тыс. населения (среди мужчин – 41,03, среди женщин – 7,7). Морфологическая верификация диагноза – 86,7% [1].
В морфологической классификации ВОЗ злокачественных новообразований легкого (2021 г.) большое внимание уделяется научным открытиям молекулярной биологии опухолей легкого, которые появились в последнее десятилетие [2]. На сегодняшний день диагностика рака легкого является междисциплинарной проблемой. Классификация разработана совместными усилиями Международной ассоциации по изучению рака легких (IASLC), Американского торакального общества (ATS) и Европейского респираторного общества (ERS) с участием большого круга специалистов: патологов, онкологов, пульмонологов, радиологов, молекулярных биологов и торакальных хирургов [3]. Все специалисты, занимающиеся диагностикой заболеваний легкого, должны тесно сотрудничать. Именно междисциплинарный подход позволяет установить правильный диагноз и провести адекватный выбор комплексного или комбинированного лечения больных со злокачественными новообразованиями легких.
Рак легких – гетерогенная группа опухолей. Более 70% больных поступают в клинику на поздних стадиях заболеваний, что значительно ограничивает возможности оперативного лечения. В настоящее время морфологический диагноз является основным условием в определении стратегии лечения больных раком легкого. В последней морфологической классификации заболеваний легкого ВОЗ (2021 г.) особое внимание уделено диагностике злокачественных новообразований легких по клеточному и биопсийному материалу небольших размеров [2]. Специалисты, занимающиеся диагностикой и лечением рака легкого, должны понимать возможности и ограничения малого диагностического материала по сравнению с операционным. По клеточному материалу невозможно определить уровень инвазии опухоли. В связи с этим комбинированное исследование малого диагностического материала (биопсийного и клеточного) является основным методом морфологической верификации опухолевого процесса для пациентов с подозрением на рак легкого.
Малое количество диагностического материала в некоторых случаях затрудняет определение цитологом характера патологического процесса в легком, что может приводить к гипо- или гипердиагностике. Причиной цитологической гиподиагностики могут стать некачественный забор материала, наличие единичных опухолевых клеток в препарате, присутствие примеси крови, слизи, бесструктурных масс детрита, воспалительных элементов, загрязняющих мазок, и др. Не всегда цитолог по пункционному или бронхоскопическому материалу может определить гистологический тип опухоли. В этой ситуации важен опыт цитопатолога. Тем не менее чувствительность цитологического исследования, по данным литературы, при установлении злокачественного процесса составляет от 23 до 90%, в зависимости от материала исследования, а специфичность – до 100%. В настоящее время недостаточно установить диагноз немелкоклеточного рака легкого, необходимо дифференцировать аденокарциному и плоскоклеточный рак. Использование иммуноцитохимического (ИЦХ) исследования позволяет в 100% случаев провести дифференциальную диагностику заболевания [4–8].
У больных аденокарциномой легкого важное значение для назначения таргетной терапии имеет определение точечных мутаций гена EGFR и транслокаций генов ALK и ROS1 [9–21]. Следует иметь в виду, что наряду с гистологическим клеточный материал также может использоваться для молекулярно-генетических исследований. В цитологическом препарате опухолевых клеток может быть больше, чем в биопсийном. Он может использоваться для приготовления клеточных блоков с последующим проведением ИЦХ- и молекулярно-генетических исследований [22].
Таким образом, точная цитологическая диагностика заболеваний легкого возможна при использовании традиционной цитологии, применении ИЦХ- и молекулярно-генетических исследований.
Клинический случай
Больная 72 лет 18 января 2023 г. поступила в центр грудной хирургии (ЦГХ) НИИ – Краевой клинической больницы № 1 им. проф. С.В. Очаповского с жалобами на одышку при минимальной физической нагрузке, усиливающуюся в горизонтальном положении. В течение месяца отмечает повышение артериального давления до 190/100 мм рт. ст., тахикардию до 124 ударов в минуту. Ухудшение состояния началось с 27 декабря 2022 г., когда впервые возникли сухой кашель и ощущение «свиста» в грудной клетке, появились одышка при умеренных физических нагрузках, отеки лица и нижних конечностей. Днем 18 января 2023 г. обратилась в частную клинику, где была выполнена эхокардиография. В полости перикарда обнаружена жидкость в объеме около литра. Вечером того же дня госпитализирована в ЦГХ.
На рентгенограмме органов грудной клетки в прямой проекции лежа отмечается гомогенное снижение прозрачности в нижних отделах легких, больше справа. В проекции I–II ребер справа участок неоднородного затемнения с нечеткими контурами. Легочный рисунок в остальных отделах диффузно утолщен, деформирован. Синусы затемнены, диафрагма не дифференцируется. Сердце аортальной конфигурации, резко расширено. Аорта плотная. Заключение: изменения верхней доли правого легкого могут соответствовать инфильтративному процессу либо новообразованию. Двусторонний гидроторакс. Кардиомегалия 3-й степени.
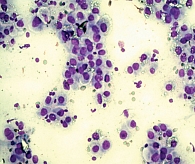
Из-за угрозы тампонады сердца в экстренном порядке выполнены пункция и дренирование перикардиальной полости. Эвакуировано 850 мл серозно-геморрагической жидкости. Цитологическое исследование – специфический метастатический экссудат с наличием клеток аденокарциномы (рис. 1).
ИЦХ-исследование выпотной жидкости проведено со следующей панелью антител: CK 7 Ab-2 (OV-TL 12/30) и TTF 1 Ab-1 (8G7G3/1) – реакция положительная в клетках опухоли; CK 20 (Ks20.8), PAX-8, CDX-2 (EPR2764Y), WT-1 (6F-H2), GATA-3 – реакция отрицательная. С учетом клиники заболевания и результатов цитологического и ИЦХ-исследований сделано заключение о наличии у больной специфического метастатического экссудата с присутствием клеток, характерных для аденокарциномы легкого.
Иммуноферментный анализ венозной крови: СА 125 – 97,5 Ед/мл, СА 15-3 – 169,70 Ед/мл.
19 января 2022 г. выполнена компьютерная томография (КТ) органов грудной клетки – картина соответствует периферическому раку верхней доли правого легкого либо гематогенным метастазам в легкое. Лимфогенный канцероматоз с поражением правого легкого, метастазы во внутригрудные и правый нижний яремный лимфатические узлы, малый гидроперикард, правосторонний плеврит, верхнеабдоминальная и забрюшинная лимфаденопатия, гиперплазия надпочечников, миома матки, киста правого яичника.
Таким образом, установлен диагноз: периферический рак верхней доли правого легкого T2N2M1 (PLE, PUL, OTH, LYM), IV стадия, II клиническая группа. Цитологическое и ИЦХ-исследования перикардиальной жидкости – специфический метастатический экссудат с наличием аденокарциномы легкого.
26 января 2023 г. при проведении фибробронхоскопии выполнена браш-биопсия из бронхов Б-2, Б-3 справа. Получен материал для цитологического исследования, в котором обнаружены комплексы клеток аденокарциномы. С учетом данных КТ органов грудной клетки пациентке возможно выполнение трансбронхиальной биопсии легкого с целью морфологической верификации патологического процесса верхней доли правого легкого.
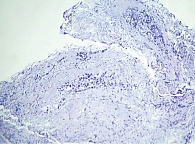
При проведении 1 февраля 2023 г. фибробронхоскопии с трансбронхиальной биопсией правого легкого получен материал для цитологического и гистологического исследований. При цитологическом исследовании мазков-отпечатков из биоптата бронха S-2 справа обнаружены комплексы клеток аденокарциномы. При патогистологическом исследовании биоптата (один объект, восемь кусочков) обнаружены фрагменты ткани легкого с разрастанием солидных опухолевых структур с умеренным полиморфизмом (рис. 2). Данные цитологического и гистологического исследований совпали.
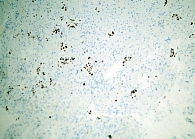
На биопсийном материале проведено иммуногистохимическое (ИГХ) исследование: TTF-1 (clone 8G7G3/1) – реакция положительная в клетках опухоли (рис. 3); p63 и Рax-8 – реакция отрицательная в клетках опухоли. Иммуноморфологическая картина соответствует аденокарциноме легкого.
Проведено молекулярно-генетическое исследование статуса мутаций гена EGFR. Выполнен поиск делеций, инсерций и сложных мутаций в 19-м экзоне (комбинации делеций и вставок), инсерций в 20-м экзоне, мутаций L858R, L861Q, T790M, S768I, G719X (G719A, G719C и G719S). Заключение ИГХ- и молекулярно-генетического исследований – аденокарцинома легкого. В исследуемом образце обнаружена делеция del19ex в гене EGFR.
12 февраля 2023 г. проведена позитронно-эмиссионная томография, совмещенная с компьютерной томографией. Заключение: патологическое образование верхней доли правого легкого с повышенной активностью фтордезоксиглюкозы (ФДГ) размером 31 × 38 мм с SUVmax 7,80. Диффузно снижена воздушность в паренхиме правого легкого, утолщены междолевые перегородки, солидные очаги в паренхиме, с фоновой фиксацией ФДГ. Слева в паренхиме легкого солидные очаги без повышенной активности. Обнаружены лимфатические узлы шеи, надключичные, аксиллярные с повышенной активностью ФДГ вторичного генеза.
Проведен онкологический консилиум 21 февраля 2023 г. Диагноз установлен на основании жалоб, клинико-рентгенологического и морфологического исследований. Учитывая распространенность опухолевого процесса, обнаруженную по молекулярно-генетическому тестированию делецию del19ex в гене EGFR, рекомендовано назначение таргетной терапии препаратом осимертиниб с контролем КТ в динамике.
Заключение
В результате ИЦХ-исследования больной установлен точный диагноз до начала лечения, который был подтвержден гистологическим и ИГХ-исследованиями. Проведение молекулярно-генетического исследования позволило назначить больной таргетную терапию.
K.S. Pavlyuk, M.G. Leonov, PhD, E.N. Slavnova, PhD
Krasnodar Scientific Research Institute – S.V. Ochapovsky Regional Clinical Hospital No 1.
Novorossiysk Oncological Dispensary No. 3
P.A. Herzen Moscow Research Oncological Institute
Contact person: Mikhail G. Leonov, novonko@yandex.ru
A clinical case of diagnosis of advanced lung adenocarcinoma in a 72-year-old woman is presented. Thanks to the use of cytological and immunocytochemical methods in the study of the patient's pericardial fluid, a diagnosis of lung adenocarcinoma was established even before the start of treatment. Further examination using fibrobronchoscopy and a trans-bronchial lung biopsy allowed to obtain material for cytological, histological, immunohistochemical studies, the results of which coincided. The patient was diagnosed with lung adenocarcinoma. Del19ex deletion in the EGFR gene was detected using molecular genetic examination of biopsy material. Taking into account the results of morphological and molecular genetic studies, the patient was prescribed targeted therapy with osimertinib.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.