Коррекция микробиоценоза урогенитального тракта
- Аннотация
- Статья
- Ссылки

На общем фоне увеличения частоты хламидиоза, трихомониаза, гонореи и других сексуально-трансмиссионных заболеваний (СТЗ) наблюдается увеличение частоты инфекций влагалища, протекающих с участием микроорганизмов, входящих в состав нормальной микрофлоры влагалища. Стало очевидным, что нормальная флора половых путей при определенных условиях приобретает патогенные свойства, а ее представители становятся возбудителями целого ряда заболеваний. Это побуждает более пристально исследовать состояние микробиоценоза влагалища как потенциального резервуара микробов-возбудителей, которые могут вызывать патологический процесс.
Сегодня весь цивилизованный мир ищет дешевые методы комплексной диагностики. Два года назад на закрытом симпозиуме Министров здравоохранения стран G-8 по проблемам борьбы с инфекционными заболеваниями была выделена огромная сумма, которой не было в истории цивилизации – 2 млрд долларов – на создание вакцины против пневмонии. Это ознаменовало собой начало конца эпохи антибиотиков. Потому что антибиотиков, которые были бы способны уничтожать стафилококки, к настоящему времени не создано. Люди погибают от пневмонии, потому что они лечили свои ларингиты, трахеиты и даже вирусные инфекции антибиотиками, выработались устойчивые формы стафилококка, против которых решено создать вакцину. Россия занимает II место в мире по бессмысленному использованию всевозможных антибиотиков и антисептиков.
На наших глазах, 10 лет назад, изменилось учение о лактобактериях – раньше считалось, что они вырабатывают молочную кислоту, но оказалось, что это не так. Помимо их лактобактерий, которых действительно должно выделяться из влагалища здоровых женщин не меньше, чем 107-108 КОЕ/мл, могут быть Candida – до 50% у беременных и 25% у небеременных женщин, Gardinerella – до 60% (105 КОЕ/мл). А у женщины в превентивном мазке при бактериоскопическом исследовании в поле зрения 8-10 лейкоцитов. И несмотря на наличие стрептококка, стафилококка, не взирая ни на какой пейзаж – это сейчас вариант нормы. Каждый из этих инфектов может быть возбудителем воспалительного процесса.
Профессор М.А. Башмакова в свои 82 года сказала: «Полжизни я посвятила мико- и уроплазмам, а остаток отдаю тому, чтобы учить врачей не лечить их без показаний».
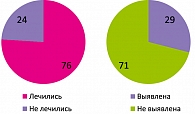
Мы проводили исследования на выявление урогенитальной инфекции в I триместре беременности у 440 женщин (рисунок 1). Уреамикоплазма была выявлена у 29% женщин, 76% из них согласились на лечение антибиотиками. В данном случае врачи действовали по принципу: нашел микроб, убей его, подтверждая тезис о том, что частота назначения дезинфектантов без показаний у нас равна 90%. В результате повторного скрининга выяснилось, что у 96% пролеченных женщин сформировался патологический биоценоз. Вот к чему приводит ятрогения, агрессивная, ничем не обоснованная терапия.
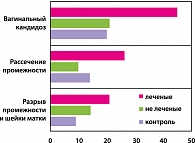
Все это, в конечном счете, приводит к осложнениям беременности и родов (рисунок 2). Почти в 2,5 чаще у леченых женщин происходит рассечение промежности, разрывы промежности и матки по сравнению с нелеченными. То же самое можно сказать и об осложнениях послеродового периода – субинволюции матки и послеродовом эндометрите, происхождение которых имеет прямое отношение к измененному нормальному биоценозу.
Обращаю ваше внимание: не только в России, но и в США страховые компании не оплачивают даже бактериоскопию беременных, если у женщины нет жалоб на патологические бели.
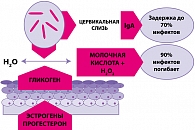
Ведущее место в вагинальном микробиоценозе – 95-98% (107-109 КОЕ/мл) – занимают лактобациллы, чаще всего микроаэрофильные, продуцирующие перекись водорода, реже – анаэробные (рисунок 3). Лактобациллы выполняют большую роль в поддержании нормального биоценоза влагалища за счет высокой конкуренции и антагонизма по отношению к патогенным и условно-патогенным бактериям. Защитные функции лактобактерий объясняются способностью продуцировать перекись водорода, лизоцим, что губительно влияет на патогенную флору. Кроме того, лактобациллы обладают свойством высокой адгезии к вагинальным эпителиоцитам, препятствующей колонизации патогенов и ограничивающей излишнюю пролиферацию условно-патогенных бактерий влагалища. Однако основным механизмом, обеспечивающим колонизационную резистентность вагинального биотопа, является способность лактобактерий к кислотообразованию. В результате деятельности лактофлоры из гликогена вагинального эпителия образуется молочная кислота, что и определяет кислую реакцию содержимого влагалища (рН 3,8-4,5).
Расщепление гликогена до молочной кислоты и перекиси водорода дает 100% защиту женщины от внешних инфектов. Вот так позаботилась природа.
Необходимо остановиться и на факторах роста количества дисбиотических и инфекционных заболеваний гениталий. Среди них – устойчивая тенденция роста ИППП, аборт, рост экстрагенитальных заболеваний, снижающих иммунорезистентность организма, рост гинекологических заболеваний воспалительной этиологии, нерациональное использование противомикробных препаратов, необоснованное лечение несуществующих заболеваний (неправильная трактовка лабораторных исследований), самолечение различными безрецептурными препаратами с антимикробным действием.
Если говорить о клиническом значении урогенитальных микоплазм, то необходимо помнить, что антибактериальная терапия показана при наличии клинических симптомов и выделении возбудителей в количестве > 104 КОЕ/мл. Для этого существует довольно простой алгоритм диагностики биоценоза женщин с клиническими проявлениями дисбиоза. Все начинается с определения среды pH. Для этого возможно использовать лакмусовые тест-полоски. И если pH > 4,5 – это уже признак заболевания. Даллее аминный тест: в пробирку с 10% КОН капнуть каплю выделений – при наличии резкого, «рыбьего» запаха уже можно диагностировать бактериальный вагиноз. Если этого нет, то идет нормальное микробиологическое исследование: бактериоскопия влагалищных мазков, количественное бактериологическое исследование. И только потом, если будет нужно, выявить вирусы при помощи ПЦР. После этого ставится диагноз вагиноза или вагинита и назначается лечение по антибиотикограмме, но с обязательным восстановлением нормобиоценоза.
Восстановление нормобиоценоза зависит от слишком большого количества факторов. Необходимо, чтобы был сохранен нормальный дизайн промежности, ликвидация запоров, поскольку молочнокислые палочки поступают из прямой кишки и задержка стула в прямой кишке препятствует их распространению по поверхности всего влагалища. Назначается диета, которая содержит лактобактерии.
Кроме того, необходимо создание градиента эстрогены-прогестерон. Проводится лечение НЛФ (Дюфастон®), анемии. Назначаются противомикробные препараты, антимикотики, зубиотики.
Итак, два основные постулата:
- дефицит гликогена – отсутствие питательной среды для лактобактерий;
- лечение – восстановление двухфазного менструального цикла.
Лечение бактериального вагиноза больших сомнений не вызывает. Однако доля наиболее эффективной терапии необходимо обязательно создать благоприятные условия для рост и развития нормальных лактобактреий, а именно закислить среду во влагалище. Сегодня это возможно сделать при применении препарата Вагинорм-С® (вагинальные таблетки, 250 мг). Основным эффектом Вагинорма-С является непосредственная нормализация pH среды влагалища. В результате закисления среды происходит выраженное подавление роста анаэробных бактерий и в то же время восстановление нормальной микрофлоры влагалища. Препарат может назначаться как в качестве самостоятельного средства лечения, так и при бактериальном вагинозе после курса местной антибактериальной терапии с целью нормализации микрофлоры влагалища и профилактики рецидивов. В отличие от всех местных антибиотиков Вагинорм-С® абсолютно безопасен для беременных женщин и кормящих мам. Препарат может рекомендоваться беременным женщинам, начиная с первого триместра.
Итак, при коррекции биоценоза влагалища необходимо опираться на три постулата. Микробиологическое исследование проводится только по результатам клинического статуса, здоровых женщин подвергать всем видам микробиологической диагностики не следует. Кроме того, необходимо уничтожение только доказанного инфекта антибиотиком/антимикотиком с доказанной эффективностью или дезинфектантом, сохраняющим кислую среду влагалищного содержимого. И наконец, восстановление микроэкологии влагалища под надежным бактериологическим контролем (количественное определение лактобактерий). Выполняя эти требования, мы получим здоровую женщину.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.