Краниолакуния у новорожденного с субарахноидальным кровоизлиянием
- Аннотация
- Статья
- Ссылки
- English
Общие положения
Нарушение оссификации, характеризующееся мелкими или глубокими лакунами в перепончатых костях черепа, получило название краниолакунии, или лакунарного черепа. Этот термин считается международным. Как правило, краниолакунию выявляют случайно, в ходе обследования.
Краниолакуния (код Q75.8 по Международной классификации болезней 3-го пересмотра), также известная как лакеншадель (Lückenschädel), была впервые описана Уестом в 1875 г. Термин «лакеншадель» был предложен Энгстлером в 1905 г. [1, 2].
Лакунарный дефект черепа впервые был выявлен в конце XIX в. у детей раннего возраста с менингоцеле. В 1924 г. о лакунарном черепе сообщалось как о случайной находке у нормальных новорожденных. Но впоследствии его редко определяли как изолированный дефект.
Причины краниолакунии неясны и остаются предметом дискуссии. Литература по этому вопросу немногочисленна, и однозначных данных об этиологии краниолакунии нет. Часто краниолакунию связывают с аномалией Арнольда – Киари [3–8] – до 80% случаев, менингомиелоцеле, энцефалоцеле. Краниолакуния может сочетаться со стенозом водопровода мозга и фенилкетонурией или встречаться у здоровых детей [9–11]. В частности, описан случай возникновения дефектов костей черепа у новорожденного с дефицитом витамина D у матери при беременности [12]. По данным R.C. Reed, в ходе вскрытия плодов и младенцев с краниолакунией, в частности, у пяти из 13 была выявлена аномалия Киари II, у одного – гидроцефалия, у двух – структурные аномалии развития центральной нервной системы (ЦНС), у одного – трисомия 18-й хромосомы [2].
Этиология лакунарного черепа широко исследована, но точного механизма не описано. Предполагаемый механизм развития краниолакунии – первичное нарушение развития перепончатых костей черепа. Поскольку процесс окостенения черепа является мембранозным окостенением, лакуны часто наблюдаются на лобной, теменной и верхней части затылочной кости черепа, основание черепа развито нормально. Краниолакуния, которая представляет собой аномалию окостенения, проявляется в виде фенестрированного черепа плода. Дефект называется краниолакунией, когда он возникает по внутренней поверхности костей черепа и неощутим снаружи черепа. Ситуация, когда затрагивается как внутренняя, так и внешняя стенка черепа, что делает ее пальпируемой снаружи черепа, называется краниофенестрой. Мозговая ткань может проникать в эти промежутки.
У новорожденных и детей с дефектами нервной трубки внутриутробная внутричерепная гипертензия может быть причиной краниолакунии. Бытует мнение, что окостенение нормального перепончатого свода черепа происходит из-за неудачной индукции и, как следствие, утечки спинномозговой жидкости. Дефект нервной трубки может привести к расширению желудочков. Но эти теории не дают четкого понимания причин возникновения дефектов черепа, поскольку могут наблюдаться у младенцев с низким внутричерепным давлением.
Формирование лакунарного черепа начинается внутриутробно. Спонтанная регрессия может быть связана с ремоделированием кости в ответ на нормальное расширение мозговой ткани в возрасте шести месяцев.
Обычно лакуны исчезают спонтанно в детстве за счет ремоделирования кости. Хотя имеются случаи сохранения изменений до зрелого возраста.
Так, в исследовании A. Vehapoglu [13] у 268 из 1760 пациентов с идиопатическим сколиозом выявлены лакунарные изменения черепа на рентгенограммах позвоночника. 56 из них прошли полную магнитно-резонансную томографию (МРТ) позвоночника, у двоих имел место изолированный порок развития Киари I.
Приходится констатировать, что научно обоснованной информации о возрасте возникновения и завершения формирования лакунарного черепа недостаточно. Сообщается, что изменения сохраняются по крайней мере до 16-летнего возраста и со временем не уменьшаются, а скорее увеличиваются, становясь у некоторых детей значительно выраженными с возрастом. Если формирование лакунарного черепа обусловлено высоким внутричерепным давлением во время внутриутробного периода, как предполагалось ранее, трудно объяснить, почему изменения костей все еще присутствуют (и становятся еще более выраженным) в отсутствие повышения внутричерепного давления в возрасте 16 лет. В настоящее время трактовка правильного понимания этого состояния связана с отсутствием рентгенологических данных о частоте возникновения лакунарного черепа у здоровых детей.
Лакунарный череп не всегда указывает на наличие аномалии позвоночника. Это очень распространенное доброкачественное состояние у пациентов с идиопатическим сколиозом без какой-либо дополнительной неврологической патологии. Необходимы дополнительные исследования, которые позволят уточнить, является ли лакунарный череп вариантом нормального развития черепа.
Краниолакуния может быть обнаружена при антенатальной диагностике [14]. В настоящее время большинство диагнозов установлены постнатально.
Клинически можно заподозрить лакунарный череп, но диагноз обычно основан на рентгенографической картине. На рентгенографии черепа видны изменения, описываемые как honeycomb или soap-bubble либо copper-beaten configuration (CBC) – особенность повышенного внутричерепного давления. В большинстве случаев результаты рентгенологической визуализации не распознаются к 4–6 месяцам беременности, но некоторые рентгенологические изменения могут присутствовать внутриутробно на сроке около семи месяцев гестации [15–18]. Краниолакуния может быть диагностирована при физическом осмотре, нейровизуализации (компьютерная томография (КТ)/МРТ) и обычной рентгенографии, нейросонографии. Конфигурация медных выступов (CBC) на рентгенограмме черепа является диагностическим признаком краниолакунии (Lückenschädel) [19–22].
Трехмерная КТ четко выявляет аномальные кости черепа. Другие врожденные аномалии развития, такие как деформации ребер и конечностей, расщелина неба, микроцефалия и краниосиностоз, могут быть обнаружены при краниолакунии.
Поскольку лакунарный череп является рентгенологической находкой, пренатальная диагностика возможна с помощью рентгенопельвиметрии. Однако рентген применяется редко.
Важна диагностика лакунарного черепа в антенатальном периоде для правильного выбора акушерской тактики. Риск внутриутробного перелома костей черепа, а также травматизации в родах через лакуны подтверждает клиническую значимость диагноза.
Клинический случай
Под нашим наблюдением находился ребенок с умеренной асфиксией при рождении, обширной кефалогематомой, судорогами, субарахноидальным кровоизлиянием. В результате обследования была выявлена краниолакуния.
Доношенный ребенок от второй беременности (медицинский аборт в 2019 г.), первые своевременные роды, головное предлежание на сроке гестации 38 недель. Мать – гражданка РФ, на учете в женской консультации во время беременности состояла с 12 недель. Беременность протекала на фоне угрозы прерывания в первом и втором триместрах. По поводу инфекции мочевыводящих путей получала антибактериальную терапию, по поводу гестационного сахарного диабета с 27-й недели – диетотерапию. Гестоз с 35-й недели беременности, подъем артериального давления до 140/90 мм рт. ст., отеки голеней. Роды со стимуляцией, слабость родовой деятельности, асинклитическое вставление головки, применение вакуум-экстракции. Вес ребенка при рождении – 4100, рост – 55 см, оценка по шкале Апгар – 5/7 баллов.
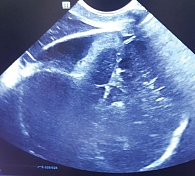
Состояние ребенка при рождении тяжелое за счет синдрома угнетения ЦНС. Из родильного зала новорожденного перевели в отделение реанимации и интенсивной терапии. Состояние стабилизировано. Выполнена санация верхних дыхательных путей и трахеи. Обращало на себя внимание формирование обширной кефалогематомы теменной кости 6 × 7 см слева. При поступлении проведены обследования и консультации специалистов. Ребенок осмотрен кардиологом. Дыхательная аритмия, установленная по данным электрокардиограммы, лечения не потребовала. Ультразвуковое исследование (УЗИ) сердца – убедительных данных о врожденном пороке сердца не получено. УЗИ внутренних органов – без патологии. Результаты нейросонографии: эхо-признаки гипоксических изменений в виде умеренного повышения эхогенности перивентрикулярных областей. Кефалогематома левой теменной кости 6 × 4 × 3 см (рис. 1).
Обращало на себя внимание наличие фенестрации костей черепа, но из-за выраженного отека поверхности головы после вакуум-экстракции визуализация была затруднена. В возрасте 26 часов жизни зафиксированы однократные генерализованные судороги в конечностях длительностью около минуты. Купировались самостоятельно. На вторые сутки жизни при проведении амплитудно-интегрированной электроэнцефалографии (аЭЭГ) эпилептиформная активность не зарегистрирована. Ребенок консультирован неврологом на вторые сутки жизни. Диагноз: церебральная ишемия второй степени, судороги новорожденного, кефалогематома левой теменной кости, нельзя исключить субарахноидальное кровоизлияние. Рекомендовано проведение рентгенографии черепа в двух проекциях и люмбальной пункции. На вторые сутки жизни с диагностической целью выполнена люмбальная пункция. Получен ликвор: ксантохромный, вытекает под давлением. В анализе ликвора: белок 1,0 г/л, реакция Панди +, эритроциты – 800 клеток, нейтрофилы – 8%, глюкоза – 1,7 ммоль/л. На рентгенограмме черепа в боковой проекции нельзя исключить перелом затылочной кости. Выставлен диагноз с учетом полученных данных: умеренная асфиксия в родах. Гипоксически-травматическое поражение ЦНС. Церебральная ишемия второй степени. Судороги новорожденного. Субарахноидальное кровоизлияние. Кефалогематома левой теменной кости. Перелом затылочной кости (?).
Состояние ребенка на фоне гемостатической, антибактериальной и метаболической терапии улучшилось до удовлетворительного на седьмые сутки жизни. При повторной люмбальной пункции на седьмые сутки изменений в ликворе нет. В контроле анализ крови на седьмые сутки без воспалительных маркеров. Кефалогематома в стадии лизиса и организации. Судороги не повторялись. На повторной ЭЭГ патологических изменений не выявлено. В биохимическом анализе крови, гемостазиограмме и общем анализе крови патологических изменений не обнаружено. Содержание витамина D соответствовало возрастной норме. У матери ребенка содержание витамина D на нижней границе нормы.
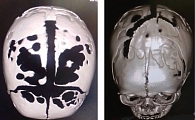
Ребенок консультирован нейрохирургом. Диагноз подтвержден. Рекомендовано проведение КТ черепа. Данные КТ на 25-е сутки жизни: определены множественные дефекты костей свода черепа, преимущественно округлой формы и сливного характера, с неровными четкими контурами, без признаков деструктивных изменений. Швы черепа расширены. Рекомендации: сопоставление с клиническими и лабораторными данными, КТ-контроль в динамике, дифференцировать вариант окостенения с учетом возраста пациента (?), аномалии развития (краниолакуния (?), клейдокраниальная дисплазия (?)) (рис. 2).
Ребенок консультирован генетиком. Данных о генетическом заболевании нет.
За время пребывания в стационаре в соматическом и неврологическом статусе ребенка зафиксирована положительная динамика. Выписан домой в возрасте одного месяца в удовлетворительном состоянии.
Ребенок находился под наблюдением в течение полутора лет. Проводились плановые консультации окулиста, невролога, ортопеда, логопеда, реабилитолога. С интервалом один раз в три месяца выполнялся ЭЭГ-видеомониторинг со сном не менее шести часов. Регулярно проводились лабораторные исследования. Каких-либо метаболических, гемостатических и изменений в общем анализе крови не выявлено. Ребенок получал витамин D в соответствии с рекомендациями. Развитие полностью соответствовало возрасту. От повторного проведения КТ черепа родители отказались.
Заключение
Согласно данным, травматизация детей в родах составляет 2–4 %. Хорошо известно, что обширные кефалогематомы в случаях, связанных с затрудненным извлечением новорожденного, могут потребовать дополнительного проведения рентгенографии черепа в двух проекциях для исключения перелома его костей.
Представлен редкий клинический случай выявления краниолакунии у ребенка с умеренной асфиксией при рождении, гипоксически-травматическим поражением ЦНС, судорогами новорожденного, кефалогематомой и субарахноидальным кровоизлиянием. Причиной судорог послужило субарахноидальное кровоизлияние.
С учетом сложностей визуализации костных структур, отсутствия после проведения рентгенографии черепа данных о переломе кости и для верификации диагноза пациенту проведена КТ костей черепа. Полученные данные подтолкнули к проведению дополнительного обследования – консультации генетика для уточнения генеза выявленных изменений. Не исключено, что при более тщательном обследовании беременной можно было бы выявить или предположить изменения костей черепа внутриутробно. Это повлияло бы на выбор тактики родоразрешения с учетом высокого риска травматических изменений при осложненном течении беременности и большом весе плода.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Работа выполнена без спонсорской поддержки.
Соблюдение прав пациентов и правил биоэтики. Родители ребенка не возражают против публикации данных из истории развития ребенка и его фотографии.
G.S. Golosnaya, PhD, Prof., N.A. Ermolenko, PhD, Prof., O.N. Krasnorutskaya, PhD, Prof., T.A. Larionova, V.L. Efimova, PhD
N.N. Burdenko Voronezh State Medical University
V.V. Vinogradov City Clinical Hospital, Moscow
A.I. Herzen Russian State Pedagogical University, Saint Petersburg
Contact person: Galina S. Golosnaya, ggolosnaya@yandex.ru
A clinical case of the detection of craniolacunia in a newborn with moderate asphyxia, hypoxic-traumatic damage to the central nervous system, convulsions, cephalohematoma and subarachnoid hemorrhage is presented. This rare pathology of violation of the ossification of the bones of the cranial vault is often combined with neural tube defects, a violation of the formation of the skeleton. The obtained data prompted an additional examination of the newborn – a consultation with a geneticist to clarify the genesis of the detected changes. The detected pathology is of interest to neonatologists, neurologists, geneticists, obstetricians and gynecologists.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.