Методика оценки риска рака мочевого пузыря у сотрудников морской отрасли, работающих с вредными и опасными грузами
- Аннотация
- Статья
- Ссылки
- English
Введение
В последние десятилетия в Российской Федерации отмечен рост числа работников, занятых на вредных и опасных производствах. Значимое место в этом перечне занимают промышленная добыча, переработка и транспортировка углеводородов. В современных мировых экономических условиях перевозка нефти и нефтепродуктов морем является ключевым видом деятельности морской транспортной отрасли. Возрастающие объемы добычи, переработки и соответственно перевозки углеводородов морским флотом приводят к строительству новых крупных промышленных объектов, относящихся к опасным и вредным производствам, а также к увеличению численности персонала экипажей морских нефтеналивных судов и берегового портового персонала [1].
По данным научной литературы, установлено токсическое и канцерогенное действие нефти и продуктов ее переработки. Длительный контакт с этими веществами может вызывать развитие злокачественных новообразований мочевого пузыря, кожи, гортани, полости носа и др. В своей профессиональной деятельности с этими канцерогенами сталкиваются работники нефтедобывающей, нефтеперерабатывающей промышленности, перегрузочных комплексов и портовых терминалов, члены экипажей нефтеналивного флота и плавучих буровых установок. Наиболее специфичными факторами судовой среды для танкерного флота являются сырая нефть и нефтепродукты [2, 3].
В связи с этим для сохранения здоровья работников морского и внутреннего водного транспорта требуется создание научно обоснованных подходов к оценке риска и ранней диагностике злокачественных новообразований, вызванных воздействием вредных профессиональных факторов.
В последнее десятилетие отмечается неуклонный рост заболеваемости злокачественными новообразованиями. Онкопатология является одной из основных причин смертности жителей Кубани. Проблема улучшения здоровья населения – основная стратегическая задача социальной политики администрации Краснодарского края [4, 5].
Актуальность изучения распространенности и факторов риска возникновения рака мочевого пузыря не вызывает сомнений. В 2022 г. в структуре онкологических заболеваний в Краснодарском крае рак мочевого пузыря составил 2,9% (среди мужчин – 4,9%, среди женщин – 1,2%). Заболеваемость злокачественными новообразованиями мочевого пузыря у мужчин в среднем в 4,7 раза выше, чем у женщин. Пик заболеваемости у мужчин приходится на возрастную группу 65–69 лет, у женщин – на 70–74 года. Злокачественные опухоли мочевого пузыря занимают 15-е место (2,1%) в структуре причин онкологической смертности среди населения Кубани [5].
Изучение изменений частоты, структуры, особенностей распространения злокачественных новообразований органов мочеполовой системы в различных популяциях, на отдельных территориях, вредных и опасных промышленных производствах, а также обобщенных критериев состояния здоровья населения дает необходимую информацию для управления, перспективного планирования и оценки эффективности лечебно-профилактических мероприятий, способствующих совершенствованию онкологической помощи этой категории больных [3].
Для углубленного изучения факторов риска возникновения злокачественных опухолей мочевого пузыря и построения соответствующих гипотез развития этого процесса важное значение имеет понимание особенностей распространения рака данной локализации в разных регионах страны. Исследования по выявлению факторов риска рака мочевого пузыря далеко не однозначны и не позволяют составить единое представление о механизмах возникновения и развития заболевания. Это связано с тем, что частота случаев заболеваемости раком в изучаемой местности формируется под влиянием комплекса различных факторов, действующих в регионе, на различных производствах, их сочетания, дозы и времени воздействия.
Цель исследования – изучение факторов риска заболевания раком мочевого пузыря среди различных контингентов населения Краснодарского края – крупного агропромышленного, транспортного, туристического и курортного региона, а также выделение среди них наиболее значимых для формирования групп повышенного риска.
Материал и методы
В Краснодарском крае проведено ретроспективное изучение факторов риска возникновения рака мочевого пузыря путем анкетирования различных контингентов населения. За основу был принят метод исследования «случай – контроль». Объектом исследования явились первичные больные раком мочевого пузыря из районов Краснодарского края, обратившиеся в ГБУЗ «Онкологический диспансер № 3» (г. Новороссийск), проходившие обследование и лечение в 2021–2022 гг. в онкологических учреждениях. Основную группу составили 285 больных злокачественными новообразованиями мочевого пузыря. Все они имели гистологическую верификацию диагноза. Контрольную группу – 248 практически здоровых лиц, направленных на консультацию в ГБУЗ «Онкологический диспансер № 3», у которых не было выявлено патологии мочевыделительной системы. По ведущему фактору, который может повлиять на результаты исследования (возраст), избранные группы были репрезентативны.
Анализ выявленных факторов возникновения рака мочевого пузыря был выполнен методом многомерного шкалирования, который позволил осуществить прогнозирование индивидуального риска развития заболевания с учетом наличия наиболее значимых из выделенных факторов. С помощью системного анализа установлены ведущие медико-социальные факторы риска возникновения рака мочевого пузыря. Корреляционный анализ парных связей был выполнен для всего комплекса учтенных медико-социальных показателей. В результате проведенного исследования был разработан алгоритм прогноза риска возникновения рака мочевого пузыря.
Полученная дискриминантная функция для определения риска возникновения рака мочевого пузыря имеет следующий вид:
DF = -0,48(ПВ) - 0,11(СЗ) - 0,22(КСД) - 0,42(В) - 0,14(УЗ) - 0,62(К) + 1,63,
где ПВ – профессиональная вредность, СЗ – сопутствующие заболевания, снижающие иммунитет, КСД – количество выкуриваемых сигарет в день, В – возраст, УЗ – урологические заболевания, К – курение.
Средняя ошибка уравнения составила 4,4%. Путем добавления в уравнение величин вкладов каждого из показателей анкетируемого были вычислены значения для каждого обследуемого в основной и контрольной группах. Средние значения дискриминантных функций в этих группах имели разный знак: для основной группы среднее значение было отрицательным, для контрольной – положительным. Если результатом указанных вычислений оказывается отрицательное число, риск возникновения рака мочевого пузыря имеет место, если положительное – риск отсутствует.
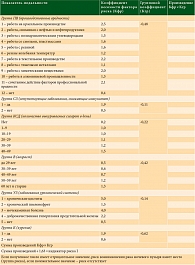
На основе дискриминантной функции была разработана карта индивидуального прогнозирования риска возникновения этого заболевания (табл. 1).
Результаты
В результате проведенного ретроспективного исследования факторов риска с помощью метода «случай – контроль» установлено, что заболевания урологической системы в анамнезе имели 69,2% больных раком мочевого пузыря и 36,5% лиц контрольной группы (p < 0,05). Наибольшее число обследуемых в основной группе отмечали хронические циститы (35,4% по сравнению с контрольной группой – 8,2%, p < 0,05). На втором месте по распространенности – мочекаменная болезнь (28,2%, в контрольной группе – 8,7%, p < 0,05). По поводу этих заболеваний к урологу обращались 91,1% всех больных. Достоверной разницы по данному признаку между сравниваемыми группами выявлено не было. Статистически значимые различия по удельному весу больных, которые получили лечение по поводу заболеваний мочеполовой системы, среди сравниваемых групп установлены только для городских жителей (55,4% среди больных раком мочевого пузыря и 34,3% в контрольной группе, p < 0,05). Самостоятельно проводили лечение 5,9% больных основной группы и 7,3% – контрольной (p > 0,05). Среди больных раком мочевого пузыря чаще, чем в контрольной группе, встречались лица с сопутствующими заболеваниями, снижающими иммунитет (хроническая обструктивная болезнь легких, бронхиальная астма, аутоиммунный тиреоидит и др. – 28,5% больных раком мочевого пузыря и 17,4% в контрольной группе, p < 0,05), и частыми инфекционными заболеваниями (13,1 и 7,5% соответственно, p < 0,05). Не выявлено достоверных различий по удельному весу пациентов с наличием травм малого таза в анамнезе (2,3% больных раком мочевого пузыря и 2,5% в контрольной группе, p > 0,05).
В исследовании не установлена зависимость рака мочевого пузыря от перенесенного шистосомоза. Шистосомозом болели всего лишь два человека из группы больных раком мочевого пузыря и один из лиц контрольной группы (0,7 и 0,4% соответственно, p > 0,05).
При изучении влияния социального статуса опрошенных на возникновение рака мочевого пузыря исследовались четыре категории мужчин и женщин: служащие, рабочие промышленных производств, работники сельского хозяйства и неработающие. Достоверно чаще среди больных раком мочевого пузыря встречались работники вредных и опасных производств, связанных с нефтью и продуктами ее переработки (р < 0,05). Не выявлено разницы между служащими, работниками сельскохозяйственного направления и неработающими в основной и контрольной группах, а также не обнаружено достоверной разницы по фактору, связанному с сидячим образом жизни (или работой водителем) (р > 0,05).
Изучено влияние частоты производственных факторов, отражающих профессиональные вредности работников опасных и вредных промышленных производств. Выявлена достоверная разница в группах работников красильного (5,7 против 2,4%, р < 0,05), текстильного (16,7 против 9,2%, р < 0,05) производств, а также среди работников береговой линии портовых предприятий, членов экипажей нефтеналивного флота и плавучих буровых установок, нефтеперерабатывающих заводов (11,8 против 4,6%, р < 0,05). Достоверно чаще среди больных раком мочевого пузыря встречались рабочие береговой линии портовых предприятий и нефтеперерабатывающих заводов (9,8 против 5,2%, р < 0,05) и производства резиновых изделий (5,7 против 3,8%, р < 0,05). Среди больных раком мочевого пузыря чаще, чем в контрольной группе пациентов, встречались лица, работавшие с химически вредными агентами, – 16,3 и 9,4% соответственно (р < 0,05). Подобная закономерность выявлена в отношении всех видов профессиональных вредностей, хотя обусловленный ими риск возникновения рака мочевого пузыря был различен (43,2 против 20,9% в контрольной группе, р < 0,05).
Исследование такого фактора, как характер принимаемой пищи, показало, что число употребляющих в значительной мере белковую пищу среди пациентов сравниваемых групп оказалось практически одинаковым (58,4% в основной и 57,2% в контрольной группе, р > 0,05). Употребление хлорированной питьевой воды было отмечено в 75,9% случаев в основной группе и в 76,2% в контрольной. И хотя разница недостоверна (р > 0,05), настораживает значительный процент людей, употребляющих хлорированную воду.
Была обнаружена достоверная разница между группами при исследовании курящих (65,9% среди больных раком мочевого пузыря против 38,3% в контрольной группе, р < 0,05). При курении важная роль принадлежит и количеству выкуриваемых сигарет в день. Нами получены достоверные различия между сравниваемыми группами по этому признаку: 48,2% в основной и 35,3% в контрольной группе употребляли 20–29 сигарет в день (р < 0,05). При этом следует отметить, что среди больных раком мочевого пузыря злостное курение могло сыграть особо неблагоприятную роль в сочетании с вредными канцерогенами (в том числе с нефтью и продуктами ее переработки).
Как возможный фактор риска рассматривался и семейный онкологический анамнез. Наличие в семье доброкачественных опухолевых заболеваний урологической системы отметили 3,9% анкетированных больных (по отцовской линии – 2,5%, по материнской – 1,4%), злокачественных новообразований урологической системы – 3,2% (по отцовской линии – 2,1%, по материнской – 1,2%). Однако различие между сравниваемыми группами не являлось достоверным, потому что в контрольной группе был отмечен наследственный фактор в 3,9% (по наличию доброкачественных опухолевых заболеваний урологической системы среди родственников) и 2,7% случаев (по наличию злокачественных опухолей урологической системы в семье) (р > 0,05).
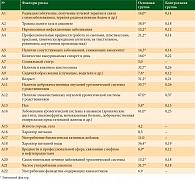
В итоге был установлен комплекс 17 наиболее информативных факторов из 22 учтенных показателей (табл. 2). Факторы риска возникновения рака мочевого пузыря действуют в совокупности. С помощью метода многомерного шкалирования была проведена оценка естественных связей анализируемых факторов, в результате установлены три группы наиболее тесно коррелируемых признаков. Первую группу составили шесть признаков: возраст (А10), пол (А13), шистосомоз в анамнезе (А8), сидячий образ жизни (А9), заболевания урологической системы в анамнезе (А14) и частое употребление алкоголя (А21). Во вторую группу вошли также шесть признаков: инфекционные заболевания (А3), количество выкуриваемых сигарет в день (А6), наличие доброкачественных и злокачественных опухолей урологической системы у родственников (А11 и А12 соответственно), курение (А19) и самостоятельное лечение заболеваний урологической системы (А20). Третью группу образовали пять признаков: радиация (А1), травмы малого таза в анамнезе (А2), наличие сопутствующих заболеваний, снижающих иммунитет (А5), профессиональная вредность (А4) и характер питьевой воды (А18).
Методом многомерного шкалирования были выделены группы наиболее коррелируемых факторов и установлено шесть медико-социальных показателей, образующих информативный комплекс: А4 (профессиональная вредность), А5 (сопутствующие заболевания, снижающие иммунитет), А6 (количество выкуриваемых сигарет в день), А10 (возраст), А14 (урологические заболевания), А19 (профессиональная вредность, связанная с нефтью и нефтепродуктами).
Заключение
Изучение факторов риска возникновения рака мочевого пузыря показало важную роль как эндогенных, так и экзогенных факторов в этиологии данного заболевания (профессиональная вредность, связанная со многими факторами риска, в том числе при работе с нефтью и нефтепродуктами; сопутствующие заболевания, снижающие иммунитет; курение и его интенсивность; возраст).
В случае отнесения пациента к группе повышенного риска проводится его углубленное обследование с целью ранней диагностики рака мочевого пузыря, а не всей популяции населения. Это имеет большое экономическое значение, позволяет рационально использовать ограниченный кадровый потенциал здравоохранения и значительно сокращает использование дорогостоящих высокоинформативных методов исследования.
Карта индивидуального прогнозирования риска возникновения рака мочевого пузыря должна использоваться при проведении предварительных и периодических профилактических осмотров работников, занятых на вредных и опасных производствах. Особенно это относится к работникам портовых предприятий, членам экипажей нефтеналивного флота и плавучих буровых установок, нефтедобывающих и нефтеперерабатывающих заводов и др.
На примере Краснодарского края сделан вывод о том, что вследствие профессионального контакта с канцерогенными веществами (сырой нефтью и продуктами ее переработки) работа в крупных нефтетранспортных комплексах, судоходных компаниях, морских портах и терминалах влияет на формирование группы риска лиц, подверженных заболеваемости злокачественными новообразованиями, в том числе раком мочевого пузыря.
M.G. Leonov, PhD, L.S. Ostroverkh, Zh.P. Selifonova, PhD, S.A. Belyaeva, PhD
Admiral F.F. Ushakov State Maritime University
Kuban State Medical University
N.N. Petrov National Medical Research Center of Oncology
Contact person: Michael G. Leonov, novonko@yandex.ru
Prolonged professional contact with oil and its processed products can cause the development of malignant neoplasms of the bladder, skin, larynx, nasal cavity, etc. In their professional activities, these carcinogens are encountered by workers of the oil production, oil refining industry, transshipment complexes and port terminals, members of the crews of the oil fleet and floating drilling rigs. The creation of scientifically-based approaches to risk assessment and early diagnosis of malignant neoplasms caused by exposure to harmful occupational factors provides the necessary information for management, long-term planning and evaluation of the effectiveness of therapeutic and preventive measures that contribute to the improvement of oncological care for this category of patients.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.