Методология и стандартизация цитологических исследований при гинекологическом скрининге рака шейки матки
- Аннотация
- Статья
- Ссылки
- English


Введение
Скрининг рака шейки матки (РШМ) – периодическое комплексное обследование женщин определенной возрастной группы в рамках специальной медицинской программы по профилактике и снижению заболеваемости и смертности от РШМ.
РШМ считается предупреждаемым и излечимым злокачественным заболеванием. Визуальный гинекологический осмотр позволяет обнаружить или заподозрить РШМ по внешним признакам. Цитологическое исследование – эффективный диагностический тест, используемый для профилактики и раннего выявления РШМ [1]. Применение стандартных методов призвано существенно повысить результативность цитологического исследования [2, 3].
Задачей национального проекта является модернизация системы цитологического скрининга РШМ. Достичь высокой эффективности можно, придав вопросам профилактики, ранней диагностики предрака и РШМ статус федеральной программы здравоохранения.
Уровень точности и специфичности диагностики заболеваний шейки матки достаточно высокий, поскольку с помощью диагностических методов можно установить природу процесса (воспалительная, пролиферативная, дисплазия эпителия, рак), цитологические признаки ряда инфекций, в частности вызванных вирусом папилломы человека (ВПЧ) и вирусом герпеса [4].
Методология и стандартизация цитологических исследований
Долабораторный преаналитический этап пробоподготовки выполняется гинекологом или акушеркой смотрового кабинета. Осмотр шейки матки проводится в зеркалах. Сначала убирается слизь, затем осуществляется забор материала для традиционной или жидкостной цитологии. Материал забирают из цервикального канала, зоны трансформации и поверхности шейки матки (четыре-пять вращательных движений цитощеткой). Если цитологическое исследование выполняется традиционным методом, материал наносится на предметное стекло. Приготовленный мазок высушивается на воздухе или фиксируется 95%-ным спиртом для окрашивания по Папаниколау. Если цитологическое исследование проводится методом жидкостной цитологии, щетка помещается в виалу с фиксатором, ополаскивается и оставляется в фиксаторе. Виала с фиксатором и наконечником доставляется в лабораторию или помещается в холодильник для временного хранения [5].
Важно использовать только специальные инструменты, гарантирующие получение материала из всех указанных зон для информативности препарата. Во избежание снижения эффективности результатов недопустимо применять нестандартизированные инструменты. Адекватный мазок должен быть максимально тонким, не содержать толстых участков, включающих непросматриваемые скопления или комплексы клеток, распределяться равномерно вдоль стекла (не поперек и не кругами). Мазки обязательно маркируют: на стекле препарата указывают фамилию пациента или номер исследования [6].
Эффективность цитологической диагностики на разных этапах анализа определяется рядом факторов и зависит от тесного взаимодействия гинеколога и цитолога. Проблему эффективной диагностики невозможно решить без стандартных протоколов. У таких протоколов несколько функций, в частности сделать анализ объективным, обеспечить совершенствование диагностического и лечебного процесса, оценить и сопоставить эффективность диагностики и лечения.
Использование международных классификаций (Международная классификация болезней (МКБ) 10-го пересмотра, Bethesda) – обязательное условие стандартного протокола. Создание системного клинического протокола невозможно без стандартизации всех этапов обследования.
Рак обычно развивается в месте стыка цилиндрического и плоского эпителия, совпадающего у женщин репродуктивного возраста с областью наружного зева. Эта зона, называемая зоной трансформации, имеет особое значение для цитологического исследования. Именно поэтому крайне важно наличие в препарате цилиндрического эпителия [7].
В нашей стране направлением на цитологическое исследование является стандартная форма № 446/у-02, утвержденная приказом Минздрава России от 24 апреля 2003 г. № 174 (рис. 1). Маркировки на стекле и бланке-направлении должны совпадать. Лицевую сторону учетной формы заполняет врач или акушерка, направляющие материал на цитологическое исследование. Заполняются все пункты лицевой стороны бланка. Оборотную сторону заполняет врач, проводивший цитологическое исследование.
Цитологическое исследование мазков с шейки матки, предложенное американским ученым Папаниколау, получило название Пап-теста. При Пап-тесте возможно любое окрашивание препарата (по Папаниколау, Романовскому, Лейшману, Паппенгейму, а также гематоксилином и эозином). Для углубленного диагностического исследования материала, представленного для скрининга, применяют иммуноцитохимические методики, определяют вирусы высокого онкогенного риска. При необходимости проводят ВПЧ-типирование, оценивают вирусную нагрузку и т.д.
Для адекватной интерпретации цитологической картины важно соблюдать методику фиксации и окрашивания препарата. Это позволит провести полноценное цитологическое исследование.
Приготовление препаратов методом жидкостной цитологии осуществляется с помощью специального оборудования. Для приготовления используются поляризованные обезжиренные 96%-ным спиртом и хорошо высушенные тонкие предметные стекла. Изготавливается однослойный цитологический препарат. При окрашивании нужно соблюдать протоколы приготовления растворов и протокол окрашивания. Красители разных производителей в одинаковых условиях могут отличаться интенсивностью окрашивания. Поэтому разведение и экспозицию окрашивания для каждого красителя необходимо корректировать с учетом pH воды (водородный показатель должен быть нейтральным). Целями микроскопического исследования цитологических препаратов являются оценка качества цитологического материала, определение характера поражения шейки матки по МКБ-10 и Bethesda [5, 7].
В результате цитологического исследования устанавливается степень адекватности материала. Материал, содержащий достаточное количество сохраненных клеток плоского, цилиндрического или метаплазированного эпителия, можно считать адекватным. В отсутствие клеток эндоцервикального и метаплазированного эпителия, но при достаточной численности сохраненных клеток плоского эпителия препарат считается не вполне адекватным. Препараты с толстым слоем материала, а также с недостаточным содержанием клеток, препараты, в которых преобладают кровь, слизь, элементы воспаления, разрушенные клетки или имеется небольшое число сохраненных эпителиальных клеток, классифицируются как неадекватные и исключаются из просмотра. Для обоих методов оценка одинакова.
В 1991 г. была принята цитологическая классификация Bethesda. Согласно ей, диспластические изменения эпителия и рака in situ шейки матки обозначаются термином «плоскоклеточные интраэпителиальные поражения низкой и высокой степени». Низкая степень соответствует легкой дисплазии, что связано с ВПЧ-инфекцией. Высокая степень включает умеренную и тяжелую дисплазию эпителия, а также рак in situ.
Для практической работы предложена классификация цитологической картины эпителия, основанная на МКБ-10 и Bethesda (оборотная сторона бланка формы № 446/у-02) (рис. 2).
Для описания результатов цитологического исследования эпителия шейки матки используется терминология системы Bethesda (2004) [8]:
- NILM – интраэпителиальные и злокачественные изменения отсутствуют. В эту группу включены цитологические заключения о нормальном состоянии эпителия, а также наличии различных не неопластических состояний, уточняются их характер и причины (атрофические изменения, реактивные изменения, ассоциированные с воспалением, лучевой терапией, применением внутриматочных средств, а также наличие микроорганизмов и грибов);
- ASC-US – атипические клетки неясного значения;
- ASC-H – атипичные клетки плоского эпителия неясного значения, не исключающие высокую степень интраэпителиальных поражений;
- LSIL – интраэпителиальные изменения плоского эпителия низкой степени, которые включают поражения, ассоциированные с ВПЧ-инфекцией и CIN-I;
- HSIL – интраэпителиальные изменения плоского эпителия высокой степени, которые включают CIN-II, CIN-III, карциному in situ;
- плоскоклеточная карцинома;
- атипия железистых клеток неясного значения;
- атипия железистых клеток неясного значения, возможна неоплазия;
- эндоцервикальная аденокарцинома in situ;
- эндоцервикальная аденокарцинома;
- эндометриальная аденокарцинома;
- неклассифицируемая карцинома;
- другие злокачественные опухоли.
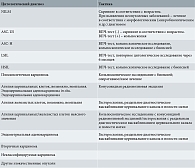
Срок от момента взятия материала до получения заключения не должен превышать 7–14 дней, кроме случаев, когда цитологическая лаборатория обслуживает учреждения отдаленных районов области (края, республики). В этом случае срок не превышает 30 дней. В зависимости от характера выявленной при скрининге патологии пациентки направляются для гинекологического, онкологического обследования и/или лечения в соответствующие территориальные медицинские учреждения (таблица). При несоответствии цитологических и гистологических заключений и/или результатов морфологических и молекулярных исследований необходимо коллегиальное обсуждение полученных данных для уточнения характера патологического процесса [5, 7].
В соответствии с цитологической картиной эпителия, основанной на Bethesda и МКБ-10, на оборотной стороне стандартного бланка (форма № 446/у-02) формулируется заключение:
1. Цитограмма без особенностей.
1.1. Соответствует возрасту и периоду цикла, без патологии.
1.2. Возрастные изменения слизистой определяются эстрогенной активностью и могут быть от нормы (поверхностный эпителий) до атрофического типа мазка.
1.3. Атрофический кольпит.
2. Цитограмма соответствует одному из перечисленных ниже состояний.
2.1. Пролиферация (гиперплазия) железистого эпителия (эрозии, эктопии, полип цервикального характера).
2.2. Гиперкератоз плоского эпителия. Наблюдается при лейкоплакии, ВПЧ-инфекции.
2.3. Воспалительный процесс не определяется количеством лейкоцитов, необходимо наблюдать реактивные изменения в клетках плоского и цилиндрического эпителия:
- выраженный воспалительный процесс;
- хронический воспалительный процесс (лимфоцитарный цервицит).
2.4. Бактериальный вагиноз.
2.5. Нерезко выраженные изменения клеток плоского эпителия (легкая дисплазия, LSIL).
2.6. Изменения, характерные для ВПЧ-инфекции (LSIL).
2.7. Плоскоклеточная карцинома.
2.8. Аденокарцинома.
3. Другие типы цитологических заключений, которые могут быть даны при полипе, эндоцервикозе.
4. Дополнительные уточнения.
В процессе исследования гинекологических мазков цитолог сталкивается с проблемой оценки укрупненных клеток с атипическими ядрами при воспалительных или реактивных фоновых процессах слизистой оболочки в репродуктивном возрасте или при атрофическом состоянии слизистой оболочки в периоде менопаузы. Необходимо проводить дифференциальную диагностику между атипией реактивного характера и клетками атипии при интраэпителиальных изменениях в случае обнаружения единичных атипических клеток неопределенного происхождения (ASC-US по классификации Bethesda) [3].
Заключение
Только при четком выполнении принципов методологии и стандартизации цитологических исследований на всех этапах можно существенно повысить эффективность гинекологического скрининга РШМ.
Авторы заявляют об отсутствии конфликта интересов.
O.S. Zolotovitskaya, O.Yu. Kozlova, N.A. Polyakova, I.G. Yasko, I.N. Astashina, I.A. Selezneva, PhD, Ye.Ye. Potyakina
Samara Regional Clinical Center for AIDS Prevention and Control
Volga Regional Clinical Hospital
Samara Diagnostic Center
Zhiguli Central District Hospital
Samara State Medical University
Ministry of Health of the Samara Region
Contact person: Olga S. Zolotovitskaya, olegzolotovickij@yandex.ru
The organization of cytological screening of cervical cancer is part of the national program for the modernization of the healthcare system and the promotion of public health in the Russian Federation. The program was developed taking into account the experience of countries that have achieved positive results in the diagnosis and treatment of tumor and precancerous diseases of the cervix, and is based on current standards. At the same time, it is adapted for use in Russia and reflects the accumulated experience and national characteristics. Standard methods have been developed for all stages of cytological examination – obtaining the material, preparation of the drug, fixation, staining, evaluation of the cytological picture. A single protocol of cytological examination has been formulated. The use of standard methods can significantly increase the effectiveness of cytological examination during gynecological examination.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.