Комбинированный скрининг цервикального рака – новые возможности и перспективы
- Аннотация
- Статья
- Ссылки
- English


Введение
Несмотря на то что рак шейки матки является визуальной локализацией, отвечающей всем требованиям популяционного скрининга, он продолжает занимать лидирующее место в структуре заболеваемости и смертности женского населения от злокачественных новообразований. Основными причинами поздней диагностики цервикального рака и неудач при проведении скрининга являются низкий охват населения профилактическими мероприятиями (менее 70%), несоблюдение стандартов обследования и межскрининговых интервалов в определенных возрастных группах, нерациональное использование диагностического, кадрового и финансового потенциала здравоохранения, ошибки цитологической диагностики и др. [1–3].
Существующий традиционный цитологический скрининг, предложенный Г. Папаниколау (1941) для диагностики рака шейки матки и широко используемый как в России, так и за рубежом, имеет свои ограничения. Чувствительность теста составляет не более 66–83%, а специфичность – 36–76,9% [4, 5]. С конца ХХ века во многих странах мира для цитологического скрининга стал использоваться метод жидкостной цитологии. Он повышает точность диагностики предраковой патологии и рака шейки матки по сравнению с традиционным цитологическим методом: чувствительность – до 71–95%, специфичность – до 58–76% за счет концентрирования клеточного материала и получения монослойных морфологических препаратов [1, 6, 7].
В последние годы в научной литературе появились сообщения об использовании ВПЧ-тестирования (тестирования на вирус папилломы человека) для определения лиц группы повышенного риска возникновения цервикального рака при скрининговом обследовании. Это позволяет проводить углубленное обследование пациенток в выделенной группе риска, а не во всей популяции обследуемых, что дает возможность рационально использовать диагностический, кадровый и экономический потенциал здравоохранения. По данным научных исследований, чувствительность молекулярно-биологического теста на 40% выше, но несколько ниже его специфичность по сравнению с традиционным цитологическим методом [3, 4].
Использование комбинированного исследования (ВПЧ-тест и цитологический метод) улучшает диагностику предраковых заболеваний и злокачественных новообразований, увеличивает межскрининговый интервал до пяти лет, повышает точность популяционного скрининга цервикального рака до 93,3% [8].
Из-за низкого охвата населения профилактическим обследованием описанные выше способы скрининговых программ не всегда повышают уровень диагностики рака шейки матки. Это обусловлено нежеланием женщин посещать врача акушера-гинеколога или смотровой кабинет, неприятными ощущениями при проведении гинекологического осмотра, религиозными и психологическими мотивами – все эти факторы в большинстве случаев являются основным препятствием для скрининга [9].
Для повышения охвата населения скрининговым обследованием применен способ самозабора биологического материала (влагалищного содержимого) для комбинированного исследования с использованием одноразового устройства Qvintip, предназначенного только для ВПЧ-тестирования (согласно инструкции), но не для цитологического исследования [4, 10].
Цель работы – повышение охвата женского населения и точности диагностики предраковой патологии и рака шейки матки при проведении скрининга.
Материал и методы
Скрининговое обследование проведено в двух сельских горных районах Чеченской Республики – Итум-Калинском и Шаройском с большой удаленностью от республиканского центра (г. Грозный) – 73 и 70 км и низкой плотностью заселения – 5,1 и 5,7 чел./км2 соответственно. Численность женского населения в этих районах – 4521 человек. В исследование включены 1803 женщины в возрасте 25–65 лет.
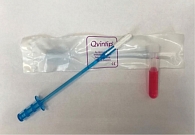
Для увеличения охвата населения скрининговым обследованием использован способ самозабора биологического материала (влагалищного содержимого) для комбинированного скрининга с использованием одноразового устройства Qvintip (производитель Aprovix AB, Швейцария), зарегистрированного в Российской Федерации в 2019 г. Оно состоит из пластиковой палочки-аппликатора с отделяемым наконечником (пробозаборник), с помощью которого осуществляется взятие влагалищного содержимого (рис. 1). Его переносят в одноразовую пробирку с 4 мл питательной среды 199. Все обследуемые женщины были ознакомлены с правилами использования одноразового устройства Qvintip.
Для повышения точности диагностики предраковой патологии и рака шейки матки в работе выполнен комбинированный скрининг на основе молекулярно-биологического (ВПЧ-тест на 14 генотипов ВПЧ высокого онкогенного риска – 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68-й) и цитологического (жидкостная цитология) исследований. В качестве транспортной и накопительной среды использована питательная среда 199. Самостоятельное взятие материала женщины выполняли в домашних условиях, используя устройство Qvintip.
Критерии включения в исследование: возраст обследуемых от 25 до 65 лет; регистрация или проживание в статусе мигранта три и более лет в Чеченской Республике; отсутствие беременности на момент обследования; свободное владение чеченским или русским языком; добровольное информированное согласие на проведение обследования. Критерии исключения: отсутствие шейки матки вследствие проведенной операции (экстирпации матки); наличие беременности на момент проведения исследования; пороки развития половых органов (аплазия влагалища или матки); отсутствие половой жизни; стриктура влагалища; психические заболевания; некачественный забор материала, не позволяющий выполнить цитологическое исследование или ВПЧ-тестирование; больные раком шейки матки; больные с предраковыми заболеваниями шейки матки, проходящие лечение на момент взятия материала; использование влагалищных лекарственных препаратов, спермицидов или половая жизнь менее чем за семь дней до взятия материала для исследования.
ВПЧ-тестирование проводилось с использованием диагностической системы careHPV, жидкостная цитология – автоматизированным методом на процессорах PrepMate и PrepStain.
Вычислен процент охвата женского населения скринингом и процент ВПЧ-инфицированных. ВПЧ-инфицированным женщинам и/или с патологическими цитологическими мазками проведено обследование у онкогинеколога (кольпоскопия, цитологическое исследование клеточного материала из цервикального канала и влагалищной порции шейки матки традиционным методом).
Традиционное цитологическое исследование проведено 359 обследуемым из группы риска. Исследовано 978 препаратов. Оценку полученных результатов проводили в соответствии с классификацией Bethesda System (2014).
Пациенткам с выявленной кольпоскопической патологией прицельно выполнялись радиоволновая петлевая биопсия, конизация или эксцизия шейки матки, при наличии полипа цервикального канала – полипэктомия и в перечисленных случаях – выскабливание цервикального канала. По общепринятой методике проведено 324 патологогистологических исследования биопсийного материала.
Цитологические (29 препаратов, полученных методом жидкостной цитологии, 32 традиционных) и гистологические (96) препараты с интраэпителиальными плоскоклеточными повреждениями и наличием признаков злокачественности были консультированы в независимой научной лаборатории морфологии опухолей ФГБУ «НМИЦ онкологии им. Н.Н. Петрова». В работе учитывались только положительные результаты, полученные в этой лаборатории.
Для способа самозабора влагалищного содержимого рассчитаны чувствительность, специфичность, диагностическая точность, позитивное предиктивное значение, негативное предиктивное значение.
Результаты и их обсуждение
В программе скрининга приняли участие 1803 женщины. Возраст обследуемых составил 25–65 лет, средний возраст – 42,5 ± 0,6 года. Распределение по возрастным группам было следующим: 25–30 лет – 21,5%, 31–35 – 14,1%, 36–40 – 12,0%, 41–45 – 14,0%, 46–50 – 13,0%, 51–55 – 11,0%, 56–60 – 8,4%, 61–65 лет – 6,0%. Наибольшая часть обследуемых – 1084 (60,1%) – репродуктивного возраста: от 25 до 45 лет. Охват женского населения скринингом в возрастной группе 25–65 лет среди жительниц двух горных сельских районов составил 79,2%, что соответствует одному из критериев скрининга, утвержденных Всемирной организацией здравоохранения (1968).
Перед началом скрининга проводилась разъяснительная работа среди населения – информирование значительного количества женщин о важности проблемы рака шейки матки и роли ВПЧ в процессе канцерогенеза. Это позволило ликвидировать основную причину неудач скрининговых программ – низкий охват населения профилактическим обследованием. Важно отметить, что при использовании метода самозабора женщина самостоятельно получает влагалищный материал для исследования, при этом не посещая медицинскую организацию, это значительно снижает экономические затраты. Полученный биоматериал (влагалищное содержимое) использовался для комбинированного скрининга: молекулярно-биологического (ВПЧ-тестирование) и цитологического (жидкостная цитология).
Опыт отечественных ученых в жидкостной цитологии с применением в диагностике в качестве транспортной и накопительной жидкости питательной среды 199 позволяет повысить точность диагностики рака и предраковой патологии шейки матки в 1,8 раза, рака мочевого пузыря – в 1,3 раза и злокачественных новообразований при исследовании экссудатов – в 1,5 раза [10–12]. При проведении скрининга мы применили метод жидкостной цитологии, а не традиционное цитологическое исследование. Выбор метода жидкостной цитологии позволил повысить точность цитологической диагностики за счет стандартизации и снижения количества неудовлетворительных препаратов (рис. 2). Используемые среды для транспортировки, хранения и накопления клеточного материала (импортного производства) содержат спирты и формальдегиды, которые значительно изменяют морфологию клетки и затрудняют цитологическое исследование. Питательная среда 199, в состав которой входят неорганические соли, витамины, аминокислоты, сохраняет постоянство кислотно-щелочного равновесия, осмотического давления и обеспечивает клетки необходимыми питательными веществами. Среда может использоваться для транспортировки и накопления клеточных образцов, сохраняя их жизнеспособными при температуре +4 оС до шести суток без изменения морфологической структуры, и выпускается отечественной промышленностью.
Для получения клеточного материала женщины производили забор влагалищного содержимого для комбинированного скрининга самостоятельно в домашних условиях с помощью устройства Qvintip, помещая его в пластиковую пробирку с 4 мл питательной среды 199.
Методом жидкостной цитологии выявлены следующие патологии: ASCUS – у девяти обследуемых, LSIL – у двух, HSIL – у трех, плоскоклеточный рак – у двух, аденокарцинома – у одной.
При ВПЧ-тестировании выявлено 359 (21,3%) инфицированных (группа риска), среди которых 17 – с клеточной патологией, диагностированной с помощью жидкостного метода. Все женщины прошли углубленное обследование – традиционное цитологическое исследование, кольпоскопию. При выявлении кольпоскопической патологии выполнялись биопсия шейки матки и выскабливание цервикального канала с последующим морфологическим исследованием.
В этой группе традиционным цитологическим методом диагностированы: ASCUS – в шести случаях, LSIL – в трех, HSIL – в 11, плоскоклеточный рак – в двух, аденокарцинома – в одном случае.
В группе из 1803 обследуемых предраковая патология и рак шейки матки при использовании способа самозабора влагалищного содержимого методом жидкостной цитологии были диагностированы в 17 случаях, а в группе риска из 359 женщин традиционным цитологическим методом – в 23 случаях.
При использовании метода самозабора диагностика атипических клеток была выше, чем при традиционном, в 1,5 раза (9 и 6 соответственно). Интраэпителиальные плоскоклеточные повреждения при самозаборе верифицированы в 2,8 раза реже, чем при традиционном (5 и 14 случаев соответственно). Частота диагностики рака была одинаковой при обоих методах цитологической диагностики – у трех обследуемых (плоскоклеточный рак – два, аденокарцинома – один случай). Все случаи рака были выявлены на I стадии опухолевого процесса (таблица).
Различия в уровне диагностики в сравниваемых методах объясняются тем, что при традиционном методе материал получали только у женщин, относящихся к группе риска, а не у всех проходящих скрининг. При самозаборе материал брался самостоятельно женщиной из влагалища, а при традиционном способе – медицинским работником прицельно из влагалищной порции и цервикального канала. Нередко встречались случаи цервикального поражения шейки матки, и клеточный материал, содержащий клетки эндоцервикса, мог быть получен при самозаборе не во всех случаях. При этом даже в отсутствие изменения в цитограмме и при наличии предопухолевых изменений и опухолевого процесса ВПЧ-тест в 100% случаев был положительным.
По результатам гистологического исследования биопсийного материала псевдоэрозия выявлена в 108 случаях, лейкоплакия – в шести, полипы цервикального канала – в двух, LSIL – в двух, HSIL – в 19 (в том числе один случай carcinoma in situ), плоскоклеточный рак – в двух и аденокарцинома – в одном случае.
В результате проведенного комплексного обследования 359 женщин из группы риска (ВПЧ-инфицированных и с выявленными среди них цитологическими изменениями) диагностировано 164 случая патологии, в том числе 140 фоновых и 24 предраковых заболевания и рака шейки матки (интраэпителиальные плоскоклеточные повреждения разной степени (в том числе carcinoma in situ) – 21, инвазивный рак (I стадия опухолевого процесса) – три). Чувствительность метода самозабора составила 71,4%, специфичность – 99,4%, диагностическая точность – 93,6%, позитивное предиктивное значение – 88,2%, негативное предиктивное значение – 98,2%. Выявляемость предраковой патологии и рака шейки матки – 13,8, в том числе рака шейки матки – 1,7 на 1000 обследуемых, а в группе риска (359 обследуемых) значительно выше – 64,1 и 8,4 на 1000 обследуемых соответственно.
Ретроспективное сравнение результатов 1000 традиционных мазков, полученных при оппортунистическом скрининге (по данным отчетов работы смотровых кабинетов), с результатами жидкостной цитологии, выполненной 1803 женщинам методом самозабора, показало, что способ самозабора и жидкостная цитология повышают точность диагностики предраковой патологии и рака шейки матки в 1,6 раза в сравнении с традиционным цитологическим методом (1,3 и 0,8% соответственно).
Выводы
Предложенное техническое решение, заключающееся в использовании одноразового устройства Qvintip для самозабора влагалищного содержимого и питательной среды 199 (в качестве транспортной и накопительной жидкости для клеточного материала) и комбинированного исследования – жидкостной цитологии и ВПЧ-теста, значительно повышает охват населения, точность скрининга и позволяет провести отбор лиц в группу риска заболевания цервикальным раком. Выполнение углубленного обследования только среди группы риска с использованием сложных дорогостоящих методов (кольпоскопия, гистероскопия, раздельное диагностическое выскабливание полости матки и цервикального канала, эксцизия шейки матки, морфологические и иммуноморфологические методы, компьютерная и магнитно-резонасная томография и др.) с привлечением высококвалифицированных специалистов (онкологов, онкогинекологов, акушеров-гинекологов, патоморфологов, врачей лучевой диагностики и др.), а не среди всей популяции женского населения имеет большое экономическое значение и позволяет рационально использовать диагностический и кадровый потенциал здравоохранения.
M.G. Leonov, PhD, A.V. Dinisenko, T.N. Chimitdorzhieva, PhD, H.U. Akhmatkhanov, PhD
Novorossiysk Oncological Dispensary No. 3
Kuban State Medical University
Medical Institute of Dorzhi Banzarov Buryat State University
N.A. Semashko Republican Clinical Hospital, Ulan-Ude
Republican Oncological Dispensary, Grozny
Contact person: Mikhail G. Leonov, novonko@yandex.ru
The use of a disposable Qvintip device for self-sampling of vaginal contents and nutrient medium 199 (as a transport and storage fluid) for cell material and a combined study – liquid cytology and HPV test – significantly increases the coverage of the population, the accuracy of screening and allows the selection of persons at risk of cervical cancer.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.