Неспецифический вульвовагинит у девочек: оценка клинической эффективности лечения
- Аннотация
- Статья
- Ссылки
Естественная защита от воспалительных заболеваний влагалища неспецифической этиологии поддерживается благодаря особенностям анатомии наружных половых органов, их функциональной активности и составу нормальной микрофлоры. Сейчас общепризнано, что значение показателя рН, будучи наглядным индикатором состояния влагалищной экосистемы, позволяет обнаружить тревожные ситуации и своевременно принять адекватные меры. Анализ назначений гинекологов показывает: схемы лечения патологий наружных половых органов, в том числе воспалительных заболеваний, очень сложны и требуют использования нескольких лекарственных препаратов. Более того, к сожалению, медикаментозная терапия не всегда оправдывает ожидания. Вместе с тем соблюдение правил интимной гигиены безусловно является основой успешного лечения.
Целью нашего исследования была оценка клинической эффективности лечения неспецифических вульвовагинитов препаратом Гексикон®Д интравагинально у девочек.
В исследование были включены 25 девочек до менархе (от 2,5 до 11 лет) с диагнозом «неспецифический вульвовагинит». Больные были разделены на 2 группы: в первую группу вошли 12 девочек, лечение которых проводилось в условиях стационара специалистом по проблемам гинекологии детского и юношеского возраста препаратом Гексикон®Д интравагинально, и 13 девочек, лечившихся в домашних условиях (свечи Гексикон®Д интравагинально вводили мамы).
Препарат Гексикон®Д – суппозитории вагинальные для местного применения (производства ОАО «Нижфарм») – использовали как монотерапию 2 раза в сутки на протяжении 10 дней.
Все больные обратились с жалобами на гиперемию вульвы, желтоватые выделения из влагалища, реже на зуд и чувство дискомфорта в области наружных половых органов, иногда жжение после мочеиспускания.
У всех обследованных пациенток был исключен специфический вульвовагинит (ПЦР-диагностика ИППП).
В комплекс обследования, помимо гинекологического осмотра с оценкой состояния наружных и внутренних половых органов и характера выделений, входила интегральная оценка состояния микроценоза влагалища, на основании культуральной диагностики (посев отделяемого влагалища) и бактериоскопии вагинального мазка, окрашенного по Граму. Исследование у каждой пациентки проводили дважды – до и после лечения.
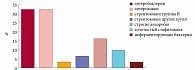
В микробиоте влагалища девочек с неспецифическим вульвовагинитом доминировали эпидермальный стафилококк, энтеробактерии (кишечная палочка, протей, клебсиелла) – обнаружены у каждой второй девочки и составили 23,0 и 19,7% среди всех выделенных культур. Столь же часто выявлялись энтерококки – 19,7%, а у каждой третьей девочки выделены бета-гемолитические стрептококки (высеваемость – 12,3%).
Как видно из данных рисунка 1, у девочек допубертатного возраста основными возбудителями вульвовагинитов были колиформные бактерии (доминировала кишечная палочка) и энтерококки (64,6% среди установленных возбудителей). Анаэробные вагиниты выявлены в 16,1%. Нередко как возбудитель обнаруживался золотистый стафилококк и бета-гемолитические стрептококки различных серогрупп (по 9,7% в спектре возбудителей).
Проводили клиническую оценку эффективности лечения (по купированию симптомов заболевания, результатам повторного гинекологического осмотра) и микробиологическую (по результатам исследования вагинального отделяемого через 5–7 дней после завершения курса терапии).
Хороший результат лечения был отмечен во всех случаях при колиформной, энтерококковой, стафилококковой этиологии вульвовагинитов у девочек. Что касается бета-гемолитических стрептококков, персистенция стрептококков группы В продолжалась после окончания курса лечения, тогда как стрептококки других серогрупп полностью элиминировались.
Следует отметить, что гиперемия наружных половых органов, зуд и чувство дискомфорта, отечность исчезли у всех пациенток 1-й группы, лечившихся в стационаре, на 3–5-е сутки применения терапии. А у пациенток 2-й группы гиперемия наружных половых органов, зуд и чувство дискомфорта были купированы лишь на 7–8-е сутки. При подробном расспросе мам, осуществлявших лечебные манипуляции, было выяснено, что большинство мам, «жалея» детей, самовольно уменьшали кратность введения свечей (вводили свечи не дважды в день, а однократно), что и приводило к замедлению процесса выздоровления. В тех случаях, когда мамы четко выполняли рекомендации врача, сроки наступления улучшения не отличались от таковых в группе пациентов, лечившихся стационарно.
В процессе лечения жалобы на патологические выделения из влагалища и чувство жжения во время мочеиспускания исчезли у всех пациенток. При гинекологическом исследовании состояние вульвы и влагалища позволило исключить у них наличие воспалительного процесса вульвы.
Выводы. На основании проведенного исследования можно заключить, что Гексикон®Д является эффективным препаратом для лечения детей с неспецифическим вульвовагинитом, вызванным бактериями кишечной группы, золотистым стафилококком и стрептококками, но не группы В.
Применение препарата Гексикон®Д интравагинально у девочек рекомендовано проводить в строгом соответствии с инструкцией, под тщательным контролем специалиста с целью быстрого купирования проявлений вульвовагинита.
Правила интимной гигиены девочки
Интимная гигиена девочки начинается с момента ее рождения. Сразу после рождения влагалище заполнено густой слизью, а в складках кожи имеются скопления так называемой «первородной смазки» (смегмы, верникса), представляющей собой сыровидное вещество серо-белого цвета, с трудом поддающееся удалению. Первородная смазка обеспечивает защиту кожи плода от воздействия околоплодных вод и обладает бактерицидными свойствами. Однако при разложении и окислении через 1–2 дня она за счет «прогоркания» находящихся в ней жиров становится питательной средой для различных микроорганизмов, способных вызвать раздражение и воспаление окружающих тканей. Кожные покровы наружных половых органов девочек до периода полового созревания отличаются повышенной ранимостью, так как состоят из меньшего числа слоев клеток. В этих условиях при несоблюдении гигиены моча и каловые массы, попадая на наружные половые органы, могут усилить патологическое воздействие вплоть до появления мацерации, гиперемии и воспаления кожи промежности и слизистой оболочки вульварного кольца. Если у новорожденной девочки из половой щели появляются кровяные выделения (на 3–6-й день), представляющие собой одно из проявлений «полового криза», это значит, что создаются дополнительные условия, благоприятствующие возникновению вульвита и даже вульвовагинита.
В данной связи промежность и наружные половые органы новорожденной девочки нуждаются в регулярной гигиенической обработке и, конечно, смене подгузников. Однако вне зависимости от вида подгузников их необходимо менять каждые 1,5–2 часа (не реже чем через 3 часа). Следует избегать применения подгузников для постоянного ношения у девочек в возрасте старше 1,5 лет.
После прекращения использования подгузников изменяются частота и техника проведения гигиенических процедур у девочки.
В среднем до возраста 5 лет в вопросах интимной гигиены девочкам помогают взрослые члены семьи. В этот период жизни важно воспитать у девочки правильные навыки интимной гигиены, стереотип правильного подмывания – 2–3 раза в день.
При подмывании наружных половых органов обыкновенное мыло используется крайне редко, однако можно использовать специальные гели для интимной гигиены для девочек.
В детском возрасте средство следует наносить только на наружную поверхность больших половых губ, исключая попадание в половую щель.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.