Реабилитация репродуктивной функции у больных после оперативных вмешательств на органах малого таза
- Аннотация
- Статья
- Ссылки

Вопрос профилактики послеоперационного спаечного процесса представляется актуальным как с медицинской, так и социальной точки зрения [1, 2].
Послеоперационная интраперитонеальная адгезия значительно снижает эффективность оперативного вмешательства. Развитие спаек является причиной широкого спектра осложнений, в ряде случаев угрожающих жизни пациентки, и остается одной из частых причин послеоперационной летальности. Формирование спаечного процесса после абдоминальных вмешательств наряду с риском развития кишечной непроходимости сопряжено с нарушениями функции органов, покрытых брюшиной [3].
Так, послеоперационный спаечный процесс является одной из наиболее распространенных причин трубно-перитонеального бесплодия. Особенно часто спайкообразование отмечается после аппендэктомии по поводу деструктивных форм аппендицита, резекции яичников, тубэктомии в связи с трубной
беременностью [4].
Основным пусковым механизмом спайкообразования является воспалительная реакция брюшины с последующими деструктивными изменениями вследствие различных интраоперационных воздействий (механических, термических, химических и др.) на брюшину и органы брюшной полости. В формировании ответной реакции брюшины и тканей на травму определяющую роль играет иммунная система, включая как клеточный, так и гуморальный компоненты.
Наряду с грубыми деструктивными изменениями, даже при отсутствии спаечного процесса после оперативных вмешательств, возможно развитие функциональных расстройств органов малого таза, проявляющихся в дисбалансе цилиарной, секреторной и мышечной деятельности [5].
Образование послеоперационных спаек обусловлено действием трех групп факторов: механических, адгезивных и гуморальных.
Учитывая роль воспаления в реализации адгезивного процесса, для профилактики образования спаек в послеоперационном периоде наряду с антибактериальным лечением широко применяются различные методы физиотерапии, десенсибилизирующие средства, ферментные препараты, био- и иммуностимуляторы различного происхождения [6]. Очевидно, что состояние иммунной системы во многом определяет характер посттравматической реакции в области послеоперационной раны. Тем не менее в литературных источниках представлены неоднозначные данные о влиянии этих методов терапии на иммунную систему [7].
В связи с вышеизложенным определенный интерес представляет изучение возможностей использования препаратов с пролонгированной ферментативной активностью для профилактики абдоминальной адгезии у гинекологических больных после лапароскопических операций.
Цель работы – изучение эффективности включения препарата Лонгидаза® в комплекс мероприятий по предупреждению спаечного процесса и реабилитации репродуктивной функции у больных после операций на придатках матки.
Материалы и методы исследования
В исследование были включены 72 пациентки, имевшие в анамнезе перенесенные лапароскопические вмешательства на яичниках или маточных трубах и которым в связи с неясной клинической картиной заболевания, послужившего причиной поступления в стационар, проводилось лапароскопическое исследование. Основным показанием к диагностической лапароскопии являлось исключение внематочной беременности, острого аппендицита, анемической формы апоплексии яичника. В ходе эндоскопического исследования наряду с диагностическим поиском проводилась оценка выраженности спаечного процесса и при необходимости адгезиолизис.
Программа обследования включала в себя общепринятые клинико-лабораторные исследования, лапароскопию, ультразвуковое исследование (УЗИ).
Гематологические параметры оценивались на основании клинического анализа крови методом визуальной микроскопии с окраской мазка по Романовскому – Гимзе. Биохимический анализ крови проводился с использованием стандартных биохимических диагностических наборов.
Степень выраженности спаечного процесса оценивалась по классификации J. Hulka и соавт. и Американского общества фертильности (American Fertility Society, AFS).
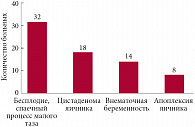
Показанием к оперативному лечению у обследованных больных являлась патология маточных труб и яичников (рис. 1).
В зависимости от объема послеоперационных профилактических мероприятий пациентки были распределены на две группы. В основную группу вошли 39 пациенток, которым в послеоперационном периоде наряду с базисной терапией с целью профилактики спаечного процесса с первых суток после операции проводился курс терапии препаратом Лонгидаза® внутримышечно в дозе 3000 МЕ (введение 1 раз в 5 дней общим курсом 10 инъекций).
В контрольную группу вошли 33 пациентки, которым в послеоперационном периоде проводилась общепринятая базисная терапия, включающая антибиотикотерапию и физиолечение.
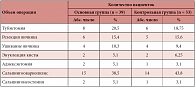
Исследуемые группы больных были сопоставимы по объему оперативных вмешательств (табл. 1).
Результаты проведенного исследования
Результаты исследования общего клинического анализа крови не выявили достоверных отличий показателей периферической крови между группами.
Клинически значимых изменений исследованных показателей биохимического анализа крови не обнаружено как при первичном обследовании, так и при динамическом наблюдении в обеих группах.
В результате проведенных исследований было выявлено значительное уменьшение числа повторных сальпингонеостомий в группе пациентов, получавших препарат Лонгидаза®.
Так, до лечения в группе пациенток с деструктивными изменениями было проведено 70,6% сальпингонеостомий в основной группе и 95% в группе сравнения; после лечения повторная сальпингонеостомия проведена только у 25% больных в основной группе, тогда как в контрольной группе этот показатель существенно не уменьшился и составил 80% случаев.
В основной группе пациенток в подгруппе «без деструктивных изменений» сальпингоовариолизис был проведен в 22% случаев, что практически в 4 раза меньше, чем в группе контроля – 88%. Приведенные данные свидетельствуют о высокой эффективности препарата Лонгидаза® при проведении реконструктивно-пластических операций на маточных трубах.
Отмечено также существенное влияние этого ферментативного препарата на степень выраженности спаечного процесса в малом тазу у больных трубно-перитонеальным бесплодием.
До лечения I степень распространения спаечного процесса отмечалась в 28% случаев в группе пациенток, получавших препарат Лонгидаза®, и в 18% – в группе базисной терапии; II степень – у 19% и 25% пациенток, III степень – у 22% и 16,3%, IV степень – у 12% и 5% пациенток соответственно.
После лечения препаратом Лонгидаза® степень распространения спаечного процесса существенно изменилась. Так, в основной группе I степень распространения спаечного процесса отмечена у 56% пациенток, II степень – у 28%, III степень – у 2%, IV степень – у 4%. В группе, получавшей базисную терапию, зафиксированы следующие показатели после лечения: I степень – у 42%, II степень – у 40%, III степень – у 10%, IV степень – у 8%, что практически не различается с результатами до начала лечения.
Подчеркнем: у больных контрольной группы отмечено наличие спаечного процесса, практически идентичного по тяжести с исходным, в то время как у больных после лечения препаратом Лонгидаза® степень распространения спаечного процесса значительно снизилась, что позволило избежать развития его тяжелых форм, при которых наблюдаются деструктивные изменения маточных труб.
При хромосальпингоскопии после лечения препаратом Лонгидаза® окклюзия маточных труб диагностирована у 41,2% пациенток, тогда как в контрольной группе – у 60,0%. При этом окклюзия обеих маточных труб в основной группе отмечена только у 11,8% пациенток, а в контрольной – у 20,0%.
При проведении УЗИ органов малого таза критериями наличия спаечного процесса являлись смещение матки относительно продольной оси, несмещаемость яичников при тракциях влагалищным датчиком, усиление эхосигнала в области придатков, а также выявление гидросальпинкса, сактосальпинкса.
Распределение пациенток в группах по наличию УЗИ-признаков спаечного процесса представлено в таблице 2.
Полученные результаты, свидетельствующие о клинической эффективности препарата Лонгидаза®, нашли подтверждение при анализе репродуктивной функции у обследованных больных. За период наблюдения (12–18 месяцев) в группе больных, которым в послеоперационном периоде проводилась ферментотерапия, отмечено наступление беременности в 47,1% случаев, в группе больных с базисной терапией беременность наступила в 20%.
Представленные выше данные позволяют сделать вывод, что включение в программу послеоперационного ведения гинекологических больных препаратов с пролонгированной гиалуронидазной активностью позволяет предотвратить развитие спаечного процесса, что приводит к восстановлению репродуктивной функции женщин.Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.