Синдром вегетативной дисфункции и возможная связь его декомпенсации с патологическим овальным отверстием
- Аннотация
- Статья
- Ссылки
- English
Введение
В последние годы изучение проблемы парадоксальной эмболии (ПЭ) как причины церебральных сосудистых катастроф вызывает большой интерес исследователей [1–6]. ПЭ может возникать на фоне ряда патологических состояний, основными из которых считаются дефекты межпредсердной или межжелудочковой перегородки, незаращенное овальное отверстие межпредсердной перегородки и легочное венозно-артериальное шунтирование [3, 4]. Особое внимание привлекает открытое овальное отверстие (ООО), рассматриваемое как доминирующий путь реализации ПЭ [6, 7].
Цель исследования – оценить возможную связь между готовностью к ПЭ у пациентов с синдромом вегетативной дисфункции (СВД) и наличием ООО и возникновением церебральных сосудистых нарушений.
Материал и методы
Было обследовано 128 пациентов (92 мужчины и 36 женщин) в возрасте от 16 до 39 лет. Изучали не только наличие (отсутствие) ООО у пациентов с СВД, но и его возможную взаимосвязь с готовностью к ПЭ. Поэтому обследовались молодые люди различных групп при их призыве на службу в Российскую Армию по направлению районных военкоматов, что расширило возможности набора пациентов для исследования. Наибольший интерес представляли пациенты с различной (даже минимально выраженной) сердечно-сосудистой или церебральной патологией на фоне СВД, но хорошо переносившие используемые методы, включая контрастную эхокардиографию (ЭхоКГ).
Кардиологическое обследование проводилось в специализированном кардиологическом отделении стационара. Кроме обычных исследований уровня холестерина и его фракций в крови, содержания глюкозы и других биохимических показателей выполнялись электрокардиография и ультразвуковое исследование сердца по общепринятой методике.
Оценка состояния вегетативной нервной системы (ВНС) имеет значение при анализе текущего состояния не только лиц с заболеваниями нервной системы, но и здоровых людей с целью определения функционального состояния и адаптационных резервов [8]. Тесты, предложенные в конце XIX – начале XX в. и претерпевшие незначительные изменения, успешно применяются и сегодня.
В целях объективной оценки вегетативно-сосудистой неустойчивости мы использовали следующие рекомендуемые тесты [8, 9].
Ортостатическая проба позволяет оценить функциональное состояние симпатического отдела ВНС. После отдыха в положении лежа в течение пяти минут пациент принимает удобную позу в вертикальном положении. Частота сердечных сокращений (ЧСС) и уровень артериального давления (АД) определяются до и после перевода пациента в вертикальное положение. В норме прирост ЧСС после вертикализации составляет от шести до 30 ударов в минуту. Превышение 30 ударов в минуту свидетельствует о наличии симпатикотонии.
Клиностатическая проба помогает определить функциональное состояние парасимпатического отдела ВНС. После нахождения в вертикальном положении в течение пяти минут пациент принимает горизонтальное положение. ЧСС и АД оцениваются до и после принятия горизонтального положения. В норме отмечается урежение ЧСС на 4–6 ударов в минуту в первые 15–20 секунд (более высокая возбудимость парасимпатического отдела). При урежении ЧСС более шести ударов в минуту диагностируется парасимпатикотония.
Ортоклиностатическая проба используется для выявления вегетативно-сосудистой неустойчивости при подозрении на наличие СВД (вегетативно-сосудистой дистонии, нейроциркуляторной дистонии, нейроциркуляторной астении и т.п.) при обследовании пациентов, имеющих в анамнезе синкопальные состояния. В течение пяти минут пациент находится в горизонтальном положении. Измеряются уровни АД и ЧСС. Затем пациент встает и занимает удобную для него позу. Уровни АД и ЧСС измеряются сразу после вертикализации, в конце первой, пятой, десятой и 15-й минуты. Далее пациент ложится. Уровни АД и ЧСС определяются сразу после принятия горизонтального положения, в конце первой и третьей минуты. При необходимости время нахождения в вертикальном положении может быть увеличено до 30 минут.
По результатам тестов оформляли протокол с заключением о наличии или отсутствии вегетативно-сосудистой неустойчивости как отражения дисфункции ВНС.
Из инструментальных методов использовались магнитно-резонансная томография головного мозга, дуплексное сканирование с ультразвуковой допплерографией.
Наиболее точным методом прямого прижизненного наблюдения особенностей предсердий является чреспищеводная ЭхоКГ [3, 10]. Она считается методом выбора при выявлении ООО как варианта строения межпредсердной перегородки. Использование данного метода технически более сложное, чем трансторакальной ЭхоКГ, требует применения специального дорогостоящего ультразвукового датчика и дополнительной подготовки медперсонала.
Помимо клинических исследований для выявления готовности к ПЭ всем пациентам с ООО выполнялась пролонгированная инфузионная контрастная ЭхоКГ (ПИКЭ) с раствором перекиси водорода в сочетании со стресс-тестовым комплексом, включающим пробу Вальсальвы, кашлевой тест, тест с инспираторным напряжением и нитроглицериновую пробу. Пролонгированная контрастная ЭхоКГ относится к основным методам диагностики готовности к ПЭ, поскольку обеспечивает имитационное моделирование ПЭ посредством наблюдения за внутрисердечным движением микропузырьков кислорода, представляющих безопасный для здоровья вариант газовых микроэмболов. Применение ПИКЭ предусматривало внутривенную капельную инфузию 0,3%-ного раствора перекиси водорода 1,5–2 мл на 1 кг массы тела больного со скоростью 6–12 мл/мин. Пролонгированная контрастная ЭхоКГ позволяет получить стойкое эхо-контрастирование в течение относительно длительного периода времени (5–20 минут), необходимого для выполнения провоцирующих ПЭ стресс-тестов. О наличии готовности к ПЭ вследствие право-левого межпредсердного шунта через ООО судили по наличию феномена «позитивного контрастирования» – появлению в левых камерах сердца эхо-позитивных контрастных микропузырьков. В качестве основного метода оценки ООО как анатомической формы межпредсердной перегородки использовали чреспищеводную ЭхоКГ, позволяющую оценить состояние внутрисердечных структур [3].
Результаты и их обсуждение
Для уточнения роли ООО и готовности к ПЭ при оценке состояния жизнедеятельности пациентов с СВД нами обследовано (при наличии их информированного согласия):
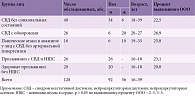
- 20 здоровых лиц – призывники в возрасте 16–18 лет без шумов в сердце: ООО выявлено у четырех (20%);
- 40 пациентов с СВД, проявляющимся функциональными нарушениями сердечно-сосудистой системы без синкопальных состояний в анамнезе: ООО выявлено у девяти (22,5%);
- 26 пациентов с СВД с функциональными нарушениями сердечно-сосудистой системы, сопровождающимися обмороками: ООО выявлено у семи (26,9%);
- 16 больных в возрасте 19–35 лет с СВД и паническими атаками в анамнезе в отсутствие данных об артериальной гипертензии: ООО выявлено у четырех (25,0%);
- 26 призывников в возрасте 16–18 лет с СВД и невинными шумами в сердце: ООО выявлено у шести (23,1%).
Общие сведения о пациентах, включенных в данное исследование, и процент выявленного ООО при проведении чреспищеводной ЭхоКГ представлены в табл. 1.
Данные анамнеза пациентов вносились в амбулаторные и стационарные карты. Вегетативные нарушения подтверждены при стационарном обследовании с выполнением необходимых вегетативных проб и использованием дополнительных методов обследования.
Группу из 40 пациентов составили 34 мужчины и шесть женщин в возрасте от 18 и до 39 лет с СВД в виде функциональных нарушений сердечно-сосудистой системы без синкопальных состояний в анамнезе. Клиническая картина у них была представлена СВД, в который мы включили и проявления нейроциркуляторной дистонии, нейроциркуляторной астении (термины, широко использованные ранее, особенно в амбулаторной практике).
В группу из 26 человек с СВД и функциональными нарушениями (обмороками) вошли 20 женщин и шесть мужчин в возрасте от 20 до 27 лет. Как и в предыдущей группе, у пациентов данной группы имела место аналогичная клиническая картина. У них в анамнезе были зафиксированы обмороки, причем не менее двух-трех у каждого больного в данном исследовании.
Психовегетативные пароксизмы на фоне СВД зарегистрированы у шести мужчин и десяти женщин в возрасте от 19 до 35 лет. Если психовегетативные пароксизмы фиксировались однократно, мы включали в исследование только пациентов, которые были доставлены в неврологический стационар по данному поводу и обследовались там.
Группу призывников с СВД и невинными шумами в сердце (НШС) представляли только юноши в возрасте от 16 до 18 лет. Такого же возраста были и здоровые призывники.
В целом превалировали пациенты в возрасте от 16 до 25 лет.
При исследовании готовности к ПЭ в данной группе больных наблюдалась иная картина.
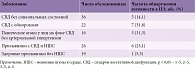
Результаты исследования показали, что высокая частота выявления ПЭ прежде всего отмечается при заболеваниях, протекающих с симптомами церебральной дисфункции. Распространенность готовности к ПЭ при некоторых заболеваниях и особых состояниях сердечно-сосудистой системы представлена в табл. 2.
В частности, при СВД с обморочными состояниями готовность к ПЭ составила 31,8%, при психовегетативных пароксизмах в отсутствие артериальной гипертензии – 31,3% (табл. 2).
Данные показатели оказались значительно выше, чем у практически здоровых лиц – призывников без НШС (5,3% случаев), с высоким уровнем достоверности (p ≤ 0,05).
Важно, что при оценке частоты ООО с помощью чреспищеводной ЭхоКГ (табл. 1) у 40 пациентов аналогичной возрастной группы с СВД и функциональными нарушениями сердечно-сосудистой системы без признаков церебральной дисфункции (20,0% случаев) достоверного различия не выявлено (p > 0,05). Кроме того, не было достоверным рассматриваемое различие с группой призывников с СВД и НШС, у которых ООО обнаружено в 23,1% случаев.
Заключение
В ходе исследования установлено, что у лиц с СВД и расстройствами функции головного мозга, не имеющих самостоятельных тяжелых сердечно-сосудистых заболеваний, готовность к ПЭ отмечается заметно чаще, чем у практически здоровых лиц. Очевидно, что при наличии готовности к ПЭ у пациентов с СВД возникновение церебральных нарушений гемодинамики более вероятно, чем в популяции. Так, наличие ООО у лиц молодого возраста с СВД при подтвержденной готовности к ПЭ следует расценивать как неблагоприятный фактор прогноза состояния жизнедеятельности, требующий реальных профилактических или лечебных мероприятий. Таким образом, необходимо использовать целенаправленный подход к своевременной диагностике готовности к ПЭ и при оценке лиц с СВД, особенно при наличии ООО. В плане прогноза важно выявление не собственно ООО у молодых людей с СВД, а наличие готовности к ПЭ, которая приводит к тяжелейшим сосудистым осложнениям.
Определение степени вовлечения в процесс церебральных сосудов и нарушений мозговой гемодинамики, возможностей компенсации и причин декомпенсации будет способствовать реальному прогнозированию течения болезни, составлению обоснованной индивидуальной программы реабилитации, проведению восстановительного лечения больных и инвалидов, в том числе с кардиальной патологией, приводящей к декомпенсации деятельности центральной нервной системы.
E.F. Onishchenko, PhD, V.G. Pomnikov, PhD, Prof., V.V. Dorofeyeva
Saint Petersburg Institute of Advanced Medical-Experts
Contact person: Viktoria V. Dorofeyeva, dorofeevavv@rwmed.ru
To date, the features of the course of various clinical variants of the autonomic dysfunction syndrome (SVD), their decompensation and relationship with the emerging vascular pathology of the сentral nervous system remain insufficiently studied. From a practical point of view, SVD is more often understood as psychogenically determined polysystem vegetative disorders that occur as a result of violations of the сentral nervous system structures: the upper parts of the brain stem, hypothalamus, limbic system, under the influence of stress factors. This pattern is observed in a significant number of diseases and disorders. The article considers the problem of paradoxical embolism (PE) as a cause of cerebral vascular catastrophes. The pathogenetic aspects of this condition are considered, the actual results of clinical and functional studies, instrumental and additional methods at all stages of examination and observation are presented, including the main patent method for detecting readiness for PE – prolonged contrast Echo cardiography, which provides simulation of PE. Special attention is paid to therapeutic and preventive measures at an early stage of functional disorders, as well as interventional therapeutic surgical techniques using an occluder device to improve rehabilitation indicators and exclude further vascular lesions of the brain.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.