Современное ведение пациентов с хроническим простатитом
- Аннотация
- Статья
- Ссылки


Простатит поражает 10-14% мужчин всех возрастов без демографических и этнических различий (4, 5). Он оказывает значительное негативное влияние на качество жизни, с ним связывают снижение сексуального желания, эректильную дисфункцию и преждевременную эякуляцию (6). К сожалению, терапевты и семейные врачи обычно недооценивают значение этих симптомов, которые не опасны для жизни, но часто касаются ежедневных функций, т.е. мочеиспускания, сексуальной и спортивной активности. Поэтому некоторые аспекты этой болезни должны быть определены более четко.
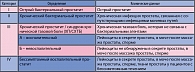
До недавнего времени урологи имели только данные клинических исследований, которые давали надежные доказательства для лечения хронического простатита. Большое количество пациентов, которым ранее устанавливался диагноз «Небактериальный простатит» или «Простатодиния», в настоящее время отнесены к хроническому простатиту / синдрому хронической тазовой боли (ХП/СХТБ). Термин хронический простатит / синдром хронической тазовой боли (ХП/СХТБ) описывает распространенное вялотекущее заболевание, характеризующееся признаками дискомфорта в тазу, половых органах и надлобковой области, часто связанного с симптомами дизурии и сексуальной дисфункцией. Имеется небольшое количество неконтролируемых клинических исследований по лечению таких пациентов, так как в основном пациенты с такими симптомами раньше лечились на основе догм, традиций, анекдотических экспериментов. Недавний консенсус установил определение и классификацию простатического синдрома и развитие валидированной оценки результатов – индекс симптома хронического простатита Национального института здоровья США (CPSI), который доказал свою состоятельность как для клинических исследований, так и для клинической практики (таблица 1).
Эта классификация основана на определении локализации лейкоцитов и бактериологических данных в моче и секрете простаты, полученных при «4-стаканном тесте» в соответствии с методикой Meares и Stamey (7) и из эякулята.
Ясно, что определение как острого бактериального, так и хронического бактериального простатита вызывается инфекцией простаты, но полное и эффективное лечение обоих состояний требует точного диагноза. Однако все еще обсуждаются патогенетические причины III и IV категорий простатических синдромов и их этиология, которые могут быть как иммунологическими, неврологическими, психосоматическими или анатомическими по своей природе.
Этиология
Этиопатогенез хронического бактериального простатита связан с обязательным наличием возбудителей: E. coli, Klebsiella spp. и др. (8). Роль этих микроорганизмов, однако, остается противоречивой, так как возможно, что эти микроорганизмы связаны либо с инфекцией в простате, либо с другой локализацией в мочевых путях и не могут быть четко локализованы современными микробиологическими методами (таблица 2).
Также обсуждается роль Грам+ бактерий в генезе ХБП. Работы, опубликованные в течение последних 10 лет, показали существенное увеличение обнаружения Грам+ микроорганизмов с 23-40% до 81,5-85% (9). Естественно возникает вопрос – действительно ли эпидемиология хронического простатита меняется от Грам– к Грам+ возбудителям. Несмотря на то, что есть зарубежные и отечественные работы, подтверждающие, что это на самом деле так, остаются некоторые сомнения о роли Грам+ бактерий в инфекционном процессе простаты. Недавно опубликованы данные исследования, в котором при «4-стаканном тесте» (10) у 470 мужчин с ХБП были идентифицированы Грам+ бактерии у 6% пациентов, а Грам– у 7% пациентов. В то же время, при повторных тестах у нелеченных мужчин с выделенными Грам+ культурами не найдено постоянной локализации Грам+ бактерий в 94% случаев. Результаты этого исследования полагают, что локализация Грам+ бактерий не воспроизводится в большинстве тестов и вовлечение Грам+ бактерий в ХБП остается неясным. Более того, ранее было показано, что при биопсии ткани простаты, взятой у пациентов с симптомами ХБП, редко обнаруживали Грам+ возбудители.
Вопрос о роли Chlamydia trachomatis и генитальных микоплазм в генезе ХБП также остается открытым. Недавний систематический обзор показал, что определение Ureaplasma urealyticum и/или Chlamydia trachomatis в «4-стаканном тесте» не отражает идентификацию их как причинных микроорганизмов для хронического простатита и СХТБ (11). Современные микробиологические методики неспособны обеспечить точные данные по этим микроорганизмам, так как секрет простаты всегда проходит через уретру, которая сама может содержать эти микроорганизмы. Соответственно, невозможно определить являются ли эти микробы индикаторами инфекции в простате или отражают их присутствие в уретре.
У пациентов с системной гранулематозной инфекцией или на фоне иммунодефицита простатит может быть вызван изощренными микроорганизмами, такими, как Mycobacterium tuberculosis и Candida spp., или редкими патогенами, такими, как Coccidioides immitis, Blastomyces dermatitidis и Histoplasma capsulatum, редко может быть Brucella spp. (12).
У пациентов, у которых не удается найти патогенные микроорганизмы, возможны такие причины простатита, как иммунологические, неврологические, анатомические.
При бессимптомном воспалительном простатите (категория IV) нет никаких признаков: простатит диагностируется при наличии лейкоцитов в секрете и/или наличия воспаления в ткани простаты при биопсии.
Этиологические факторы категорий простатита могут быть представлены следующим образом:
- острые и хронические бактериальные простатиты (категория I и II), вызванные инфекцией;
- этиология III категории простатита не известна;
- несмотря на обширные исследования, до сих пор окончательно не доказана этиологическая роль Chlamydia trachomatis и других инфекций, передаваемых половым путем, в возникновении простатита.
Результаты микробиологических исследований всегда должны рассматриваться совместно с клиническими симптомами.
Острый бактериальный простатит
Диагностика острого бактериального простатита (ОБП) не представляет больших трудностей для уролога. У пациента помимо озноба и лихорадки определяют увеличенную, чрезвычайно болезненную простату. Соответственно массаж простаты противопоказан, так как может привести к бактериемии и сепсису. ОБП является результатом сильной инфекции в основном Грам– микроорганизмами, которые легко изолировать из мочи. После установки диагноза лечение состоит из эмпирической терапии фторхинолонами и/или бета-лактамными антибиотиками. Выбор и длительность лечения определяют по изолированным патогенам и тестам на чувствительность к антибиотикам (13). После улучшения клинических симптомов пероральная антибактериальная терапия обычно продолжается до 2-4 недель, хотя до сих пор нет консенсуса по оптимальной длительности лечения. По коротким курсам терапии (менее 2 недель) необходимы дальнейшие исследования (13).
Хронический бактериальный простатит
Остается много проблем для постановки точного диагноза хронического бактериального простатита (ХБП), так как симптомы в большинстве своем разделяются с симптомами хронической тазовой боли, а пациенты могут быть и бессимптомными в периоды между обострениями. Эти пациенты могут также иметь клинические симптомы рецидивирующей мочевой инфекции, возбудители которой могут быть источником инфекции и для ХБП.
Среди пациентов с ХБП/СХТБ только около 10% имеют бактериальную инфекцию (14).
Оценка симптомов простатита
Использование опросников Национального института здоровья по хроническому простатиту (NIH-CPSI) и международного опросника эректильной дисфункции позволяет более точно определить симптомы болезни у пациентов.
Анкетный опросник NIH-CPSI был разработан Litwin с соавт. в 1999 г. как диагностический инструмент для этиологических и клинических исследований, чтобы более точно определить симптомы болезни пациента и оценить качество жизни (15).
Новое определение простатита было недавно введено Международным Обществом по удержанию мочи (ICS). Эта система классификации рассматривает главным образом тазовую боль, но не принимает во внимание все другие аспекты болезни (16).
Множество других шкал также используется для оценки, например симптомов нарушения мочеиспускания нижних мочевых путей – IPSS (международная шкала простатических симптомов); эректильной дисфункции – VAS (визуальная аналоговая шкала); – IIEF-5 (международный индекс эректильной дисфункции). Для того чтобы более точно оценить субъективное состояние пациентов, необходимо в пределах одной и той же группы использовать различные опросники.
Лабораторные тесты
Обычно клиницисту необходимо решить, какие клинические и микробиологические тесты использовать для диагностики заболевания. Одни урологи лечат своих пациентов, руководствуясь только клиническими симптомами и данными осмотра. Другие назначают некоторые дополнительные исследования перед началом лечения. Но до сих пор нет общего соглашения, какой материал должен быть исследован микробиологически (17).
«Идеальный» материал для микробиологической экспертизы должен быть как в достаточном количестве, так и быть репрезентативным для пораженного органа. Способ получения материала должен быть легким и не причинять дискомфорта пациенту. Во время получения материала не должно быть риска контаминации комменсальной флорой.
Инфекция может быть диагностирована непосредственно (при обнаружении патогенных микроорганизмов, их антигенов или нуклеиновых кислот) или косвенно, обнаруживая циркулирующие антитела различных классов иммуноглобулинов, и/или обнаруживая антитела, принадлежащих к классу IgA в секретах и выделениях.
Прямое обнаружение болезнетворных микроорганизмов
Биопсия простаты. Теоретически биопсия простаты может быть лучшим методом для постановки диагноза, потому что этот материал не загрязнен флорой мочевых путей. Но материал, полученный при биопсии простаты, может быть загрязнен бактериальной флорой кожи промежности и/или фекальной флорой в зависимости от метода биопсии (промежностная или трансректальная). Хотя загрязнения материала можно избежать при использовании двухигольной техники. Однако биопсия простаты – болезненный метод. Кроме того, полученный материал не гомогенен. Образцы материала могут быть взяты из областей, в которых нет бактерий или получено мало образцов тканей.
Секрет простаты и порции мочи. Теоретически этот материал идеален, но для забора материала специалист должен выполнить массаж простаты. Кроме того, только ограниченное количество материала доступно для исследования (иногда материал не удается получить вообще). Во время забора материал может быть загрязнен флорой уретры, головки и крайней плоти.
Meares и Stamey (M&S) тест и тест пре- и постмассажного исследования мочи (ППМТ). Классический «4-стаканный тест» считают самым надежным неинвазивным тестом для диагностики бактериального простатита (7, 20). Цель теста – локализация микроорганизмов в месте инфекции (уретра, простата или мочевой пузырь).
Во время исследования берется 4 порции материала:
- первая порция мочи (VB1) содержит микроорганизмы, присутствующие в уретре;
- средняя порция мочи (VB2) содержит микроорганизмы, присутствующие в мочевом пузыре;
- секрет простаты, полученный во время массажа простаты (EPS), содержит микроорганизмы из простаты, но также небольшое количество из мочи, из мочевого пузыря или из уретры;
- моча, собранная после массажа простаты (VB3), содержит микроорганизмы, присутствующие в мочевом пузыре и/или в простате и/или в уретре.
Для правильной оценки M&S теста необходим тщательный подсчет лейкоцитов и видовой состав бактерий в материале.
Диагноз бактериального простатита ставится только в том случае, если число лейкоцитов в секрете простаты во время массажа (EPS) или в моче после массажа простаты по крайней мере в 10 раз выше, чем в моче из первой и второй порции. Но есть некоторые усложняющие факторы. Забор материала неудобен для пациента и зависит от умения специалиста выполнить массаж простаты. Материал обычно получают в небольшом количестве и его необходимо закрывать покровным стеклом немедленно после забора, дополнительно необходима помощь микробиолога для оценки материала.
Чтобы упростить классический «4-стаканный тест» был введен Nickel тест мочи до и после массажа простаты (ППМТ) (17). В этом тесте подсчитываются лейкоциты и бактерии из второй порции мочи (VB2) и мочи после массажа простаты. Простатит диагностируется, если эти показатели по крайней мере в 10 раз выше в VB3, чем в VB2.
Мазок из уретры или первая порция мочи (VB1). Этот тест используется для диагностики инфекций, передающихся половым путем. Также он показан пациентам с симптомами уретрита и с целью выяснения патогенной флоры уретры.
Исследование семенной жидкости. Этот материал содержит секрет простаты (в разведенной форме) и материал из разных частей мужского генитального тракта. Материал может быть контаминирован флорой уретры, головки, крайней плоти.
Микробиологический анализ семенной жидкости редко используют как идеальный для диагностики простатита, но он может быть использован для оценки фертильности и перед искусственным оплодотворением. Для диагностики простатита в эякуляте можно получить информацию о химическом составе и наличии лейкоцитов, указывающих на воспаление в простате.
Анализ семенной жидкости / эякулята часто назначается специалистами, для диагностики хронического бактериального простатита, потому что материал легко получить во время мастурбации. Многие врачи не любят проводить массаж простаты, так как это неудобно для пациента.
Косвенное обнаружение патогенных микроорганизмов
В диагностике ХБП косвенное обнаружение патогенных микроорганизмов (15, 19) путем обнаружения циркулирующих антител различных классов иммуноглобулинов не всегда показательно для простатита, особенно когда инфекция вызвана кишечными бактериями семейства Еnterobacteriaceae, энтерококками. Для диагностики хламидийной инфекции были предприняты различные попытки для исследования специфического IgA, как местного, так и системного, но до сих пор нет достаточных доказательств. Также до сих пор не выработаны стандарты содержания IgA в различных физиологических выделениях, аналогично стандартам для сыворотки крови. Поэтому данный вид исследования нуждается в доработке.
Лечение фторхинолонами
Антибактериальная терапия ХБП в основном основана на эмпирическом назначении антибактериальных препаратов, поэтому важным является выбор антибиотиков широкого спектра действия, как против Грам+, так и против Грам– микроорганизмов также как и против атипичных патогенов. Фторхинолоны отвечают всем этим требованиям, а также обладают благоприятным фармакокинетическим профилем, включая предпочтительную аккумуляцию в ткани простаты и простатической жидкости по сравнению с бета-лактамными антибиотиками (18) и высокую экскрецию с мочой (19). Согласно Рекомендациям Европейской урологической ассоциации по управлению мочевой и мужской генитальной инфекции (2006), а также Российского федерального руководства по использованию лекарственных средств (формулярная система 2008 г.) фторхинолоны являются препаратами выбора при хроническом бактериальном простатите (20, 21). При ХБП предпочтительными являются оральные фторхинолоны в течение 4-6 недель после установки диагноза. После лечения пациент периодически должен быть переоценен, чтобы определить соответствующее лечение. ХБП может быть рецидивирующим заболеванием и повторные эпизоды лучше управляются длительной низкодозовой супрессивной терапией фторхинолонами или интермиттирующим лечением при возврате симптомов.
Лечение интрапростатической инъекцией антибиотиков не рекомендуется.
В исследовании (9), которое проводилось на добровольцах, назначали одну дозу левофлоксацина 250 мг и одну дозу ципрофлоксацина 250 мг, концентрации препарата в плазме и в простатической жидкости были значительно выше у левофлоксацина (таблица 3).
Действительно, фармакокинетика левофлоксацина является наиболее благоприятной для лечения бактериального простатита по сравнению с другими представителями класса фторхинолонов.
Эффективность и безопасность левофлоксацина также сравнивали с ципрофлоксацином в мультицентровом, рандомизированном, двойном слепом клиническом исследовании, проведенном в США (22). Всего в исследование включено 377 пациентов с ХБП и клиническими симптомами, которые после рандомизации получали левофлоксацин 500 мг один раз в день (n = 197) или ципрофлоксацин 500 мг два раза в день (n = 180) в течение 28 дней. При оценке эффективности лечения разрешение всех признаков и симптомов или снижение их по сравнению с исходными и клиническое улучшение было похожим у левофлоксацина и ципрофлоксацина (75% против 72,8% соответственно; 95% конфиденциальный интервал (CI) 13,27-8,87), также как и уровни микробиологической эрадикации (75,0% против 76,9%; 95% CI 8,98-12,58). Данные этого исследования демонстрируют клиническую и микробиологическую эквивалентность левофлоксацина 500 мг однократно в день и ципрофлоксацина 500 мг дважды в день. Более того, в этом исследовании значительно большее число микроорганизмов было чувствительными к левофлоксацину, чем к ципрофлоксацину (94,7% против 90,6% соответственно; р < 0,001) (1).
Эффективность 28-дневного лечения левофлоксацином 500 мг один раз в день была также показана в открытом мультицентровом исследовании (9), проведенном в семи странах Европы, в которое были включены 117 пациентов с бактериологически доказанным ХБП (средняя длительность 48 месяцев). Микробиологическую эффективность определяли через 1 и 6 месяцев, а клиническую эффективность через 2 недели, 1 месяц, 3 месяца и 6 месяцев после лечения. Среди возбудителей, которых идентифицировали в начале исследования, 48,7% были Грам– бактериями (34,9% E. coli) и 51,3% – Грам+ (17% Enterococcus faecalis, 13,2% Staphylococcus epidermidis). Через 1 месяц после лечения эрадикация микроорганизмов была достигнута у 79% пациентов, с поддержанием уровня эрадикации у 92% через 6 месяцев.
Интересно, что несмотря на блестящий ранний результат через 5-12 дней после лечения, уровень длительного клинического успеха уменьшался со временем от 1 месяца до 6 месяцев. Это полагает, что бактериальная простатическая инфекция побуждает все еще неопределенный ответ у этих пациентов и, несмотря на успешную бактериальную эрадикацию, они становились симптоматическими опять. Это поднимает несколько интересных вопросов относительно патологии хронического бактериального простатита, которые требуют дальнейших исследований, в частности, биофильм-инфекции.
В целом 15% пациентов (12,8%) сообщили о 27 нежелательных побочных эффектах, связанных с лечением, в основном отмечали диарею (4), миалгию (4) и гастроэнтерит (2). Двенадцать нежелательных побочных эффектов у 6 пациентов (5,1%) возможно относились к левофлоксацину (желудочно-кишечные расстройства – 5 пациентов, скелетно-мышечные нарушения в мышцах – 3, астения – 1, анорексия – 1, головокружение – 1 и сыпь – 1 пациент). Три пациента (2,6%) прекратили лечение из-за нежелательных побочных действий (1).
Воспалительный (IIIA) и невоспалительный (IIIВ) СХТБ
Синдром хронической тазовой боли (СХТБ) является мультифакторным заболеванием, в основном неизвестной этиологии. Показаниями для применения антибиотиков при воспалительном СХТБ является предполагающаяся бактериальная инфекция, даже если бактерии не определены соответствующими методами. Однако возможно использование метода 16S rDNA для определения бактериальных последовательностей ДНК возбудителей у пациентов с СХТБ (23). Более того в некоторых клинических работах сообщается о хорошем эффекте антибиотиков при воспалительном СХТБ (IIIA) (24, 25). Оральные фторхинолоны могут быть назначены в течение 2 недель после начального диагноза. Далее переоценивают назначения пациенту и продолжают антибиотики, если пациент сообщает об их положительном эффекте, снижении боли. В целом рекомендован 4-6-недельный курс терапии (26).
Многие пациенты с СХТБ также предъявляют жалобы на ирритативные симптомы нарушения мочеиспускания и должны пройти уродинамическое обследование для доказательства дисфункции тазового дна. Альфа1-адреноблокаторы уменьшают тонус сократительных компонентов гладких мышц уретральных и стромальных компонентов простаты. Значительное клиническое улучшение отмечено при терапии a1-адреноблокаторами, особенно в отношении уменьшения уровня рецидивов (27). Пациенты с очень высоким внутриуретральным давлением из-за увеличенной адренергической стимуляции отвечают лучше на a-блокаторную терапию. Лечение a-блокаторами, в частности альфузозином, должно быть пролонгировано до 6-8 месяцев бессимптомного периода.
Противовоспалительная терапия широко описана при лечении СХТБ. В настоящее время нет приемлемых контролируемых клинических испытаний, чтобы оценить и поддержать этот подход. Однако нестериоидные противовоспалительные препараты клинически приемлемы в облегчении боли и сдерживании воспалительного процесса (28).
Таким образом, точный диагноз как острого, так и хронического бактериального простатита бывает достаточным для эмпирического назначения антибиотиков. При остром бактериальном простатите могут быть начаты антибиотики широкого спектра действия, затем производится коррекция антибактериальной терапии в соответствии с результатами чувствительности возбудителей. Для постановки точного диагноза необходимо проведение 2- или «4-стаканного теста». Для ХБП антибиотики фторхинолонового ряда остаются препаратами выбора с их спектром широкой активности и благоприятной фармакокинетикой. В частности, левофлоксацин 500 мг один раз в день в течение 28 дней показал такую же эффективность и переносимость как и ципрофлоксацин 500 мг 2 раза в день, со значительно большим тканевым проникновением в простату. Левофлоксацин является препаратом выбора для лечения ХБП (22).
В случае доказанной или подозреваемой функциональной обструкции шейки мочевого пузыря рекомендуется длительное лечение альфа1-адреноблокаторами (минимум 12 недель). В случае неудачи возможно применение других видов терапии, включая психосоматическое, однако по этим данным нет контролируемых исследований (20).
Важно информировать пациента о диагностических и терапевтических проблемах, сохранять доверие взаимоотношений «доктор–пациент». Пациенту необходимо объяснить, что это хроническое заболевание и целью лечения является уменьшение симптомов заболевания и улучшение качества жизни пациента.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.