Успешное лечение ревматологических пациентов – как этого достичь? II Всероссийский конгресс ревматологов России. Сателлитный симпозиум компании «Сандоз»
- Аннотация
- Статья
- Ссылки




Симптом-модифицирующая терапия ревматических заболеваний
Профессор кафедры ревматологии Первого МГМУ им. И.М. Сеченова, д. м. н. Н.В. ЧИЧАСОВА, доклад которой открыл работу симпозиума, коротко обозначила критерии выбора НПВП: лекарственное средство (ЛС) должно быть эффективным, то есть обладать выраженным обезболивающим и противовоспалительным действием; достаточно безопасным, ведь пациенту придется применять препарат на протяжении длительного времени; средство должно хорошо сочетаться с другими ЛС.
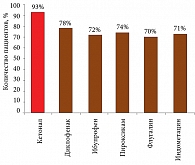
Каким образом, руководствуясь данными критериями, можно оценить, к примеру, препарат Кетонал (кетопрофен)? Для начала следует рассмотреть, какой процент пациентов с ревматоидным артритом отвечает на терапию кетопрофеном (рис. 1). Высокий показатель ответа на лечение (93%) обусловлен двойным механизмом действия данного НПВП. Как и все представители этой группы лекарственных средств, кетопрофен обладает периферическим противовоспалительным действием. Подавляя активность ЦОГ, он уменьшает выработку медиаторов воспаления в пораженных болезнью суставах. Однако анальгезирующее действие Кетонала этим не ограничивается – он проникает через гематоэнцефалический барьер, подавляет высвобождение простагландинов, усиливает выделение эндогенных опиоидных пептидов и непосредственно воздействует на центры, ответственные за формирование боли.
Заслуживают внимания и фармакокинетические показатели кетопрофена – он легко связывается с белками крови и хорошо проникает в синовиальную жидкость, где концентрация препарата достигает 30% от плазменной. При этом цитотоксическое действие у кетопрофена отсутствует, так как внутрь клеток данное вещество не проникает.
Особое внимание профессор Н.В. Чичасова уделила выраженной способности Кетонала уменьшать продолжительность и выраженность утренней скованности (клинического эквивалента синовита). Ранее в ходе сравнительных испытаний различных НПВП с оценкой их влияния на морфологические проявления синовита было выявлено, что помимо подавления воспалительно-экссудативных признаков только кетопрофен достоверно уменьшает пролиферативные и иммуно-морфологические проявления ревматоидного синовита.
Известной проблемой применения нестероидных противовоспалительных препаратов при заболеваниях суставов является негативное воздействие данных средств на ткань хряща. НПВП могут влиять на дифференцировку хондроцитов и уменьшать выработку глюкозаминогликанов.
Наталья Владимировна Чичасова привела данные исследования подавления препаратами НПВП синтеза протеогликанов в культуре хондроцитов хряща кролика. В ходе работы культуры клеток подвергались воздействию диклофенака, индометацина, кетопрофена, пироксикама и сургама в различных концентрациях. Наибольшее подавление синтеза протеогликанов наблюдалось под влиянием больших (50–100 мкг/мл) доз диклофенака и индометацина. Единственным НПВП, не оказавшим негативного влияния на синтез протеогликанов, стал кетопрофен.
Наибольший вред этот эффект наносит пациентам, страдающим остеоартрозом. Именно поэтому, назначая им нестероидный противовоспалительный препарат, необходимо учитывать, насколько выражено влияние лекарственного средства на процессы синтеза в хрящевой ткани.
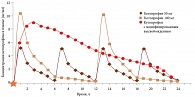
Важной особенностью любого лекарственного средства, влияющей как на фармакокинетику, так и на приверженность пациентов к терапии, является форма выпуска препарата. Недавно появившийся на рынке Кетонал Дуо представлен двумя видами пеллет: 60% капсул содержат быстро высвобождающееся действующее вещество (благодаря чему Кетонал Дуо обеспечивает быстрый анальгетический эффект), содержимое 40% капсул растворяется медленно, продлевая анальгезирующий эффект и обеспечивая противовоспалительное действие препарата. При этом пиковая концентрация у данной формы кетопрофена ниже, чем у препарата Кетонал Форте, что уменьшает риск развития осложнений со стороны ЖКТ (рис. 2).
Исследование эффективности новой формы кетопрофена было проведено у 25 больных с гонартрозом, страдающих выраженными (не менее 40 мм по ВАШ) болями в области сустава и вынужденными принимать НПВП на протяжении как минимум 20 дней в течение месяца. Эффективность препарата оценивалась как лечащим врачом, так и самим пациентом, причем мнения распределились следующим образом: 62,5% врачей оценили эффект как «отличный», как «очень хороший» и «хороший» эффект был оценен соответственно в 16,7% и 20,8% случаев. Что же касается пациентов, 92% больных оценили эффективность препарата как «отличную» и «хорошую». В процессе исследования была выявлена интересная закономерность: в первые дни приема анальгезирующий эффект наступал через 3–4 часа после приема препарата и сохранялся на протяжении 12 часов, а через неделю после начала курса время наступления эффекта сократилось до 1–1,5 часов, а продолжительность действия увеличилась до 22 часов. Следовательно, для того чтобы эффект Кетонала Дуо проявился в полной мере, требуется некоторое – пусть и небольшое – время.
Завершая свое выступление, профессор Чичасова еще раз подчеркнула: в арсенале ревматологов появилась новая форма известного ЛС, соединившая в себе достоинства традиционного Кетонала с увеличенным временем действия. Учитывая высокий процент пациентов, отвечающих на терапию кетопрофеном, мы можем с уверенностью говорить о том, что Кетонал Дуо станет еще одним эффективным средством избавления ревматологических пациентов от боли.
Вопросы комплаентности терапии у ревматологических пациентов
К сожалению, согласно данным статистики, комплаентность ревматологических больных оставляет желать лучшего: ежедневно нарушают рекомендации 15% пациентов, еженедельно – 30%, один или два раза в месяц прием лекарства пропускает почти половина – 45% – больных. Если комплаентность достаточно легко выразить в цифрах как соотношение количества принятого пациентом лекарства к назначенному, то некомплаентность является более широким понятием. Больной может принять слишком большую дозу препарата, самостоятельно уменьшить ее или просто пить лекарство беспорядочно.
Основными причинами некомплаентности, по мнению Людмилы Ивановны Алексеевой, являются сложность режима дозирования, частый прием препарата, неясные назначения лечащего врача. Кроме того, в ряде случаев приему лекарственного средства препятствуют особенности образа жизни или поведения пациента – например, если больной не привык завтракать, а лекарство необходимо принимать с утра после еды. Но не менее, а порой и более значимым препятствием для выполнения назначений является недоверие к лекарственному средству или врачу, который его прописал.
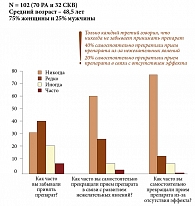
Было проведено специальное исследование, целью которого стало изучение причин недостаточно высокой комплаентности среди больных с ревматоидным артритом и системной красной волчанкой. В ходе работы было установлено, что лишь одна треть пациентов никогда не забывают принять лекарство, 40% больных самостоятельно прекратили курс лечения из-за развития побочных эффектов, а 20% – из-за недостаточной, по мнению самих больных, эффективности препарата (рис. 3). Одной из причин такой ситуации может быть недостаточно четкое объяснение врачами режима приема, сроков развития эффекта или побочных проявлений и т.д.
Побочные реакции могут развиваться на прием практически любого препарата, но в некоторых случаях пациент может отнести к побочным эффектам реакции, не только не представляющие угрозы для жизни и здоровья, но и не связанные с принимаемым лекарством.
Очень важно достаточно четко объяснять больному, в какие сроки следует ожидать эффекта от данного препарата, поскольку он может прекратить его прием из-за недостаточной эффективности. Такая ситуация чаще всего возникает с базисными средствами для лечения ревматоидного артрита. Например, больной ожидал, что метотрексат начнет действовать через неделю, в то время как в действительности его эффективность можно оценивать только через три месяца после начала курса лечения.
Среди путей решения проблемы недостаточной комплаентности у ревматологических больных Л.И. Алексеева назвала разработку системы эффективного общения с пациентами, а также назначение максимально удобных в применении препаратов: лекарственных средств с низкой кратностью приема, способных решить несколько проблем пациента сразу, что позволит избежать полипрагмазии. При этом не следует забывать о важности своевременного и полного избавления пациента от боли, которая, в отсутствие адекватного лечения, довольно быстро приобретает черты хронического процесса, часто не коррелирующего с прогрессированием ревматического заболевания.
Наиболее востребованной группой препаратов для лечения болевого синдрома на сегодняшний день являются НПВП. Они не только препятствуют переходу боли в хроническую форму, но и воздействуют на некоторые патогенетические механизмы, уменьшая интенсивность воспалительных процессов в организме.
Индивидуальные чувствительность и ответ на тот или иной конкретный препарат весьма вариабельны; в последнее время появляются лекарственные средства, обладающие высокой эффективностью и отличающиеся удобством применения. К таким препаратам относится, например, Кетонал Дуо (рис. 4). Кетонал выпускается в нескольких формах, в том числе инъекционных и местных, что позволяет врачам назначать, например, инъекции и таблетки, содержащие одно и то же действующее вещество. Это приводит к снижению риска развития нежелательных явлений, которые существенно выше у больных, получающих более одного НПВП, даже если средства принимаются последовательно, а не одновременно.
Таким образом, Кетонал способствует повышению комплаентности у ревматологических пациентов, обладая быстрым анальгезирующим эффектом, выраженным противовоспалительным действием, хорошим профилем безопасности, допускающим длительное применение, и возможностью назначения пациенту нескольких форм препарата, содержащих одну и ту же молекулу.
Нарушения сна у ревматологических больных: причины, диагностика, терапия
Известно, что проблемы со сном периодически испытывают 40% общей популяции. При ревматических заболеваниях (РЗ), в частности при ревматоидном артрите (РА) и системной красной волчанке (СКВ), нарушения сна выявляют примерно в два раза чаще. Из известных категорий расстройств сна, подтвержденных полисомнографическими исследованиями, при этих РЗ часто встречаются: фрагментарный сон, синдром обструктивного апноэ во сне, двигательные нарушения во сне, а именно синдром беспокойных ног, а также нарколепсия у больных СКВ. Не стоит забывать, что серьезный дефицит сна неблагоприятно влияет на жизненный прогноз, увеличивая риск смерти более чем в полтора раза.
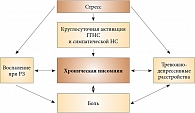
Отмечено, что нарушения сна при РЗ в большей степени связаны с высокой воспалительной активностью, выраженностью боли, а также с частыми (до 80%) при РЗ депрессивными и астеническими расстройствами (рис. 5). В настоящее время широко обсуждается проблема взаимосвязи нарушений сна, депрессии, боли, депривации сна, а также активности РЗ с повышенной выработкой провоспалительных цитокинов. При этом одно из центральных мест в патогенезе нарушений сна у больных РА и СКВ отводится дисфункции нейроиммунной регуляции.
Нарушения сна существенно снижают качество жизни больных РЗ и осложняют течение болезни, поэтому поиск безопасных и эффективных методов их коррекции является одной из наиболее актуальных задач комплексного лечения. Фармакотерапия нарушений сна при РЗ должна проводиться при их сохранении в условиях адекватной базисной и противовоспалительной терапии основного заболевания и при отсутствии тревожно-депрессивной симптоматики, требующей назначения антидепрессантов.
Применение препаратов из группы небензодиазепиновых агонистов бензодиазепиновых рецепторов является одним из наиболее эффективных и безопасных современных способов кратковременной терапии нарушений сна у больных РЗ. К данной группе препаратов, в частности, относится золпидем (Санвал), нашедший широкое применение в общей медицинской практике. Данный препарат соответствует всем требованиям, предъявляемым к современным гипнотикам: он способствует быстрому наступлению и поддержанию сна, не вызывая наутро ощущения вялости, усталости или разбитости; практически не имеет побочных эффектов, не вызывает привыкания, способствует социальной адаптации пациента и может применяться по потребности.
В НИИ ревматологии было проведено исследование эффективности и безопасности данного препарата, в ходе которого отмечены 100-процентная эффективность в отношении нормализации сна и хорошая переносимость (у 93%) Санвала. Кроме того, было установлено, что на фоне нормализации сна уменьшается и болевой синдром, представляющий собой одну из главных проблем ревматологических пациентов.
Можно с уверенностью говорить, что сочетание грамотно подобранных симптоматических и патогенетических средств, а также средств, нормализующих сон, способно существенно повысить качество жизни ревматологических пациентов. Более того, адекватная терапия может помочь не только уменьшить болевые ощущения, но и улучшить общее самочувствие и продлить активный период жизни на долгие годы.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.