Визуализация в диагностике и лечении больных коралловидным нефролитиазом
- Аннотация
- Статья
- Ссылки




Для выявления нефролитиаза принято использовать общеклинические и лучевые методы исследования, микробиологическую диагностику. В руководстве по мочекаменной болезни (Guidelines on urolithiasis, EAU) указано, что этот диагноз должен быть подтвержден данными УЗИ, обзорной и экскреторной урографии, КТ-исследования (с контрастированием или без такового).
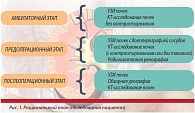
На различных этапах диагностики мочекаменной болезни мы предлагаем следующий объем исследований (рис. 1): в амбулаторной практике проводить УЗИ почек и КТ (с контрастным усилением или без него), в предоперационном периоде в условиях стационара выполнять УЗИ с допплерографией сосудов и КТ с применением контрастного препарата. Кроме того, необходимо учитывать данные изотопных методов исследования. В послеоперационном периоде для оценки эффективности проведенного лечения, а также мониторинга возникших осложнений мы предлагаем использовать УЗИ, обзорную урография и КТ.
Диагностика мочекаменной болезни, как правило, начинается с УЗИ: визуализируются конкременты, оценивается состояние почечной паренхимы, ее толщина и степень ретенционных изменений чашечно-лоханочной системы. Интраоперационная методика позволяет выявить бессосудистую зону почки, находящуюся в непосредственной близости к конкременту, определить функции чашечно-лоханочной системы. УЗИ помогает дифференцировать первичный (необструктивный) и вторичный (обструктивный) острый пиелонефрит. Это необходимо для решения вопроса о дренировании чашечно-лоханочной системы при наличии обструкции.
Помимо УЗИ диагноз мочекаменной болезни должна быть подтвержден еще и рентгенологическими методами. Ведь различные конкременты имеют специфические характеристики: они могут быть рентгенопозитивные (кальция оксалат, кальция фосфат), возможно рентгеновизуализируемые (магния фосфат, апатит, цистин) и рентгенонегативные (ураты).
Традиционным рентгенологическим методам принадлежит ведущая роль в диагностике мочекаменной болезни. Это могут быть как обзорные рентгенографические снимки, так и рентгеноскопические. Можно выполнять исследования в режиме скопии с контрастированием непосредственно во время оперативного вмешательства для определения функции чашечно-лоханочной системы. При необходимости в ходе операции при помощи струны-проводника в мочеточник вводят телескопические бужи Алкена (Alken).
Радиоизотопная ренография с построением функциональных кривых применяется для качественной оценки функциональной способности почек, что важно при выборе способа хирургического вмешательства. «Золотым стандартом» диагностики мочекаменной болезни считают спиральную КТ, позволяющую определить не только размер и локализацию камня, но и его конфигурацию. Посредством этого метода мы можем определить и плотность конкремента, что будет влиять на последующий выбор оперативного доступа.
Различные виды реконструкций изображений, например 3D, помогают оценить архитектонику чашечно-лоханочной системы, ее взаимодействие с конкрементом, заранее поэтапно спланировать оперативное вмешательство. КТ и экскреторная урография позволяют оценить анатомо-функциональное состояние верхних мочевых путей. Томография с применением контрастирования выявляет осложнения коралловидного нефролитиаза. Благодаря использованию современной техники стало достаточно комфортно работать в операционной. В НИИ урологии мы широко используем оборудование, успешно выполняя пациентам перкутанную нефролитолапаксию.
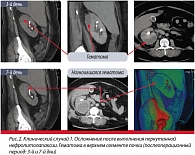
Представим несколько интересных клинических случаев. Первый пациент: на третьи сутки после выполнения перкутанной нефролитолапаксии послеоперационный период у него осложнился формированием гематомы в верхнем сегменте почки. Повторное исследование спустя 7 дней после вмешательства показало, что гематома организовалась и имеет тенденцию к нагноению.
Второй клинический случай: больной проходил лечение с диагнозом «Мочекаменная болезнь. Состояние после перкутанной нефролитолапаксии (10-е су тки)». Анамнез был отягощен сопутствующей патологией: «Ишемическая болезнь сердца, артериальная гипертония, постинфарктный кардиосклероз. Состояние после стентирования коронарных сосудов сердца. Снижена толерантность к физическим нагрузкам». Пациенту была выполнена перкутанная нефролитолапаксия (конкремент правой почки).
В послеоперационном периоде трижды проводились попытки удаления нефростомического дренажа, которые сопровождались кровотечением по нефростомическому ходу. При выполнении ангиографии была выявлена артериовенозная фистула, и пациенту была выполнена селективная эмболизация сегментарных артерий с введением склерозанта (по методике Сельдингера). В дальнейшем дренаж был удален, кровотечение не рецидивировало, и нефростомический свищ был заживлен.
Рационализация сегодняшней клинической практики заключается в точной визуализации с увеличенным полем зрения. Возможность автоматической оптимизации дозы, яркости и контраста гарантирует наилучшее качество изображений независимо от положения объекта. Оборудование стало гораздо удобнее в эксплуатации (лучший доступ к пациенту). Немаловажно, что современные лучевые установки можно использовать в диагностике заболеваний у пациентов с избыточной массой тела.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.