количество статей
7414
Загрузка...
Пожалуйста, авторизуйтесь:
Медицинский форум
ВНПК «Трансляционная медицина – инновационный путь развития современной психиатрии». Шизофрения: за рамками традиционной стратегии лечения
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Неврология и Психиатрия" №5 (47)
- Аннотация
- Статья
- Ссылки
Благодаря успехам современной нейрофармакологии в последние годы произошли изменения в парадигме лечения шизофрении. Если несколько десятилетий назад основной терапевтической задачей считалось купирование симптомов, то сегодня главной целью лечения является достижение ремиссии и сохранение социального функционирования пациентов. В рамках симпозиума компании «Янссен» обсуждались возможности фармакотерапии шизофрении и преимущества использования эффективных и безопасных длительно действующих инъекционных антипсихотиков.
Благодаря успехам современной нейрофармакологии в последние годы произошли изменения в парадигме лечения шизофрении. Если несколько десятилетий назад основной терапевтической задачей считалось купирование симптомов, то сегодня главной целью лечения является достижение ремиссии и сохранение социального функционирования пациентов. В рамках симпозиума компании «Янссен» обсуждались возможности фармакотерапии шизофрении и преимущества использования эффективных и безопасных длительно действующих инъекционных антипсихотиков.

Профессор Н.Г. Незнанов
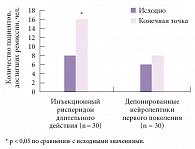
Рисунок. Сравнительная эффективность терапии инъекционным рисперидоном длительного действия и депонированными формами нейролептиков первого поколения

Профессор С.Н. Мосолов

Профессор Л.Н. Горобец

К.м.н. Д.Н. Костерин
Лечение шизофрении: современные взгляды и подходы, обеспечивающие успех
Как отметил д.м.н., профессор, директор Санкт-Петербургского научно-исследовательского психоневрологического института им. В.М. Бехтерева Николай Григорьевич НЕЗНАНОВ, за последние 50 лет в лечении психических заболеваний произошел огромный прорыв. Еще в 1950-х гг. первостепенной задачей считалось купирование острой психопатологической симптоматики и сохранение хотя бы минимума социальных навыков. На сегодняшний день стандарты лечения в психиатрии во многом приближены к стандартам соматической медицины и призваны обеспечить полную сохранность социальных функций пациента. Впечатляющих результатов удалось достичь благодаря появлению новых классов лекарственных средств, обладающих достаточной эффективностью и безопасностью, сочетанию социореабилитационных и психотерапевтических методик, внедрению новых методов амбулаторного ведения больных (например, психообразовательных программ для пациентов и их родственников).
Своевременное выявление шизофренического процесса, эффективная терапия инициальных этапов заболевания играют важную роль в возможности стабилизации состояния и достижения продолжительной ремиссии. Быстрое достижение ремиссии и сохранение ее на протяжении длительного времени дают пациенту возможность вернуться к нормальному функционированию в семье и на работе или в учебе.
С точки зрения пациента эффективность лечения оценивается, прежде всего, возвращением субъективного чувства благополучия, утраченного из-за болезни. Кроме того, для больных существенны также удобство применения препаратов и возникающие на фоне их приема побочные эффекты. С точки зрения врача главная цель терапии – восстановление нормального социального функционирования пациента, которое в свою очередь будет способствовать как улучшению социального и материального положения, так и повышению субъективной оценки качества жизни.
Если в ходе проводимой терапии по тем или иным причинам результат не достигнут или лечение прервано, возникает вероятность рецидива. Рецидив может быть обусловлен сложностями с принятием себя в качестве психически больного, а также проблемой социальной адаптации как в семье, так и в коммуникативной и производственной сферах. Однако наиболее распространенной причиной рецидива является отсутствие приверженности пациента лечению. Так, прекращение приема антипсихотических препаратов увеличивает риск развития рецидива в 5 раз.
Готовность больных соблюдать предписания врача после выписки из стационара невысока. Проведенное в Финляндии наблюдательное исследование показало, что за получением лекарственного препарата в течение первых 30 дней после выписки обращаются лишь 58,2% пациентов, а продолжают назначенную терапию на протяжении месяца и более – только 45,7% [1]. Кроме того, врачи, говоря о высоком медикаментозном комплаенсе, часто переоценивают свое влияние на пациента. Имеются данные о том, что реальная приверженность больных к лечению может быть в 3,5–4 раза ниже тех цифр, которые называют лечащие врачи, и в 2,5–3 раза ниже данных, получаемых в ходе опросов пациентов.
Полный или частичный отказ от приема препаратов приводит к развитию необратимых изменений в головном мозге: уменьшению объема белого и серого вещества, а также снижению IQ уже на ранних стадиях заболевания. Восстановление психических функций пациента все больше замедляется после каждого следующего рецидива, увеличивается и риск хронизации патологического процесса [2]. С каждым обострением ремиссия развивается медленнее, учащаются госпитализации (вырастает нагрузка на госпитальную сеть), развивается резистентность к терапии. Ответ на лечение пациентов, перенесших множество рецидивов, как правило, хуже ответа после первого эпизода шизофрении. Все труднее становится достичь прежнего уровня функционирования, снижается самооценка пациентов, нарастает социальная отгороженность и т.д. [3].
Как можно избежать такого сценария? Одним из вариантов является смена режима приема препаратов с целью повышения приверженности терапии. Результаты многочисленных рандомизированных контролируемых исследований и метаанализов свидетельствуют о том, что профилактика рецидивов в большей степени обеспечивается длительно действующими инъекционными нейролептиками по сравнению с пероральными препаратами. У пациентов, получающих пероральные препараты, рецидивы происходят в 33,3% случаев, а у больных, использующих инъекции длительно действующих антипсихотиков, – только в 21,6% [4]. Это неудивительно, поскольку применение препарата пролонгированного действия естественным образом повышает комплаенс и снижает ассоциированный с неприверженностью терапии риск рецидива.
Сами пациенты пока недостаточно информированы о возможности перехода на длительно действующие инъекционные нейролептики, а врачи неоправданно редко рассказывают об этом больным. Однако те пациенты, которые все-таки получили опыт использования инъекционных длительно действующих препаратов, в дальнейшем, как правило, предпочитают именно их. Так, по результатам опроса амбулаторных пациентов (n = 206) с шизофренией, получавших инъекционные нейролептики длительного действия на протяжении более 3 месяцев, 47% предпочли применять их и далее [5].
Антипсихотические препараты различаются не только по форме выпуска, но и по эффективности. Так, по результатам метаанализа, атипичные нейролептики как класс превосходят типичные нейролептики по достижению контроля симптоматики. Тем не менее между нейролептиками второго поколения существует множество различий, не позволяющих рассматривать их как гомогенную группу, например, по общему влиянию на симптоматику. Некоторые атипичные нейролептики (амисульприд, клозапин, олазалин и рисперидон) эффективнее типичных [6], они позволяют добиться лучшего контроля над заболеванием и уменьшить риск развития рецидива.
Преимущество длительно действующих атипичных нейролептиков над депонированными формами подтверждено многочисленными исследованиями. В исследовании G. Rubio и соавт. (2006) у пациентов с двойным диагнозом (шизофрения и злоупотребление алкоголем) рисперидон пролонгированного действия (Рисполепт Конста) продемонстрировал более высокую эффективность по сравнению с зуклопентиксолом по шкале, используемой для оценки позитивных, негативных симптомов и общей психопатологии, связанных с шизофренией (Positive and Negative Syndrome Scale, PANSS) [7].
В другом исследовании R.S. Guillena и соавт. сравнивали результаты долговременной терапии Рисполептом Конста и депонированными формами типичных нейролептиков [8]. На фоне терапии рисперидоном длительного действия в течение 54 месяцев были отмечены существенно более высокие по сравнению с депонированными формами нейролептиков первого поколения частота достижения ремиссии и количественные показатели удовлетворенности проводимым лечением. Кроме того, существенно улучшилась собственная оценка пациентов по шкале общего впечатления о клиническом состоянии (Clinical Global Impression) и шкале глобальной оценки активности (Global Activity Evaluation Scale) (p < 0,05) (рисунок). Доказана также способность рисперидона длительного действия существенно снижать (по сравнению с другими нейролептиками) частоту госпитализаций [9].
В заключение профессор Н.Г. Незнанов отметил, что результаты исследований, в которых принимали участие больные шизофренией, а также опыт коллег, работающих в других областях медицины, позволяют утверждать, что инъекционные длительно действующие препараты обладают определенными преимуществами использования в амбулаторной практике.
Как отметил д.м.н., профессор, директор Санкт-Петербургского научно-исследовательского психоневрологического института им. В.М. Бехтерева Николай Григорьевич НЕЗНАНОВ, за последние 50 лет в лечении психических заболеваний произошел огромный прорыв. Еще в 1950-х гг. первостепенной задачей считалось купирование острой психопатологической симптоматики и сохранение хотя бы минимума социальных навыков. На сегодняшний день стандарты лечения в психиатрии во многом приближены к стандартам соматической медицины и призваны обеспечить полную сохранность социальных функций пациента. Впечатляющих результатов удалось достичь благодаря появлению новых классов лекарственных средств, обладающих достаточной эффективностью и безопасностью, сочетанию социореабилитационных и психотерапевтических методик, внедрению новых методов амбулаторного ведения больных (например, психообразовательных программ для пациентов и их родственников).
Своевременное выявление шизофренического процесса, эффективная терапия инициальных этапов заболевания играют важную роль в возможности стабилизации состояния и достижения продолжительной ремиссии. Быстрое достижение ремиссии и сохранение ее на протяжении длительного времени дают пациенту возможность вернуться к нормальному функционированию в семье и на работе или в учебе.
С точки зрения пациента эффективность лечения оценивается, прежде всего, возвращением субъективного чувства благополучия, утраченного из-за болезни. Кроме того, для больных существенны также удобство применения препаратов и возникающие на фоне их приема побочные эффекты. С точки зрения врача главная цель терапии – восстановление нормального социального функционирования пациента, которое в свою очередь будет способствовать как улучшению социального и материального положения, так и повышению субъективной оценки качества жизни.
Если в ходе проводимой терапии по тем или иным причинам результат не достигнут или лечение прервано, возникает вероятность рецидива. Рецидив может быть обусловлен сложностями с принятием себя в качестве психически больного, а также проблемой социальной адаптации как в семье, так и в коммуникативной и производственной сферах. Однако наиболее распространенной причиной рецидива является отсутствие приверженности пациента лечению. Так, прекращение приема антипсихотических препаратов увеличивает риск развития рецидива в 5 раз.
Готовность больных соблюдать предписания врача после выписки из стационара невысока. Проведенное в Финляндии наблюдательное исследование показало, что за получением лекарственного препарата в течение первых 30 дней после выписки обращаются лишь 58,2% пациентов, а продолжают назначенную терапию на протяжении месяца и более – только 45,7% [1]. Кроме того, врачи, говоря о высоком медикаментозном комплаенсе, часто переоценивают свое влияние на пациента. Имеются данные о том, что реальная приверженность больных к лечению может быть в 3,5–4 раза ниже тех цифр, которые называют лечащие врачи, и в 2,5–3 раза ниже данных, получаемых в ходе опросов пациентов.
Полный или частичный отказ от приема препаратов приводит к развитию необратимых изменений в головном мозге: уменьшению объема белого и серого вещества, а также снижению IQ уже на ранних стадиях заболевания. Восстановление психических функций пациента все больше замедляется после каждого следующего рецидива, увеличивается и риск хронизации патологического процесса [2]. С каждым обострением ремиссия развивается медленнее, учащаются госпитализации (вырастает нагрузка на госпитальную сеть), развивается резистентность к терапии. Ответ на лечение пациентов, перенесших множество рецидивов, как правило, хуже ответа после первого эпизода шизофрении. Все труднее становится достичь прежнего уровня функционирования, снижается самооценка пациентов, нарастает социальная отгороженность и т.д. [3].
Как можно избежать такого сценария? Одним из вариантов является смена режима приема препаратов с целью повышения приверженности терапии. Результаты многочисленных рандомизированных контролируемых исследований и метаанализов свидетельствуют о том, что профилактика рецидивов в большей степени обеспечивается длительно действующими инъекционными нейролептиками по сравнению с пероральными препаратами. У пациентов, получающих пероральные препараты, рецидивы происходят в 33,3% случаев, а у больных, использующих инъекции длительно действующих антипсихотиков, – только в 21,6% [4]. Это неудивительно, поскольку применение препарата пролонгированного действия естественным образом повышает комплаенс и снижает ассоциированный с неприверженностью терапии риск рецидива.
Сами пациенты пока недостаточно информированы о возможности перехода на длительно действующие инъекционные нейролептики, а врачи неоправданно редко рассказывают об этом больным. Однако те пациенты, которые все-таки получили опыт использования инъекционных длительно действующих препаратов, в дальнейшем, как правило, предпочитают именно их. Так, по результатам опроса амбулаторных пациентов (n = 206) с шизофренией, получавших инъекционные нейролептики длительного действия на протяжении более 3 месяцев, 47% предпочли применять их и далее [5].
Антипсихотические препараты различаются не только по форме выпуска, но и по эффективности. Так, по результатам метаанализа, атипичные нейролептики как класс превосходят типичные нейролептики по достижению контроля симптоматики. Тем не менее между нейролептиками второго поколения существует множество различий, не позволяющих рассматривать их как гомогенную группу, например, по общему влиянию на симптоматику. Некоторые атипичные нейролептики (амисульприд, клозапин, олазалин и рисперидон) эффективнее типичных [6], они позволяют добиться лучшего контроля над заболеванием и уменьшить риск развития рецидива.
Преимущество длительно действующих атипичных нейролептиков над депонированными формами подтверждено многочисленными исследованиями. В исследовании G. Rubio и соавт. (2006) у пациентов с двойным диагнозом (шизофрения и злоупотребление алкоголем) рисперидон пролонгированного действия (Рисполепт Конста) продемонстрировал более высокую эффективность по сравнению с зуклопентиксолом по шкале, используемой для оценки позитивных, негативных симптомов и общей психопатологии, связанных с шизофренией (Positive and Negative Syndrome Scale, PANSS) [7].
В другом исследовании R.S. Guillena и соавт. сравнивали результаты долговременной терапии Рисполептом Конста и депонированными формами типичных нейролептиков [8]. На фоне терапии рисперидоном длительного действия в течение 54 месяцев были отмечены существенно более высокие по сравнению с депонированными формами нейролептиков первого поколения частота достижения ремиссии и количественные показатели удовлетворенности проводимым лечением. Кроме того, существенно улучшилась собственная оценка пациентов по шкале общего впечатления о клиническом состоянии (Clinical Global Impression) и шкале глобальной оценки активности (Global Activity Evaluation Scale) (p < 0,05) (рисунок). Доказана также способность рисперидона длительного действия существенно снижать (по сравнению с другими нейролептиками) частоту госпитализаций [9].
В заключение профессор Н.Г. Незнанов отметил, что результаты исследований, в которых принимали участие больные шизофренией, а также опыт коллег, работающих в других областях медицины, позволяют утверждать, что инъекционные длительно действующие препараты обладают определенными преимуществами использования в амбулаторной практике.
Достижение и удержание ремиссии как основная цель амбулаторного лечения больных шизофренией
Основными целями лечения многих психических расстройств (в том числе шизофрении) являются достижение ответа на терапию или редукция и стабилизация симптомов, а также наступление состояния ремиссии, в котором симптоматика будет оставаться на стабильно низком уровне, а качество жизни больного – на стабильно высоком. Профессор, д.м.н., руководитель отдела терапии психических заболеваний Московского научно-исследовательского института психиатрии Сергей Николаевич МОСОЛОВ уточнил, что американские специалисты также выделяют третью (наиболее сложную в достижении) цель терапии – обеспечение состояния функциональной автономии, понимаемого как выздоровление. Конечно, о полном излечении шизофрении в медицинском смысле слова речь пока не идет, но социальное выздоровление вполне достижимо.
В этой связи большое значение приобретают критерии оценки эффективности проводимой терапии и ремиссии. Однако единых критериев ремиссии применительно к шизофрении пока не существует. Между тем выработка четкого и однозначного определения ремиссии и критериев ее достижения необходима как для самих пациентов и их родственников, так и для врачей, исследователей и организаторов здравоохранения. Первые смогли бы сформулировать ожидания от терапии, определить для себя понятие «выздоровление» и сформировать адекватное отношение к болезни. Для медицинских работников определение ремиссии означало бы упрощение интерпретации результатов исследований и сравнения результатов различных работ, а также создало определенные преимущества в плане разработки алгоритма лечения и формирования долговременного прогноза.
В настоящее время в клинической психиатрии имеются два основных подхода к классификации симптоматики шизофрении. Российская классификация предполагает использование категориального принципа, который позволяет дифференцировать ремиссии в зависимости от стойкости достигнутого терапевтического эффекта и по параметрам тяжести остаточных позитивных расстройств. Среди недостатков такого разделения можно выделить высокую степень субъективизма при диагностике, отсутствие характеристики функционирования и четкого временного критерия, игнорирование современных многофакторных моделей симптоматики шизофрении.
На Западе получил распространение дименсиональный подход к определению ремиссии, который распределяет заболевание на пересекающиеся между собой множества симптомов. На этом подходе базируются международные критерии ремиссии. Они оценивают выраженность психических нарушений по 8 показателям шкалы PANSS: бред, концептуальная дезорганизация, галлюцинации, необычное содержание мыслей, манерность и позирование, притупленный аффект, социальная отгороженность и нарушение спонтанности и плавности речи. Ремиссией считается состояние, когда каждый из этих симптомов у пациента отсутствует или выражен слабо на протяжении 6 и более месяцев. Эти критерии не учитывают степень социальной дезадаптации и когнитивных нарушений в период ремиссии. Кроме того, они имеют глобальный недифференцированный характер и игнорируют возможность достижения ремиссии при некоторых особых и менее благоприятных клинических формах и типах течения шизофрении.
Выходом из сложившейся ситуации могла бы стать адаптация критериев, в которых бы учитывались отдельные клинические формы и типы течения заболевания с учетом дифференцированной оценки социального функционирования с использованием квантифицированных шкал.
С.Н. Мосоловым и соавт. было проведено исследование, в котором оценивалась возможность применения международных критериев ремиссии в отечественной амбулаторной психиатрической практике [10]. Кроме того, в исследовании апробировались стандартизированные клинико-функциональные критерии ремиссии при шизофрении на основе комбинирования категориального и дименсионального подходов.
В исследование были включены 203 больных шизофренией и шизоаффективным психозом с двух участков ПНД № 21 г. Москвы. В ходе работы проводились сравнение и валидизация критериев ремиссии на независимой популяции амбулаторных больных шизофренией и шизоаффективным психозом. Хотя отобранные больные были относительно стабильны, по международным критериям в состоянии ремиссии находился лишь 31% пациентов, что указывает на ограниченную применимость данных критериев в российской практике. В ходе работы, однако, были установлены факторы, влияющие на возможность достижения ремиссии по данным критериям. Было обнаружено, что более благоприятный тип течения расстройства, а также более высокий уровень глобального функционирования увеличивали вероятность достижения ремиссии. Наличие психопатологической наследственности уменьшало вероятность симптоматической ремиссии.
Кроме того, в ходе исследования были выделены отдельные симптомы, являющиеся ключевыми для различных клинических вариантов заболевания. Для каждого симптома был определен порог выраженности по шкале PANSS, а для каждой клинической формы – порог уровня социальной адаптации по шкале личного и социального функционирования (Personal and Social Performance scale, PSP). Затем полученную шкалу сравнили с международной. Оказалось, что международная шкала практически не диагностирует ремиссию у больных многими формами шизофрении, например параноидной или резидуальной, в то время как новые критерии этих недостатков оказались лишены. В целом разработанные российскими исследователями критерии оказались более чувствительными и валидными.
Пациенты на одном из участков продолжили получать традиционную антипсихотическую терапию, а стабильные больные на втором – переведены на наиболее адекватную терапию атипичным антипсихотиком пролонгированным рисперидоном (Рисполепт Конста). Через 6 месяцев частота достижения ремиссии по клинико-функциональным критериям была сопоставимой, однако уже через 12 месяцев наблюдения пролонгированный рисперидон показал сравнительно большую эффективность. По сравнению с контрольной группой в группе пролонгированного рисперидона уменьшилась выраженность всех кластеров симптоматики PANSS. В группе пролонгированного рисперидона отмечалось более выраженное улучшение социального и повседневного функционирования. Таким образом, перевод стабильных амбулаторных больных на монотерапию пролонгированным атипичным антипсихотиком ассоциировался с большей редукцией симптоматики и более значимым улучшением социального функционирования по сравнению со стандартной антипсихотической терапией.
В целом валидизация разработанных клинико-функциональных критериев ремиссии показала, что они охватывают больший процент стабильных состояний по сравнению с международными и лучше согласуются с отечественным подходом к определению и типологии ремиссий при шизофрении. Кроме того, стандартизированные клинико-функциональные критерии дифференцированно учитывают возможность достижения ремиссии при различных вариантах диагноза по МКБ-10 и являются более строгим интегративным стандартом оценки состояния и эффекта проводимой терапии, акцентируя внимание врачей-психиатров на психопатологической симптоматике, актуальной в этот период заболевания, а также социальном и повседневном функционировании пациентов.
Таким образом, ремиссия при шизофрении – это клинически значимый и достижимый результат терапии, а также новая цель длительной поддерживающей терапии с возможностью дальнейшего улучшения состояния и социального функционирования стабильных пациентов. Однако надо помнить, что чем качественнее ремиссия, тем чаще не соблюдается режим и тем выше риск рецидива. Повысить приверженность терапии можно путем проведения психообразовательных курсов (например, школ для пациентов), а также подбором наиболее оптимального режима терапии (например, заменой пероральных препаратов для ежедневного приема длительно действующими инъекционными формами).
Основными целями лечения многих психических расстройств (в том числе шизофрении) являются достижение ответа на терапию или редукция и стабилизация симптомов, а также наступление состояния ремиссии, в котором симптоматика будет оставаться на стабильно низком уровне, а качество жизни больного – на стабильно высоком. Профессор, д.м.н., руководитель отдела терапии психических заболеваний Московского научно-исследовательского института психиатрии Сергей Николаевич МОСОЛОВ уточнил, что американские специалисты также выделяют третью (наиболее сложную в достижении) цель терапии – обеспечение состояния функциональной автономии, понимаемого как выздоровление. Конечно, о полном излечении шизофрении в медицинском смысле слова речь пока не идет, но социальное выздоровление вполне достижимо.
В этой связи большое значение приобретают критерии оценки эффективности проводимой терапии и ремиссии. Однако единых критериев ремиссии применительно к шизофрении пока не существует. Между тем выработка четкого и однозначного определения ремиссии и критериев ее достижения необходима как для самих пациентов и их родственников, так и для врачей, исследователей и организаторов здравоохранения. Первые смогли бы сформулировать ожидания от терапии, определить для себя понятие «выздоровление» и сформировать адекватное отношение к болезни. Для медицинских работников определение ремиссии означало бы упрощение интерпретации результатов исследований и сравнения результатов различных работ, а также создало определенные преимущества в плане разработки алгоритма лечения и формирования долговременного прогноза.
В настоящее время в клинической психиатрии имеются два основных подхода к классификации симптоматики шизофрении. Российская классификация предполагает использование категориального принципа, который позволяет дифференцировать ремиссии в зависимости от стойкости достигнутого терапевтического эффекта и по параметрам тяжести остаточных позитивных расстройств. Среди недостатков такого разделения можно выделить высокую степень субъективизма при диагностике, отсутствие характеристики функционирования и четкого временного критерия, игнорирование современных многофакторных моделей симптоматики шизофрении.
На Западе получил распространение дименсиональный подход к определению ремиссии, который распределяет заболевание на пересекающиеся между собой множества симптомов. На этом подходе базируются международные критерии ремиссии. Они оценивают выраженность психических нарушений по 8 показателям шкалы PANSS: бред, концептуальная дезорганизация, галлюцинации, необычное содержание мыслей, манерность и позирование, притупленный аффект, социальная отгороженность и нарушение спонтанности и плавности речи. Ремиссией считается состояние, когда каждый из этих симптомов у пациента отсутствует или выражен слабо на протяжении 6 и более месяцев. Эти критерии не учитывают степень социальной дезадаптации и когнитивных нарушений в период ремиссии. Кроме того, они имеют глобальный недифференцированный характер и игнорируют возможность достижения ремиссии при некоторых особых и менее благоприятных клинических формах и типах течения шизофрении.
Выходом из сложившейся ситуации могла бы стать адаптация критериев, в которых бы учитывались отдельные клинические формы и типы течения заболевания с учетом дифференцированной оценки социального функционирования с использованием квантифицированных шкал.
С.Н. Мосоловым и соавт. было проведено исследование, в котором оценивалась возможность применения международных критериев ремиссии в отечественной амбулаторной психиатрической практике [10]. Кроме того, в исследовании апробировались стандартизированные клинико-функциональные критерии ремиссии при шизофрении на основе комбинирования категориального и дименсионального подходов.
В исследование были включены 203 больных шизофренией и шизоаффективным психозом с двух участков ПНД № 21 г. Москвы. В ходе работы проводились сравнение и валидизация критериев ремиссии на независимой популяции амбулаторных больных шизофренией и шизоаффективным психозом. Хотя отобранные больные были относительно стабильны, по международным критериям в состоянии ремиссии находился лишь 31% пациентов, что указывает на ограниченную применимость данных критериев в российской практике. В ходе работы, однако, были установлены факторы, влияющие на возможность достижения ремиссии по данным критериям. Было обнаружено, что более благоприятный тип течения расстройства, а также более высокий уровень глобального функционирования увеличивали вероятность достижения ремиссии. Наличие психопатологической наследственности уменьшало вероятность симптоматической ремиссии.
Кроме того, в ходе исследования были выделены отдельные симптомы, являющиеся ключевыми для различных клинических вариантов заболевания. Для каждого симптома был определен порог выраженности по шкале PANSS, а для каждой клинической формы – порог уровня социальной адаптации по шкале личного и социального функционирования (Personal and Social Performance scale, PSP). Затем полученную шкалу сравнили с международной. Оказалось, что международная шкала практически не диагностирует ремиссию у больных многими формами шизофрении, например параноидной или резидуальной, в то время как новые критерии этих недостатков оказались лишены. В целом разработанные российскими исследователями критерии оказались более чувствительными и валидными.
Пациенты на одном из участков продолжили получать традиционную антипсихотическую терапию, а стабильные больные на втором – переведены на наиболее адекватную терапию атипичным антипсихотиком пролонгированным рисперидоном (Рисполепт Конста). Через 6 месяцев частота достижения ремиссии по клинико-функциональным критериям была сопоставимой, однако уже через 12 месяцев наблюдения пролонгированный рисперидон показал сравнительно большую эффективность. По сравнению с контрольной группой в группе пролонгированного рисперидона уменьшилась выраженность всех кластеров симптоматики PANSS. В группе пролонгированного рисперидона отмечалось более выраженное улучшение социального и повседневного функционирования. Таким образом, перевод стабильных амбулаторных больных на монотерапию пролонгированным атипичным антипсихотиком ассоциировался с большей редукцией симптоматики и более значимым улучшением социального функционирования по сравнению со стандартной антипсихотической терапией.
В целом валидизация разработанных клинико-функциональных критериев ремиссии показала, что они охватывают больший процент стабильных состояний по сравнению с международными и лучше согласуются с отечественным подходом к определению и типологии ремиссий при шизофрении. Кроме того, стандартизированные клинико-функциональные критерии дифференцированно учитывают возможность достижения ремиссии при различных вариантах диагноза по МКБ-10 и являются более строгим интегративным стандартом оценки состояния и эффекта проводимой терапии, акцентируя внимание врачей-психиатров на психопатологической симптоматике, актуальной в этот период заболевания, а также социальном и повседневном функционировании пациентов.
Таким образом, ремиссия при шизофрении – это клинически значимый и достижимый результат терапии, а также новая цель длительной поддерживающей терапии с возможностью дальнейшего улучшения состояния и социального функционирования стабильных пациентов. Однако надо помнить, что чем качественнее ремиссия, тем чаще не соблюдается режим и тем выше риск рецидива. Повысить приверженность терапии можно путем проведения психообразовательных курсов (например, школ для пациентов), а также подбором наиболее оптимального режима терапии (например, заменой пероральных препаратов для ежедневного приема длительно действующими инъекционными формами).
Применение инъекционных пролонгированных антипсихотиков: от теории к практике
Совместный доклад представили руководитель отдела психиатрической эндокринологии Московского научно-исследовательского института психиатрии, профессор, д.м.н. Людмила Николаевна ГОРОБЕЦ и научный сотрудник отделения биологической терапии психических больных Санкт-Петербургского научно-исследовательского психоневрологического института им. В.М. Бехтерева, к.м.н. Дмитрий Николаевич КОСТЕРИН.
Как известно, эффективность психофармакотерапии оценивается по двум основным группам критериев: эффективность (способность препаратов купировать психотическую симптоматику и препятствовать развитию рецидивов, а также симптомоспецифичность) и переносимость (в эту группу симптомов включаются побочные и токсические эффекты препарата, а также его седативное действие). Профессор Л.Н. Горобец напомнила, что оптимальный результат лечения может быть достигнут, только если во внимание принимаются показатели и эффективности, и переносимости.
В истории фармакотерапии психических заболеваний можно выделить 4 основных этапа: появление пероральных антипсихотиков первого поколения, разработка их пролонгированных форм, появление пероральных антипсихотиков второго поколения и, наконец, синтез и внедрение пролонгированных форм антипсихотиков второго поколения. Если раньше успехом терапии считалось купирование позитивных симптомов шизофрении и предотвращение обострений заболевания, то сегодня главной задачей лечения является высокая приверженность лечению, а также улучшение социального функционирования и качества жизни пациентов.
Со временем были преодолены и основные недостатки психофармакотерапии. Сначала психиатров в наибольшей степени беспокоила ограниченная эффективность имеющихся препаратов в отношении нейрокогнитивного дефицита, негативных и депрессивных симптомов шизофрении, а также плохая переносимость. Позже, с появлением антипсихотиков второго поколения, на первый план вышла необходимость предупреждения побочных эффектов, в том числе нейроэндокринных дисфункций, включающих гиперпролактинемию и метаболические нарушения.
Эффективность антипсихотической терапии со временем повышалась сразу по двум направлениям: появление антипсихотиков второго поколения улучшило переносимость, а разработка пролонгированных форм упростила контроль приема препаратов. При проведении длительной терапии пролонгированные антипсихотики демонстрируют ряд преимуществ перед традиционными препаратами. Так, они обеспечивают непрерывность терапевтического воздействия и более высокую эффективность за счет более стабильной и низкой концентрации препарата в крови, более низкой суммарной дозы и отсутствия эффекта «первого прохождения через печень», характерного для перорального применения. Кроме того, терапия пролонгированными препаратами позволяет осуществлять надежный контроль за их приемом и подразумевает регулярное посещение врача.
Сегодня на территории Российской Федерации зарегистрирован ряд инъекционных антипсихотиков второго поколения, в том числе препараты рисперидона Рисполепт Конста и палиперидона Ксеплион. Благодаря тому что концентрация палиперидона в крови после инъекции ниже, чем в центральной нервной системе, уменьшается частота развития нейроэндокринных дисфункций на фоне применения препарата. Это не избавляет врача от необходимости контроля пролактинемии, но повышает безопасность лечения, в том числе снижая риск увеличения массы тела.
Эффективность и безопасность антипсихотического препарата определяется, разумеется, не только лекарственной формой, но и химической формулой действующего вещества, а также фармакокинетическими особенностями препарата. На примере палиперидона пальмитата (Ксеплион) Д.Н. Костерин рассмотрел необходимость строгого соблюдения инструкции по применению препарата, поскольку более половины случаев неэффективности терапии связано с ее неадекватным применением.
Палиперидона пальмитат является практически нерастворимым эфиром пальмитиновой кислоты и палиперидона. В процессе диспергирования палиперидона пальмитата в жидкости образуются наночастицы с увеличенной площадью поверхности. После введения палиперидона пальмитата изотонический водный буфер легко проникает в мышечную ткань, и нерастворимые частицы палиперидона пальмитата локализуются в месте инъекции в виде агломерата. Частицы палиперидона пальмитата очень медленно растворяются в межклеточной жидкости, перед тем как подвергаются гидролизу эстеразами мышечной ткани до пальмитиновой кислоты и действующего вещества палиперидона. Следует подчеркнуть, что палиперидон расщепляется только в мышечной ткани, поэтому недопустимо его введение в жировую ткань. В этой связи пальмитат назначается в виде однократной инъекции в дельтовидную или в верхний наружный квадрат ягодичной мышцы. Для того чтобы избежать введения палиперидона пальмитата в жировой слой дельтовидной мышцы, следует использовать иглу с поправкой на массу тела (короткая игла для пациентов весом < 90 кг, длинная игла для пациентов весом ≥ 90 кг).
Предлагается несколько схем лечения новым антипсихотиком Ксеплионом. Так, полный единовременный отказ от приема предшествующего нейролептика и обычное титрование дозы нового препарата могут использоваться у пациентов с низким риском обострения психоза или суицида. Стабильным амбулаторным пациентам рекомендовано постепенное снижение дозы предшествующего нейролептика одновременно с наращиванием дозы нового антипсихотика («перекрест» может продолжаться от 1 до 4 недель). Наконец, амбулаторным пациентам с высоким риском обострения и госпитализированным пациентам с коротким периодом стабилизации состояния, нуждающимся в смене терапии из-за побочных эффектов, назначается двойная терапия, затем доза предшествующего нейролептика постепенно уменьшается. Выбирая схему перехода на новый препарат, следует учитывать также, какой антипсихотик пациент получал ранее, поскольку резкая отмена некоторых нейролептиков может привести к развитию рикошетного психоза.
Таким образом, на российском рынке существуют современные эффективные и безопасные антипсихотики для применения в амбулаторной клинической практике, обеспечивающие приверженность терапии и высокое качество жизни. По сравнению с традиционной антипсихотической терапией использование длительно действующих препаратов, при условии их адекватного применения, обеспечивает достижение и поддержание ремиссии.
Совместный доклад представили руководитель отдела психиатрической эндокринологии Московского научно-исследовательского института психиатрии, профессор, д.м.н. Людмила Николаевна ГОРОБЕЦ и научный сотрудник отделения биологической терапии психических больных Санкт-Петербургского научно-исследовательского психоневрологического института им. В.М. Бехтерева, к.м.н. Дмитрий Николаевич КОСТЕРИН.
Как известно, эффективность психофармакотерапии оценивается по двум основным группам критериев: эффективность (способность препаратов купировать психотическую симптоматику и препятствовать развитию рецидивов, а также симптомоспецифичность) и переносимость (в эту группу симптомов включаются побочные и токсические эффекты препарата, а также его седативное действие). Профессор Л.Н. Горобец напомнила, что оптимальный результат лечения может быть достигнут, только если во внимание принимаются показатели и эффективности, и переносимости.
В истории фармакотерапии психических заболеваний можно выделить 4 основных этапа: появление пероральных антипсихотиков первого поколения, разработка их пролонгированных форм, появление пероральных антипсихотиков второго поколения и, наконец, синтез и внедрение пролонгированных форм антипсихотиков второго поколения. Если раньше успехом терапии считалось купирование позитивных симптомов шизофрении и предотвращение обострений заболевания, то сегодня главной задачей лечения является высокая приверженность лечению, а также улучшение социального функционирования и качества жизни пациентов.
Со временем были преодолены и основные недостатки психофармакотерапии. Сначала психиатров в наибольшей степени беспокоила ограниченная эффективность имеющихся препаратов в отношении нейрокогнитивного дефицита, негативных и депрессивных симптомов шизофрении, а также плохая переносимость. Позже, с появлением антипсихотиков второго поколения, на первый план вышла необходимость предупреждения побочных эффектов, в том числе нейроэндокринных дисфункций, включающих гиперпролактинемию и метаболические нарушения.
Эффективность антипсихотической терапии со временем повышалась сразу по двум направлениям: появление антипсихотиков второго поколения улучшило переносимость, а разработка пролонгированных форм упростила контроль приема препаратов. При проведении длительной терапии пролонгированные антипсихотики демонстрируют ряд преимуществ перед традиционными препаратами. Так, они обеспечивают непрерывность терапевтического воздействия и более высокую эффективность за счет более стабильной и низкой концентрации препарата в крови, более низкой суммарной дозы и отсутствия эффекта «первого прохождения через печень», характерного для перорального применения. Кроме того, терапия пролонгированными препаратами позволяет осуществлять надежный контроль за их приемом и подразумевает регулярное посещение врача.
Сегодня на территории Российской Федерации зарегистрирован ряд инъекционных антипсихотиков второго поколения, в том числе препараты рисперидона Рисполепт Конста и палиперидона Ксеплион. Благодаря тому что концентрация палиперидона в крови после инъекции ниже, чем в центральной нервной системе, уменьшается частота развития нейроэндокринных дисфункций на фоне применения препарата. Это не избавляет врача от необходимости контроля пролактинемии, но повышает безопасность лечения, в том числе снижая риск увеличения массы тела.
Эффективность и безопасность антипсихотического препарата определяется, разумеется, не только лекарственной формой, но и химической формулой действующего вещества, а также фармакокинетическими особенностями препарата. На примере палиперидона пальмитата (Ксеплион) Д.Н. Костерин рассмотрел необходимость строгого соблюдения инструкции по применению препарата, поскольку более половины случаев неэффективности терапии связано с ее неадекватным применением.
Палиперидона пальмитат является практически нерастворимым эфиром пальмитиновой кислоты и палиперидона. В процессе диспергирования палиперидона пальмитата в жидкости образуются наночастицы с увеличенной площадью поверхности. После введения палиперидона пальмитата изотонический водный буфер легко проникает в мышечную ткань, и нерастворимые частицы палиперидона пальмитата локализуются в месте инъекции в виде агломерата. Частицы палиперидона пальмитата очень медленно растворяются в межклеточной жидкости, перед тем как подвергаются гидролизу эстеразами мышечной ткани до пальмитиновой кислоты и действующего вещества палиперидона. Следует подчеркнуть, что палиперидон расщепляется только в мышечной ткани, поэтому недопустимо его введение в жировую ткань. В этой связи пальмитат назначается в виде однократной инъекции в дельтовидную или в верхний наружный квадрат ягодичной мышцы. Для того чтобы избежать введения палиперидона пальмитата в жировой слой дельтовидной мышцы, следует использовать иглу с поправкой на массу тела (короткая игла для пациентов весом < 90 кг, длинная игла для пациентов весом ≥ 90 кг).
Предлагается несколько схем лечения новым антипсихотиком Ксеплионом. Так, полный единовременный отказ от приема предшествующего нейролептика и обычное титрование дозы нового препарата могут использоваться у пациентов с низким риском обострения психоза или суицида. Стабильным амбулаторным пациентам рекомендовано постепенное снижение дозы предшествующего нейролептика одновременно с наращиванием дозы нового антипсихотика («перекрест» может продолжаться от 1 до 4 недель). Наконец, амбулаторным пациентам с высоким риском обострения и госпитализированным пациентам с коротким периодом стабилизации состояния, нуждающимся в смене терапии из-за побочных эффектов, назначается двойная терапия, затем доза предшествующего нейролептика постепенно уменьшается. Выбирая схему перехода на новый препарат, следует учитывать также, какой антипсихотик пациент получал ранее, поскольку резкая отмена некоторых нейролептиков может привести к развитию рикошетного психоза.
Таким образом, на российском рынке существуют современные эффективные и безопасные антипсихотики для применения в амбулаторной клинической практике, обеспечивающие приверженность терапии и высокое качество жизни. По сравнению с традиционной антипсихотической терапией использование длительно действующих препаратов, при условии их адекватного применения, обеспечивает достижение и поддержание ремиссии.
Заключение
Современный этап развития психиатрии ознаменован появлением нового поколения психотропных средств, обладающих качественно более высокой эффективностью и переносимостью. Отказ от традиционных антипсихотических средств в пользу современных атипичных антипсихотиков пролонгированного действия во многих случаях позволяет достичь состояния ремиссии и продлить период полноценного социального функционирования пациентов с шизофренией и отсрочить или предотвратить их инвалидизацию. Кроме того, длительно действующие препараты позволяют повысить приверженность терапии, тем самым снижая риск рецидива заболевания. Увеличение числа пациентов в ремиссии естественным образом снижает число больных, нуждающихся в госпитализации, что уменьшает общие расходы на лечение шизофрении.
В России сегодня зарегистрированы современные длительно действующие антипсихотические препараты Рисполепт Конста и Ксеплион, выпускаемые компанией «Янссен», признанным лидером на рынке психотропных лекарственных средств. Использование этих препаратов позволяет во многих случаях достичь состояния ремиссии при минимуме нежелательных эффектов от применения.
Современный этап развития психиатрии ознаменован появлением нового поколения психотропных средств, обладающих качественно более высокой эффективностью и переносимостью. Отказ от традиционных антипсихотических средств в пользу современных атипичных антипсихотиков пролонгированного действия во многих случаях позволяет достичь состояния ремиссии и продлить период полноценного социального функционирования пациентов с шизофренией и отсрочить или предотвратить их инвалидизацию. Кроме того, длительно действующие препараты позволяют повысить приверженность терапии, тем самым снижая риск рецидива заболевания. Увеличение числа пациентов в ремиссии естественным образом снижает число больных, нуждающихся в госпитализации, что уменьшает общие расходы на лечение шизофрении.
В России сегодня зарегистрированы современные длительно действующие антипсихотические препараты Рисполепт Конста и Ксеплион, выпускаемые компанией «Янссен», признанным лидером на рынке психотропных лекарственных средств. Использование этих препаратов позволяет во многих случаях достичь состояния ремиссии при минимуме нежелательных эффектов от применения.
1. Tiihonen J., Haukka J., Taylor M. et al. A nationwide cohort study of oral and depot antipsychotics after first hospitalization for schizophrenia // Am. J. Psychiatry. 2011. Vol. 168. № 6. P. 603–609.
2. Kane J.M. Treatment strategies to prevent relapse and encourage remission // J. Clin. Psychiatry. 2007. Vol. 68. Suppl. 14. P. 27–30.
3. Robinson D., Woerner M.G., Alvir J.M. et al. Predictors of relapse following response from a first episode of schizophrenia or schizoaffective disorder // Arch. Gen. Psychiatry. 1999. Vol. 56. № 3. P. 241–247.
4. Leucht C., Heres S., Kane J.M. et al. Oral versus depot antipsychotic drugs for schizophrenia: a critical systematic review and meta-analysis of randomised long-term trials // Scizophr. Res. 2011. Vol. 127. № 1–3. P. 83–92.
5. Caroli F., Raymondet P., Izard I. et al. Opinions of French patients with schizophrenia regarding injectable medication // Patient Prefer. Adherence. 2011. Vol. 21. № 5. P. 165–171.
6. Leucht S., Corves C., Arbter D. et al. Second-generation versus first-generation antipsychotic drugs for schizophrenia: a meta-analysis // Lancet. 2009. Vol. 373. № 9657. P. 31–41.
7. Rubio G., Martínez I., Ponce G. et al. Long-acting injectable risperidone compared with zuclopenthixol in the treatment of schizophrenia with substance abuse comorbidity // Can. J. Psychiatry. 2006. Vol. 51. № 8. P. 531–539.
8. Guillena R.S., Barquero C.N., Noguera V.J. Long-acting risperidone injection versus conventional depots in chronic psychotic patients: a 54 month study // European Congress of Neuropsychopharmacology. Amsterdam, 2010. Poster P.c.3.032.
9. Grimaldi-Bensouda L., Rouillon F., Astruc B. et al. Does long-acting injectable risperidone make a difference to the real-life treatment of schizophrenia? Results of the Cohort for the General study of Schizophrenia (CGS) // Schizophr. Res. 2012. Vol. 134. № 2–3. P. 187–194.
10. Мосолов С.Н., Потапов А.В., Дедюрина Ю.М. и др. Валидизация международных критериев на популяции амбулаторных больных // Журнал неврологии и психиатрии им. С.С. Корсакова. 2010. T. 110. № 5. С. 71–75.
Новости на тему
Отправить статью по электронной почте
Ваш адрес электронной почты:
Благодаря успехам современной нейрофармакологии в последние годы произошли изменения в парадигме лечения шизофрении. Если несколько десятилетий назад основной терапевтической задачей считалось купирование симптомов, то сегодня главной целью лечения является достижение ремиссии и сохранение социального функционирования пациентов. В рамках симпозиума компании «Янссен» обсуждались возможности фармакотерапии шизофрении и преимущества использования эффективных и безопасных длительно действующих инъекционных антипсихотиков.
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
