Дифференцированный подход в терапии основных клинических проявлений хронического панкреатита. 15-й Международный Славяно-Балтийский научный форум «Санкт-Петербург – Гастро-2013»
- Аннотация
- Статья
- Ссылки



Несмотря на усилия мирового медицинского сообщества, клиническое течение хронического панкреатита (ХП) остается непредсказуемым, подходы к его лечению до конца не выяснены. По крайней мере именно к такому выводу пришла группа экспертов-панкреатологов в 1995 г. [1], и за прошедшие с момента появления этой формулировки почти 20 лет ситуация фактически не изменилась: диагностика и лечение пациентов с ХП по-прежнему сопряжены с рядом сложностей.
На сегодняшний день уже выделены основные этиологические факторы ХП:
- употребление алкоголя (40–90%);
- заболевания желчного пузыря, билиарных протоков (35–56%);
- дуоденальная гипертензия (10,5–16,5%);
- острый панкреатит (20–30%);
- метаболический синдром;
- муковисцидоз;
- прием лекарственных препаратов;
- генетическая предрасположенность.
Кроме того, существуют факторы, которые могут повлиять на риск развития ХП, например контакт с токсическими веществами, гиперпаратиреоз, метаболический ацидоз. Однако их роль в общей картине заболеваемости ХП незначительна по сравнению с ролью алкоголя. Данное утверждение особенно актуально для России, где 80% больных хроническим алкогольным панкреатитом (ХАП) начинают систематически употреблять алкоголь в возрасте 16–17 лет, а первые клинические проявления заболевания манифестируют в среднем к 34 годам. Курение, как правило сопровождающее процесс употребления алкоголя, считается независимым фактором риска, отягощающим течение ХАП.
Принято считать, что алкоголь негативно влияет преимущественно на состояние печени. В действительности доза алкоголя, опасная для поджелудочной железы, в два раза меньше дозы, опасной для печени. Предсказать, какое именно количество алкоголя вызовет ХАП у конкретного пациента, невозможно. Тем не менее, по имеющимся данным, употребление 100 г этанола или 2 л пива ежедневно в течение 3–5 лет приводит к гистологическим изменениям в ткани поджелудочной железы. Более того, известны случаи, когда к развитию ХП приводило ежедневное употребление сравнительно небольших доз алкоголя – 20–80 г.
Скорость развития клинических проявлений ХП в значительной степени зависит от пола пациента: у женщин в среднем манифестация происходит через 10–12 лет от начала систематического употребления алкоголя, у мужчин – через 17–18 лет.
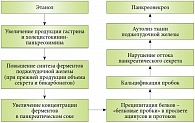
Основные патогенетические механизмы, лежащие в основе ХП, достаточно хорошо изучены и подробно описаны (см. рисунок).
Этанол способен вызывать спазм сфинктера Одди, повышать проницаемость клеточных мембран панкреоцитов для ферментов поджелудочной железы, угнетать биоэнергетические процессы в клетках и вызывать фиброз мелких сосудов. Эти свойства этанола активизируют аутолиз ткани поджелудочной железы и ускоряют процесс панкреонекроза. У больных, злоупотребляющих алкоголем, из-за повышенного содержания свободных желчных кислот желчь становится панкреотоксичной.
Скорость, с которой прогрессирует ХП, зависит от образа жизни пациента: продолжение употребления алкоголя и курения приводит к дальнейшему прогрессу заболевания. Впрочем, на скорость развития ХП способны влиять и другие факторы, например нарушение питания, включающее не только злоупотребление жирной и высококалорийной пищей, но и поступление пищи, бедной пищевыми волокнами и пребиотическими компонентами. Питание, не сбалансированное по составу нутриентов, витаминов и макроэлементов, равно как и нерегулярное питание, негативно сказывается на состоянии поджелудочной железы и способствует прогрессированию ХП.
Клиническая картина ХП многообразна, однако наиболее значимыми проявлениями, снижающими качество жизни пациентов, являются болевой абдоминальный синдром и синдром внешнесекреторной недостаточности. Болевой абдоминальный синдром локализуется в левом и правом подреберье (боль по типу «полупояса», опоясывающая боль, сочетание болей). Боль распространяется под левую лопатку, в прекардиальную область. Ранняя приступообразная боль появляется после еды, усиливается при приеме жирной и жареной пищи, алкоголя. Интенсивность боли варьирует от слабовыраженной до постоянной, нестерпимой, приводящей к частым госпитализациям и инвалидизации пациента.
Болевой синдром играет основную роль на начальном этапе болезни, который продолжается, как правило, от 1 года до 5 лет. По мере развития заболевания, когда происходит атрофия островковых и ацинарных клеток, выраженность болевого синдрома уменьшается, и на первый план выходят признаки внешнесекреторной недостаточности. В развернутом периоде болезни у 80–90% пациентов регистрируется трудно купируемый болевой синдром, не только снижающий качество жизни пациентов, но и зачастую являющийся причиной многократных госпитализаций и даже инвалидизации.
Панкреатический болевой синдром многогранен, что обусловливает трудности диагностики и лечения хронического панкреатита. Боли могут быть связаны с воспалительной инфильтрацией ткани поджелудочной железы и с внутрипротоковой гипертензией. Панкреатическая боль может возникать вследствие вовлечения соседних тканей и органов в воспалительный процесс. Могут иметь место псевдопанкреатические боли. Вместе с тем сегодня общепризнанной является точка зрения, согласно которой наибольшее значение в генезе панкреатогенной боли имеет увеличение объема секреции поджелудочной железы.
Равным образом и синдром внешнесекреторной недостаточности поджелудочной железы является гетерогенным.
Клинически синдром внешнесекреторной недостаточности проявляется вздутием живота, урчанием, учащением стула до 3–5 раз в сутки, изменением запаха каловых масс, появлением жирного блеска. Нередко наблюдается уменьшение веса тела в сочетании с пониженным или нормальным аппетитом.
В условиях развития экзокринной недостаточности поджелудочной железы страдает основная физиологическая функция, связанная как с уменьшением выработки ферментов, так и с нарушением их активации и разрушением. Видный российский ученый, физиолог, д.б.н. Г.Ф. Коротько отмечал: «Каскадный принцип организации пищеварительного конвейера, в котором нарушено ключевое звено, обеспечиваемое панкреатическими ферментами, неминуемо приводит к дефектам секреторной, моторной и особенно эвакуаторной функции желудка, расстройству холекинеза, пассажа химуса по тонкой кишке, явлениям мальдигестии и мальабсорбции, глубоким нарушениям эндоэкологии кишечника».
Все сказанное неоспоримо указывает на важность адекватного лечения ХП, целями которого должны стать обеспечение функционального покоя органа, купирование боли и восстановление пищеварительной функции. Особую роль в лечении как болевого синдрома, так и экзокринной недостаточности поджелудочной железы играет ферментная терапия. Ферментные препараты в зависимости от клинических проявлений и длительности течения ХП могут назначаться как ингибиторы панкреатической секреции по принципу обратной связи и в варианте собственно заместительной терапии.
Как правило, много вопросов вызывает выбор ферментного препарата для купирования болевого синдрома при ХП. Считается, что наиболее эффективны таблетированные препараты, содержащие панкреатин, корректирующие также внешнесекреторную недостаточность поджелудочной железы.
Бытует мнение, что таблетированные ферментные препараты не могут миновать привратник и содержащиеся в них ферменты инактивируются кислым содержимым желудка. Однако (если речь не идет о пациентах с избыточной выработкой соляной кислоты, нуждающихся в дополнительном назначении ингибиторов протонной помпы) эти опасения не обоснованы: ферменты, содержащиеся в таблетках, эвакуируются из желудка вместе с пищей в результате мощных систолических сокращений мускулатуры пилорического отдела.
Выбирая препарат для заместительной ферментной терапии, надо помнить, что «лимитирующим» ферментом является липаза, которая легко инактивируется в кислой среде. Так, при приеме панкреатина тощей кишки достигают только 22% трипсина и 8% липазы в активной форме, необходимой для обработки химуса. Именно поэтому в назначаемом ферментном средстве активность липазы должна быть не менее 10 000 ЕД. Кроме того, препарат должен характеризоваться хорошей переносимостью и длительным сроком хранения. Не следует забывать, что высокая стоимость курсового длительного лечения ферментными препаратами при лечении ХП снижает комплаентность лечения среди пациентов (изменение дозировки на прием, сокращение продолжительности курса лечения).
Всем перечисленным требованиям в полной мере отвечают препарат с заслуженной клинической репутацией Мезим® форте 10 000 и появившийся относительно недавно на российском фармацевтическом рынке Мезим® 20 000 с более высокой ферментной активностью.
Мезим® 20 000 может с успехом применяться как для купирования болевого абдоминального синдрома, так и для коррекции внешнесекреторной недостаточности поджелудочной железы. Удобство применения препарата, его высокая эффективность и хорошая переносимость повышают приверженность пациентов к лечению, что в свою очередь положительно сказывается на результатах терапии.
В зависимости от клинического варианта ХП пациенту могут быть назначены курсы препаратов Мезим® форте 10 000 или Мезим® 20 000 различной длительности (табл. 1).
Препараты Мезим® имеют фармакоэкономические преимущества перед многими другими ферментными препаратами, что положительно сказывается на комплаенсе, особенно при продолжительном курсе приема препарата (табл. 2).
Мезим® форте 10 000 и Мезим® 20 000 в зависимости от варианта течения ХП позволяют эффективно компенсировать внешнесекреторную недостаточность поджелудочной железы и купировать клинические проявления. Мезим® может с успехом применяться в комплексной терапии и для лечения метеоризма у пациентов с ХП.
Заключение
Хронический панкреатит независимо от этиологии является серьезным заболеванием, сопровождающимся выраженным болевым синдромом и нарушениями пищеварения. Лечение ХП должно быть комплексным и включать в себя как немедикаментозные (отказ от алкоголя, соблюдение диеты), так и медикаментозные методы. Среди последних наиболее эффективным считается назначение на разных этапах течения ХП полиферментных препаратов, в частности средств Мезим® форте 10 000 и Мезим® 20 000, способных как купировать болевой синдром, так и компенсировать экзокринную недостаточность поджелудочной железы.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.