Спектр короткоцепочечных жирных кислот при хроническом панкреатите
- Аннотация
- Статья
- Ссылки
- English
Материал и методы. Обследовано 40 больных (20 мужчин и 20 женщин) в возрасте от 35 до 74 лет (50,6 ± 9,4 года), из них у 26 больных была выявлена внешнесекреторная недостаточность поджелудочной железы (ВНПЖ), что подтверждено данными эластазного теста, и у 14 больных ВНПЖ не обнаружено. Диагноз ХП установлен на основании инструментальных данных. Пациенты с доказанной ВНПЖ получали заместительную ферментную терапию (ЗФТ) в соответствии с международными и российскими рекомендациями. Концентрацию и спектр короткоцепочечных жирных кислот (КЖК) оценивали методом газожидкостной хроматографии. Группу контроля составили 22 здоровых добровольца (13 женщин и девять мужчин в возрасте 43,4 ± 6,2 года).
Результаты. В результате проведенного анализа профилей КЖК выявлено достоверное изменение содержания пропионовой кислоты у больных ХП без ВНПЖ при сравнении с группой здоровых добровольцев, между группами больных ХП различий не выявлено. Данные исследования свидетельствуют о снижении активности отдельных видов микробиоты толстой кишки, продуцирующих пропионовую кислоту, у больных ХП без ВНПЖ и соответственно не получавших ЗФТ. Это, по-видимому, обусловлено нарушением ферментирования отдельных субстратов, поступающих в просвет толстой кишки.
Заключение. Показатели концентрации и спектра КЖК могут служить дополнительными инструментами для выявления изменений метаболической активности толстокишечной микробиоты как маркера функционального состояния поджелудочной железы при ХП.
Материал и методы. Обследовано 40 больных (20 мужчин и 20 женщин) в возрасте от 35 до 74 лет (50,6 ± 9,4 года), из них у 26 больных была выявлена внешнесекреторная недостаточность поджелудочной железы (ВНПЖ), что подтверждено данными эластазного теста, и у 14 больных ВНПЖ не обнаружено. Диагноз ХП установлен на основании инструментальных данных. Пациенты с доказанной ВНПЖ получали заместительную ферментную терапию (ЗФТ) в соответствии с международными и российскими рекомендациями. Концентрацию и спектр короткоцепочечных жирных кислот (КЖК) оценивали методом газожидкостной хроматографии. Группу контроля составили 22 здоровых добровольца (13 женщин и девять мужчин в возрасте 43,4 ± 6,2 года).
Результаты. В результате проведенного анализа профилей КЖК выявлено достоверное изменение содержания пропионовой кислоты у больных ХП без ВНПЖ при сравнении с группой здоровых добровольцев, между группами больных ХП различий не выявлено. Данные исследования свидетельствуют о снижении активности отдельных видов микробиоты толстой кишки, продуцирующих пропионовую кислоту, у больных ХП без ВНПЖ и соответственно не получавших ЗФТ. Это, по-видимому, обусловлено нарушением ферментирования отдельных субстратов, поступающих в просвет толстой кишки.
Заключение. Показатели концентрации и спектра КЖК могут служить дополнительными инструментами для выявления изменений метаболической активности толстокишечной микробиоты как маркера функционального состояния поджелудочной железы при ХП.


Введение
Хронический панкреатит (ХП) занимает ведущее место среди болезней внутренних органов, приводящих к недостаточности полостного пищеварения. Структурно-функциональные нарушения поджелудочной железы (ПЖ) при данной патологии, как правило, снижают синтез ферментов, что влечет за собой изменение антибактериальных свойств панкреатического сока, дефекты пищеварения в тонкой кишке и микробного переваривания в толстой кишке [1].
Неусвоенные нутриенты способствуют усиленному размножению микрофлоры кишечника, вследствие чего они подвергаются частичному гидролизу, усиливая перистальтику тонкой и толстой кишки, ускоряя пассаж химуса и уменьшая время контакта панкреатических ферментов с ним.
Эти процессы могут приводить как к развитию избыточного бактериального роста в тонкой кишке, так и к изменению микробного пищеварения в толстой кишке, появлению симптомов мальнутриции [2, 3].
Данные процессы имеют неспецифические клинические проявления: боли и дискомфорт в области живота, вздутие в животе, диарею, признаки нарушения всасывания витаминов и микроэлементов.
Диагностика избыточного бактериального роста в тонкой кишке [3, 4] базируется на результатах лабораторных методов (посев аспирата из тонкой кишки на питательные среды) [5], дыхательных тестов с углеродсодержащими субстратами, с учетом отдельных маркеров спектра короткоцепочечных жирных кислот (КЖК) [2, 6]. В связи с этим определение КЖК в копрофильтрате может являться дополнительным критерием избыточного бактериального роста в тонкой кишке и активности толстокишечной микробиоты [7].
Водородные дыхательные тесты являются простыми в исполнении, доступными, но ориентировочными, отражают только наличие бактериального обсеменения тонкой кишки [8].
КЖК являются конечным продуктом ферментации непереваренных углеводов и пищевых волокон, расщепленных сахаролитической микрофлорой, с длиной цепи от двух до четырех атомов углерода и конечного обмена белков, расщепленных протеолитической микрофлорой, с цепью из пяти-шести атомов углерода и их изомерами. К основным метаболитам толстокишечной микробиоты относят уксусную, пропионовую и масляную кислоты, на долю которых приходится около 95% всех КЖК [9]. Концентрация КЖК варьируется от слепой кишки до прямой кишки. После всасывания КЖК утилизируются в колоноцитах или транспортируются в систему кровообращения и другие органы.
Каждая КЖК образуется при ферментации субстрата бактериями определенного вида, что позволяет судить об активности представителей микрофлоры и служит важным параметром гомеостаза кишечного биотопа. Так, например, пропионовую кислоту (С3) продуцируют Veillonella, Propionibacterium, Bacteroides, Fusobacterium, Clostridium, Gaffkya из сахара, крахмалов (гликанов), пектинов (легко гидролизуемые гликаны).
Было показано, что, имитируя «эндокринные» сигнальные молекулы, КЖК регулируют аппетит, расход энергии и ожирение через центральные механизмы, улучшая метаболизм углеводов и липидов хозяина. КЖК, по-видимому, непосредственно способствуют пролиферации, выживанию и функционированию β-клеток ПЖ [10].
Метод газожидкостного хроматографического анализа для определения КЖК (разработанный и внедренный профессором М.Д. Ардатской) является недорогим, неинвазивным, уточняющим активность толстокишечной микробиоты, что косвенно может свидетельствовать и о развитии избыточного бактериального роста в тонкой кишке в условиях измененной функции ПЖ.
Развитие избыточного бактериального роста в тонкой кишке может влиять на эффективность заместительной ферментной терапии (ЗФТ) при внешнесекреторной недостаточности поджелудочной железы (ВНПЖ), что требует в некоторых случаях дополнительной медикаментозной коррекции [11].
Тем не менее ЗФТ направлена на облегчение симптомов, связанных с экзокринной недостаточностью ПЖ, переваривание жиров и поддержание нутритивного статуса больных. В исследовании H. Nishiyama и соавт. выявлено изменение состава микробиоты в пользу Akkermansia muciniphila и Lactobacillus reuteri у мышей, получавших ЗФТ, подтверждающее гипотезу о том, что ЗФТ облегчает симптомы, связанные с ВНПЖ [12].
Цель – оценить метаболическую активность толстокишечной микробиоты у пациентов с ХП как маркера изменений функционального состояния ПЖ.
Материал и методы
Проведено комплексное обследование 40 больных хроническим панкреатитом. Средняя длительность заболевания составила 8,6 ± 6,0 лет. В исследование были включены 20 женщин и 20 мужчин. Средний возраст больных составил 50,6 ± 9,4 года, что социально значимо ввиду того, что это работоспособный период жизни.
В исследование не были включены больные с декомпенсацией сахарного диабета, тяжелой сердечной недостаточностью, хронической болезнью почек, а также пациенты, получавшие антибактериальную терапию, про- и пребиотики, ингибиторы протонной помпы в течение месяца до момента госпитализации.
Изучали признаки мальнутриции: снижение массы тела, индекс массы тела (ИМТ), уровень гемоглобина крови, абсолютное число лимфоцитов, электролитные нарушения [13].
Диагностическими критериями хронического панкреатита являлись: клинические данные (жалобы, анамнез) [14]; результаты методов визуализации (ультразвуковое исследование, мультиспиральная компьютерная томография органов брюшной полости с внутривенным контрастированием) – кальцинаты в структуре ПЖ; изменения протоковой системы; наличие псевдокист [1, 15, 16].
Для оценки ВНПЖ использовали иммуноферментный тест на фекальную эластазу-1. Снижение ее активности в кале ниже 200 мкг/г свидетельствует о развитии ВНПЖ [1, 17]. Больные ХП с ВНПЖ получали ЗФТ.
Концентрацию и спектр КЖК (уксусной, пропионовой, масляной, капроновой, а также изокислоты) определяли с помощью газожидкостного хроматографического анализа на хроматографе «Кристалл 2000 М» (Хроматек, Россия), включающего автоматизированную программу обработки данных.
Результаты и обсуждение
В проведенном нами исследовании все больные были разделены на две группы в зависимости от наличия ВНПЖ.
Первую группу составили 26 больных (средний возраст 48 ± 8,2 года, из них 13 мужчин, 13 женщин) с ВНПЖ тяжелой степени по данным иммуноферментного анализа (эластаза кала менее 100 мкг/г). Сюда же были включены больные, которым проведено оперативное лечение по поводу хронического кальцифицирующего панкреатита в объеме операции Фрея или Бегера. Больные этой группы получали ЗФТ в соответствии с международными и российскими рекомендациями.
Вторая группа состояла из 14 больных с сохраненной внешнесекреторной функцией ПЖ по результатам иммуноферментного анализа (эластаза кала более 200 мкг/г), средний возраст больных составил 55,5 ± 9,4 года, из них семеро мужчин и семь женщин. Больные этой группы ЗФТ не получали.
Для сравнения спектра и профиля КЖК в копрофильтрате изучены образцы кала 22 здоровых добровольцев, средний возраст которых составил 43,4 ± 6,2 года, из них 13 женщин и девять мужчин. Больные были сопоставимы по возрасту и полу.
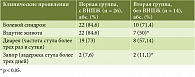
У пациентов ХП обеих групп изучали частоту выявления неспецифических клинических проявлений, наблюдаемых и при развитии избыточного бактериального роста в тонкой кишке, и/или активности толстокишечной микробиоты в условиях измененной функции ПЖ (табл. 1).
При анализе данных (табл. 1) выявлены достоверные различия у больных ХП. Так, в первой группе пациентов (с ВНПЖ) вздутие живота отмечалось достоверно чаще (р = 0,049), а запор – достоверно реже (р = 0,0001) в отличие от больных второй группы (без ВНПЖ).
Частота выявления диареи и болевого синдрома достоверно не различалась, что можно объяснить не только структурными изменениями ПЖ, но и возможными нарушениями в составе кишечной микробиоты, усилением двигательной активности кишечника, изменениями в продукции КЖК, влияющими на всасывание воды и электролитов.
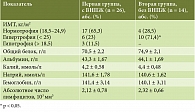
С учетом влияния ВНПЖ на нутритивный статус пациентов изучали его наиболее доступные параметры: ИМТ, лабораторные показатели (общий белок, альбумин, гемоглобин, абсолютное число лимфоцитов, уровни калия, натрия) (табл. 2).
Анализ основных (скрининговых) показателей нутритивного статуса больных ХП выявил, что в обеих группах преобладали больные с нормальной или избыточной массой тела, однако во второй группе (без ВНПЖ) достоверно чаще (р = 0,008) пациенты имели ИМТ более 25 кг/м2 (гипертрофию). В первой группе больных (с ВНПЖ) у 11,5% выявлен дефицит массы тела, что может свидетельствовать о скрытом энергодефиците. Однако при анализе соответствующих лабораторных показателей у больных ХП обеих групп не было выявлено достоверных различий и отклонений от референсных значений, что свидетельствует в пользу адекватного всасывания основных нутриентов в просвете кишечника.
С целью исключения патологии верхних отделов пищеварительного тракта проводили эзофагогастродуоденоскопию с осмотром большого дуоденального сосочка. По данным исследования, у больных обеих групп не было выявлено эрозивно-язвенных поражений пищевода, желудка, двенадцатиперстной кишки, которые могли повлиять на клиническую картину заболевания.
Следующим этапом определяли концентрацию КЖК в копрофильтрате пациентов с ХП и здоровых добровольцев (табл. 3).
Анализ результатов исследования табл. 3 показал, что в обеих группах пациентов с ХП не было выявлено достоверных различий в концентрации и спектре КЖК, что косвенно может отражать эффективность ЗФТ у больных первой группы (с ВНПЖ) на процессы усвоения нутриентов, а значит, и на метаболическую активность кишечной микробиоты и соответственно приближать ее к спектру второй группы (без ВНПЖ) и здоровых добровольцев.
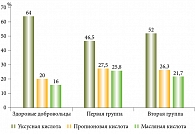
Однако при сравнении второй группы больных (без ВНПЖ) с группой здоровых добровольцев выявлено достоверное снижение уровня пропионовой кислоты (2,03 ± 0,8 vs 4,48 ± 0,46 мг/г; р = 0,007), что может быть обусловлено уменьшением активности продуцентов пропионовой кислоты или недостаточным поступлением субстратов (сахара, крахмала, гликанов) либо изменением состава секрета ПЖ, что в свою очередь требует дальнейшего изучения.
При изучении соотношения основных метаболитов КЖК у больных ХП первой и второй групп, а также здоровых добровольцев достоверных различий не выявлено, что нами расценено как стабильность состава кишечной микробиоты, ее синтетических свойств (рисунок). Однако достоверное снижение концентрации пропионовой кислоты у пациентов второй группы могло влиять на двигательную активность, степень выраженности диареи, в связи с чем нами был проведен корреляционный анализ в обеих группах больных ХП (табл. 4).
При анализе данных табл. 4 выявлены различные связи: в первой группе больных (с ВНПЖ) получена отрицательная слабая корреляционная связь: чем выраженнее диарея, тем меньше продукция С3, а во второй группе (без ВНПЖ), наоборот, – положительная умеренная связь: чем выраженнее диарея, тем больше продукция С3, что указывает на разные механизмы диареи.
Проведенное нами исследование позволяет понять, что в патогенезе хронического панкреатита существуют отдельные, не до конца изученные моменты, в частности сложности в дифференциальной диагностике между проявлениями ВНПЖ и избыточного бактериального роста при ХП [18]. Тем не менее приоритетной задачей врачей при терапии ВНПЖ является компенсация недостатка ферментов, вырабатываемых железой, в виде назначения ЗФТ. Правильно подобранная ЗФТ способствует стабилизации метаболической активности кишечной флоры, продуцирующие свойства которой вносят свой вклад в энергообеспечение организма, предотвращают дефицит белков и способствуют поддержанию нутритивного статуса.
Заключение
Таким образом, контроль КЖК копрофильтрата у больных ХП, в том числе на фоне ЗФТ, косвенно доказывает адекватность и эффективность этой терапии. Показатели концентрации и спектра КЖК могут служить дополнительными инструментами для выявления изменений метаболической активности толстокишечной микробиоты как маркера функционального состояния ПЖ при ХП.
Yu.V. Osipenko, T.N. Kuzmina, PhD, S.Yu. Silvestrova, PhD, E.A. Dubtsova, MD, D.S. Bordin, PhD, Prof.
A.S. Loginov Moscow Clinical Scientific Center
A.I. Yevdokimov Moscow State University of Medicine and Dentistry
Tver State Medical University
Research Institute of Health Organization and Medical Management
Contact person: Yulia V. Osipenko, yu.osipenko@mknc.ru
The aim was to evaluate the metabolic activity of the colonic microbiota in patients with chronic pancreatitis (CP) as a marker of changes in the functional state of the pancreas.
Material and methods. 40 patients (20 men and 20 women) aged 35 to 74 years (50.6 ± 9.4 years) were examined, 26 patients of which had external secretory pancreatic insufficiency (ESPI), which was confirmed by the data of the elastase test, and 14 patients had no ESPI. The diagnosis of CP was established on the basis of instrumental data. Patients with proven ESPI received enzyme replacement therapy (ERT) in accordance with international and Russian recommendations. The concentration and spectrum of short-chain fatty acids were evaluated by gas-liquid chromatography. The control group consisted of 22 healthy volunteers (13 women and nine men aged 43.4± 6.2 years).
Results. As a result of the analysis of the profiles of short-chain fatty acids (SCFAs), a significant change in the content of propionic acid was revealed in patients with CP without GNP when compared with a group of healthy volunteers, no differences were found between the groups of patients with CP. These studies indicate a decrease in the activity of certain types of colon microbiota that produce C3 (propionic acid) in patients with CP without ESPI and, accordingly, who did not receive ERT. This, apparently, is due to the violation of the fermentation of individual substrates entering the lumen of the colon.
Conclusion. Indicators of the concentration and spectrum of SCFAs can serve as additional tools for detecting changes in the metabolic activity of the colonic microbiota as a marker of the functional state of the pancreas in CP.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.