количество статей
7385
Загрузка...
Пожалуйста, авторизуйтесь:
Клинические случаи
Дипроспан как ургентная терапия тяжелых дерматозов
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Дерматология" №2
- Аннотация
- Статья
- Ссылки
Последнее время дерматологами часто используется термин «стероидчувствительные дерматозы» (СЧД), который подразумевает обширную группу разнообразных кожных заболеваний, при которых глюкокортикостероидные препараты обладают клинической эффективностью, часто выступают в качестве препаратов первой линии, а иногда являются единственным решением терапевтической проблемы в конкретном случае. Чаще всего кортикостероиды при СЧД применяются в виде наружных средств, однако при тяжело протекающих дерматозах необходимой становится системная стероидная терапия, являясь подчас единственной эффективной, и по показаниям может быть квалифицирована как терапия неотложных состояний.
Известно, что системная глюкокортикоидная терапия обладает рядом как серьезных побочных эффектов, так и противопоказаний при наличии сопутствующих заболеваний, что может ограничивать их применение или вовсе делать его невозможным в отдельных случаях. Кроме того, схема применения оральных кортикостероидов при завершении терапии предполагает постепенное, иногда длительное снижение дозировок, что резко ухудшает комплаентность лечения. Полезной альтернативой этому представляются дюрантные препараты, среди которых заслуженной популярностью пользуется парентеральный комбинированный стероид Дипроспан, обладающий таким пролонгированным действием и свободный от ряда побочных эффектов, свойственных в частности оральным стероидам.
Дипроспан содержит 2 мг бетаметазона динатрия фосфата и 5 мг бетаметазона дипропионата. Первый компонент, будучи легкорастворимым, обеспечивает быстрое всасывание активного вещества (пиковая концентрация в крови достигается уже через несколько минут после введения препарата), и клинический эффект его проявляется в первые же часы от начала лечения. Второй компонент, обладающий более медленной абсорбцией, создает условия для пролонгированного действия комбинированного стероида в организме: на 10-й день после инъекции с мочой выводится 40% введенной дозы, а на 19-й день – 51,9%. За счет высокой дисперсности суспензии, округлости формы частиц и малой величины кристаллов солей препарата Дипроспан не оказывает повреждающего воздействия на ткани при производстве инъекции и не требует применения анестетика.
Метааналитическая оценка результатов многочисленных международных многоцентровых клинических исследований прошлых лет по изучению эффективности Дипроспана у больных аллергическими и ревматическими заболеваниями обнаруживает у него целый ряд достоинств. Так, при внутримышечном применении Дипроспана средняя продолжительность наступившего улучшения в состоянии больных составила 20 дней; общий противовоспалительный эффект в 51,5% случаев был отличный, в 37,6% – хороший и в 10,9% – умеренный. Была констатирована высокая эффективность препарата при аллергических заболеваниях, дисгидротической экземе и атопическом дерматите, не поддающихся лечению другими кортикостероидами. Кроме того, было показано, что эффективность Дипроспана заметно выше ряда других системных стероидов, в частности триамцинолона ацетонида. При этом коэффициент безопасности, представляющий собой отношение дозы, вызывающей синдром Кушинга, к дозе, обладающей противовоспалительным действием, составляет у Дипроспана 2,6. Для сравнения коэффициенты дексаметазона, триамцинолона, преднизолона и гидрокортизона были 2,3, 1,6, 1,4 и 1,3 соответственно, что с очевидностью указывает на более высокую безопасность Дипроспана по сравнению с другими кортикостероидами (1, 2).
Основными показаниями к применению Дипроспана являются острые и упорные хронические иммунозависимые состояния, требующие применения кортикостероидов вообще. Среди дерматологических заболеваний сюда относятся аллергический и атопический дерматиты, острые и распространенные экземы, псориаз, особенно эритродермический вариант, псориатический артрит, гнездная плешивость, красная волчанка, гипертрофический плоский лишай, акантолитическая пузырчатка и др. Отдельного внимания заслуживают тяжелые острые дерматологические состояния в виде обширных мокнущих и отечно-воспалительных процессов или универсальных эритродермий с выраженными общими симптомами интоксикаций, которые требуют фактически экстренных терапевтических противовоспалительных мероприятий, среди которых Дипроспан с его быстрым и мощным курирующим эффектом и становится препаратом первой линии.
Дозы Дипроспана в каждом конкретном случае зависят от выраженности воспалительных симптомов дерматоза, его тяжести и массы тела больного. Обычно применяют 1-2 мл в/м с интервалом 10-15 дней в большинстве случаев на курс 2-3 инъекции. Побочные эффекты препарата, будучи общими для всех кортикостероидов, как правило, мало выражены и могут возникать лишь при его нерациональном применении: длительная непрерывная терапия, повышенные дозы и др. Противопоказания для применения Дипроспана также идентичны другим кортикостероидам: туберкулез, остеопороз, сахарный диабет, язва желудка, инфекции кожи; не рекомендуется назначать препарат при беременности и во время лактации.
Более десяти лет назад в отечественной литературе стали появляться работы, показавших высокую эффективность Дипроспана при различных СЧД в случаях их тяжелого, затяжного течении (2).
Согласно результатам этих и других исследований, Дипроспан обладает высокой безопасностью, в том числе и в детском возрасте, он оказался весьма пригодным для применения в амбулаторной практике и признан как полезная альтернатива не только оральной стероидной терапии, но и эффективным при внутриочаговом введении (3). Кроме того, Дипроспан относится к препаратам первого выбора при острых, тяжелых и распространенных аллергодерматозах, демонстрируя свои возможности в качестве ургентной терапии (6).
Настоящее сообщение представляет собой очередной анализ нашего опыта применения Дипроспана при ряде распространенных острых дерматозов упорного течения, в частности при атопическом дерматите и псориазе.
Как известно, атопический дерматит (АД) встречается с частотой до 5-8% в популяции и преимущественно у детей и людей молодого работоспособного возраста.
В основе патогенеза АД лежит генетическая предрасположенность к заболеванию в виде фенотипических особенностей функционирования иммунной системы, характеризующихся гиперактивным состоянием Т-хелперов и в острых фазах заболевания с доминированием цитокинового профиля второго типа. Именно эти основные особенности патогенеза АД и объясняют эффективность иммуносупрессивной терапии как в виде наружных кортикостероидов, так и системных, применяемых в особо тяжелых случаях. Именно при островоспалительных и генерализованных формах АД и находит применение Дипроспан в виде скоропомощной этапной терапии, позволяющей быстро вывести больного из критического состояния с последующим переходом на другие виды лечения.
Как показывают наблюдения прошлых лет, Дипроспан при АД назначают в дозе 1-2 мл в/м 1 раз в 7-12 дней в зависимости от выраженности воспалительных процессов в коже и зуда. На курс лечения приходится как правило от 1 до 3 инъекций. Обычно на 2-3 день после первой инъекции значительно уменьшается зуд и заметно стихают островоспалительные явления. По данным большинства работ, практически у всех больных лечение с применением Дипроспана к концу курса приводило к значительному улучшению или клинической ремиссии и повышению качества жизни пациентов (1).
В одной из наших последних подборок под наблюдением находилось 35 больных АД в возрасте от 19 лет до 35 лет, среди которых был 21 мужчина и 14 женщин в возрасте от 20 до 32 лет. У всех больных клиническая картина АД характеризовалась особо выраженными воспалительными явлениями, распространенностью кожного процесса, сильным зудом и упорством к различным видам обычной терапии. При формировании группы наблюдения принципиальным критерием отнесения больного к такой тяжелой, распространенной форме дерматоза служил показатель Дерматологического индекса шкалы симптомов (ДИШС) не ниже 19 или не менее 70% от максимально возможного показателя ДИШС (максимум ДИШС – 27). Разовая доза для в/м введения препарата в 2,0 мл применялась у 27 больных и 1,0 мл – еще у 8 больных, имевших массу тела менее 60 кг. Количество инъекций на курс составило: 1 инъекция у 6 больных, 2 – у 23 и 3 инъекции у 6 больных. Введение препарата проводили с интервалом в 10-14 дней, в зависимости от показаний. У всех больных лечение переносилось без побочных явлений.
Клинический эффект у подавляющего большинства больных наступал весьма быстро: уже на 3-4 день после первой инъекции значительно стихал зуд и заметно регрессировал воспалительный компонент кожной симптоматики. В итоге средний показатель ДИШС, будучи до начала терапии на уровне 21,8 ± 1,6, снизился в конце лечения до 6,7 ± 1,0. (р < 0,001) , т.е. более чем в три раза.
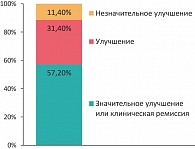
В целом в результате лечения у 20 больных АД достигнута клиническая ремиссия и значительное улучшение (57,2%), у 11 – улучшение (31,4%) и у 4 больных (11,4%) отмечено лишь незначительное улучшение (рисунок 1).
Отдельную группу наблюдения составили 9 больных атопическим дерматитом, у которых заболевание протекало особо тяжело с универсальным поражением кожных покровов, выраженной эритемой, мучительным зудом и общими явлениями в виде лихорадки, полиаденита, бессонницы. Показатели ДИШС при этом колебались от 25 до 27 единиц. Этим больным инъекции Дипроспана в дозе 2-3 мл проводили каждые 5 дней до 3-х в/м вливаний. Такая интенсивная противовоспалительная терапия быстро позволяла купировать выраженное обострение, и вскоре эти больные сравнялись по тяжести с основной группой наблюдения.
Нередко, как известно, терапевтические трудности возникают и при таком распространенном заболевании как псориаз, которое поражает до 3-4% европейского населения. Сегодня псориаз рассматривается как аутоиммунное заболевание, развивающееся на фоне генотипического предрасположения под воздействием весьма разнообразных эндогенных и экзогенных триггеров. Главным патофизиологическим механизмом формирования основного кожного поражения при псориазе признается гиперфункциональное состояние Т-хелперов с продукцией цитокинов преимущественно профиля первого типа при ключевой роли ФНО-альфа. С клинической точки зрения современная классификация псориаза предусматривает несколько основных фенотипических форм заболевания или клинических фенотипов: бляшечный, каплевидный, эритродермический и пустулезный (4). Поражение суставов, встречающееся у 25-40% больных псориазом и ранее классифицируемое как артропатический псориаз, сегодня рассматривается как самостоятельное заболевание, коморбидное «кожному» псориазу и чаще всего бляшечному (5). С этой точки зрения стратегические терапевтические подходы к псориатическому артриту и бляшечному псориазу могут быть различными. И действительно, если при последнем системные кортикостероиды не обладают высоко надежной рекомендательной базой и соответственно не очень популярны среди дерматологов, то при тяжелом псориатическом артрите системное и внутрисуставное применение кортикостероидов является едва ли не ежедневной практикой, особенно среди ревматологов. С другой стороны, поскольку сама коморбидность псориатического артрита обусловлена общими патофизиологическими механизмами поражения кожи и поражения суставов, кортикостероиды могут оказаться одинаково эффективными для обоих коморбидных состояний.
Иллюстрацией могут служить наши наблюдения за 12 больными бляшечным псориазом в возрасте от 35 до 50 лет, все мужчины. Индекс PASI у наблюдаемых больных колебался от 12,5 до 17. Помимо поражения кожи у всех больных был диагностирован псориатический артрит при общей оценке, не превышающий среднюю степень тяжести. Давность заболевания коморбидного состояния колебалась от 5 до 12 лет. Лечение всех больных состояло из 2-3 в/м инъекций Дипроспана в дозе 2,0 мл и наружного применения мази Элоком С на очаги поражения кожи один раз в день. Продолжительность лечения составляла 2-3 недели. Девять больных получили по две инъекции Дипроспана, трое – по три с интервалом 12-14 дней.
В результате терапии индекс PASI у всех наблюдаемых больных к концу лечения не превышал 7,3, что в среднем по группе соответствовало его редукции не менее чем на 75% (р < 0,005). Симптомы псориатического артрита также подверг-лись значительному улучшению. По нашему мнению, применение Дипроспана по его прямому назначению по поводу псориатического артрита в сочетании с наружным комбинированным кортикостероидом при бляшечном псориазе как нельзя лучше демонстрирует свою высокую клиническую эффективность в качестве комедикации при коморбидном псориазе.
Как известно, сегодня в ряде случаев тяжелого рефрактерного псориаза единственной альтернативой становится биологическая терапия и в первую очередь инфликсимаб (Ремикейд). Будучи едва ли не самым эффективным антипсориатическим средством, инфликсимаб, однако, изредка может обладать нежелательными побочными эффектами, в частности риском развития инфузионных реакций во время его внутривенного капельного введения. Для профилактики развития инфузионных реакций обычно практикуют медленное введение препарата (не менее 2-х часов), постоянный врачебный контроль, «премедикация» антигистаминными препаратами и т.п. У нас имеется опыт применения Дипроспана в качестве профилактики инфузионных реакций в виде однократной в/м инъекции Дипроспана в дозе 1,0 мл накануне проведения инфузии Ремикейда по поводу тяжелого бляшечного псориаза. Такую схему мы применили у 10 больных и ни в одном случае не наблюдали каких-либо признаков инфузионных реакций.
Таким образом, в целом можно заключить, что комбинированный СКС препарат Дипроспан, обладающий пролонгированным действием, является хорошей альтернативой оральным стероидам как при острых распространенных аллергодерматозах в качестве ургентной терапии, так и при тяжелых хронических и упорных кожных заболеваниях для повышения эффективности лечения и преодоления побочных явлений и осложнений. Основными принципами рационального применения Дипроспана, как показывает практика, являются: тщательное обоснование его назначения у конкретного больного, строгое соблюдение рекомендуемых дозировок, не допускающее их занижения из-за ложной стероидной фобии, соблюдение оптимальных интервалов между инъекциями, числа инъекций и недопущение применения Дипроспана больными в качестве самолечения.
1. Кочергин Н.Г., Константинова В.А. Опыт применения Дипроспана при аллергодерматозах. Российский журнал кожных и венерических болезней. 1998. № 1. С. 25-27.
2. Кочергин Н.Г. Основные аспекты патогенеза, клиники и современной терапии атопического дерматита. Докт. дисс., 2001.
3. Belousova T., Tepljuk N., Kochergin N. Intralesional Betamethasone in granuloma faciale. Ann.Dermat.Venereol. juillet 2002. Cahier2. P. 1S691.
4. Christophers E. Comorbidities in psoriasis. Clin.Dermatol. 2007. 5: 529-534.
5. Kimball A.B., Gladman D., Gelfand J.M. et al. National Psoriasis Foundation clinical consensus on psoriasis comorbidities and recommendations for screening. J. Am. Acad.Drmatol. 2008. V. 58. P. 1031-1042.
6. Kochergin N.G., Belousova T.A., Novoselov B.S. Betamethasone efficacy in dermatoses. Clinical Dermatology 2000. Abstracts. Singapore. 1998. P. 141.
Новости на тему
24.02.2015
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.