количество статей
7376
Загрузка...
Пожалуйста, авторизуйтесь:
Медицинский форум
Лечебная косметика в комплексной терапии хронических дерматозов
"ЭФФЕКТИВНАЯ ФАРМАКОТЕРАПИЯ. Дерматовенерология и дерматокосметология" № 2
- Аннотация
- Статья
- Ссылки
Заболевания, сопровождающиеся развитием патологических процессов в коже, на сегодняшний день представляют собой проблему медицинской и социальной значимости в связи с высоким уровнем распространенности, частой хронизацией и снижением качества жизни больных. Участники симпозиума «Современная терапия хронических дерматозов», организованного компанией «Асэнтус» в рамках II Международного конгресса Евро-Азиатской ассоциации дерматовенерологов, обсудили современные подходы к лечению хронических дерматозов, роль лечебных косметических средств в терапии кожных заболеваний, их эффективность и безопасность.

Профессор О.Ю. Олисова
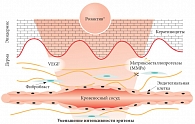
Рис. 1. Механизм действия крема Сенсибио AR
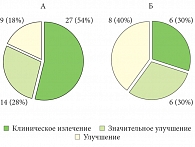
Рис. 2. Результаты лечения розацеа в основной (А) и контрольной (Б) группах

Профессор Н.Г. Кочергин
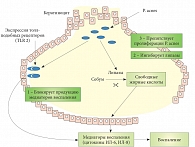
Рис. 3. Действие крема Себиум AI

Профессор Е.С. Снарская
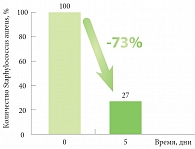
Рис. 4. Эффективность бальзама Атодерм PP против Staphylococcus аureus

К.м.н. С.А. Монахов

Стенд компании «Асэнтус»
Современные представления о патогенезе и лечении розацеа
Розацеа – полиэтиологическое заболевание, основным звеном патогенеза которого является изменение тонуса сосудов кожи лица под влиянием внешних и внутренних факторов. В начале своего выступления профессор кафедры кожных и венерических болезней лечебного факультета Первого МГМУ им. И.М. Сеченова, д.м.н. О.Ю. ОЛИСОВА отметила, что по частоте встречаемости розацеа стоит на седьмом месте среди кожных заболеваний – им страдают около 10% всех дерматологических больных. Заболевание в большинстве случаев развивается в возрасте 40–50 лет, причем женщины страдают им чаще, чем мужчины. На возникновение розацеа оказывают влияние внешние факторы: инсоляция, воздействие тепла и холода, резкие перепады температур, а также употребление некоторых продуктов питания (пряностей, копченостей, горячих напитков – кофе, чая, какао) и, возможно, алкоголя. По мнению О.Ю. Олисовой, развитию розацеа может способствовать бесконтрольное применение кортикостероидных мазей, особенно при поверхностном расположении обширной сети артериальных сосудов в сочетании с достаточно широкими устьями фолликулов сальных желез. Такие мази эффективны при лечении большинства дерматологических заболеваний, но их применение при розацеа категорически противопоказано.
По некоторым данным, в этиологии заболевания ведущую роль играет клещ рода Demodex folliculоrum. По словам докладчика, это утверждение сомнительно, хотя, безусловно, присутствие клещей в сальных железах волосяных фолликулов кожи отягощает и видоизменяет течение данного дерматоза. К внутренним причинам возникновения розацеа относятся заболевания желудочно-кишечного тракта (повышение синтеза простагландина Е2 при гастритах и колитах, колонизация Helicobacter pylori), эндокринная патология, психоэмоциональные реакции, нарушение микроциркуляции в бассейне угловых лицевых вен, задействованных в сосудистом механизме охлаждения мозга, что может приводить к тромбозу сосудов и несовершенной терморегуляции.
Согласно современным представлениям, патогенез розацеа заключается в развитии ангиопатии под влиянием вазоактивных пептидов, антител, циркулирующих иммунных комплексов (ЦИК) и других веществ, что приводит к дезорганизации эластических и коллагеновых волокон кровеносных сосудов. Установлено, что увеличение продукции в коже антимикробного белка кателицидина в сочетании с повышенным содержанием фермента калликреина-5 приводит к блокированию гена, ответственного за выработку ингибиторов протеаз, активации клеточного иммунитета и, как следствие, усилению воспалительного процесса в коже1. При ультрафиолетовом облучении вырабатываются активные формы кислорода (АФК), вызывающие сосудистые и дермальные повреждения вследствие активации матриксных металлопротеаз. Теория участия протеаз в патогенезе розацеа подтверждается тем, что тетрациклины, успешно применяющиеся в лечении данного дерматоза, несколько тормозят синтез матриксных и сериновых протеаз2. АФК в нейтрофилах ингибируются также азелаиновой кислотой, метронидазолом и ретиноидами3.
Особое значение в патогенезе розацеа принадлежит фактору роста сосудистого эндотелия – vascular endotheliаl growth factor (VEGF). Этот цитокин, обладая сильными вазодилатирующими свойствами (в 50 000 раз активнее гистамина), является мощным провокатором повышения проницаемости сосудистой стенки. VEGF увеличивает продукцию энзимов MMPs (матриксметаллопротеазы), что приводит к деградации мышечных волокон кровеносных сосудов, вследствие чего возникает атония и хрупкость их стенок. При этом у пациента наблюдается клиническая картина стойкой сосудистой дилатации и покраснение кожи. Доказано, что уровень VEGF у больных розацеа не зависит от формы клинического проявления заболевания, но увеличивается по мере роста его продолжительности.
Методы лечения розацеа предполагают комплексный подход и должны включать использование системных препаратов, наружных средств, физиотерапии и лечебной косметики. Такие системные препараты, как эритромицин (500–1500 мг/сутки), тетрациклин (250–1000 мг/сутки), доксициклин (100–200 мг/сутки), азитромицин (250–500 мг/сутки), назначают в течение 3 недель. В зарубежной практике для лечения заболевания иногда используется длительный (до 6 месяцев) курс лечения низкими дозами тетрациклина (20–40 мг/сутки) или доксициклина (40 мг/сутки), однако, по словам О.Ю. Олисовой, в практике Первого МГМУ им. И.М. Сеченова такой подход себя не оправдал и в настоящее время не применяется.
При розацеа высокой степени тяжести назначают изотретиноин (0,2–1,0–2,0 мг/кг массы тела в cутки) в течение 4–6 месяцев, дапсон (50–200 мг/cутки) и седативные средства.
В арсенале дерматологов имеются комбинированные препараты местного действия (антибиотики с бензоил пероксидом) и нестероидные ингибиторы воспалительных цитокинов – пимекролимус, такролимус, которые обеспечивают хороший терапевтический эффект. Физиотерапевтические, косметологические и другие методы лечения розацеа включают плазмаферез, озонотерапию, микротоковую терапию, криотерапию, фототерапию (селективный фототермолиз), лазерную деструкцию.
Особая роль в терапии розацеа принадлежит лечебной косметике, высокая эффективность которой в комплексной терапии заболевания доказана рядом исследований. В качестве примера профессор О.Ю. Олисова привела результаты исследования, включавшего 70 больных розацеа, разделенных на две группы: основную (50 больных) и контрольную (20 больных). Пациентам в обеих группах применяли терапию по следующей схеме: при эритематозной и папулезной формах розацеа – метронидазол (250 мг) по 1 таблетке 3 раза в день в течение 14–21 дня или орнидазол (500 мг) по 1 таблетке 2 раза в день в течение 10–14 дней; при пустулезной форме заболевания – доксициклин (100 мг) по 1 капсуле 2 раза в день в течение 14–21 дня. В качестве местного лечения пациентам основной группы назначался 1% крем пимекролимус 2 раза в день в течение 2 месяцев, а по окончании лечения – кремы Сенсибио Форте и Сенсибио АR из серии лечебной косметики производства лаборатории «Биодерма» (Франция) в течение 2–3 месяцев. Пациенты контрольной группы в качестве местного лечения применяли метронидазол 1% крем, лечебная косметика в данной группе не использовалась.
В состав крема Сенсибио Форте входят 18-бета-глицирретиновая кислота (экстракт солодки), которая блокирует разрушение 17-гидроксикортикостеронов, обладающих выраженным противовоспалительным действием, и рамноза (экстракт крушины), способная снижать секрецию интерлейкина-8 (ИЛ-8) вследствие связывания лектинами кератиноцита, благодаря чему тормозится развитие воспалительного процесса. Ряд зарубежных авторов, по словам О.Ю. Олисовой, сравнивают иммуносупрессивное действие рамнозы с аналогичным эффектом глюкокортикоидных гормонов, высказывая предположение, что рамноза со временем может послужить альтернативой топическим стероидам.
Крем Сенсибио AR содержит комплекс Розактив®, в состав которого входят компоненты, дополняющие друг друга: зеленый чай, обогащенный эпигаллокатехингаллатом, который подавляет синтез VEGF и матриксметаллопротеаз; гинкго билоба, укрепляющий стенки сосудов, уменьшающий экспрессию фактора некроза опухоли альфа (ФНО-альфа), провоцирующего синтез VEGF в кератиноцитах; генистеин сои, ингибирующий тирозинкиназу путем угнетения синтеза простагландинов; эноксолон – экстракт солодки, обладающий противовоспалительным действием и ингибирующий энзим, ответственный за превращение кортизола в кортизон; аллантоин, оказывающий успокаивающее действие; канола – разновидность рапса, способная устранять эритему за счет замедления циркуляции крови в сосудах кожи (рис. 1).
Кремы Сенсибио Форте и Сенсибио АR могут с успехом использоваться в лечении розацеа. Результаты проведенного исследования показали, что процент клинического излечения розацеа в основной группе пациентов, применявших лечебную косметику «Биодерма», был почти в 4,5 раза выше (27,54%), чем в контрольной группе (6,30%); более чем у половины пациентов на фоне местной терапии кремами «Биодерма» отмечалось улучшение состояния в целом (рис. 2).
Завершая доклад, профессор О.Ю. Олисова подчеркнула, что только комплексная терапия розацеа, немаловажное место в которой принадлежит лечебной косметике, способна эффективно купировать симптомы заболевания и предупреждать дальнейшее развитие обострений.
Современные подходы к лечению вульгарных угрей
Доклад профессора кафедры кожных и венерических болезней лечебного факультета Первого МГМУ им. И.М. Сеченова, д.м.н. Н.Г. КОЧЕРГИНА был посвящен лечению угревой болезни – распространенной патологии, поражающей огромное количество людей, особенно молодого возраста, независимо от их пола и расы.
При лечении вульгарных угрей (акне) 87% дерматологов используют медикаментозную терапию в комбинации с лечебной косметикой. Докладчик ознакомил слушателей с возможностями терапии угревой болезни с помощью специальной программы Себиум, разработанной лабораторией «Биодерма» для лечения угрей с учетом величины дерматологического индекса акне (ДИА). ДИА представляет собой современный электронный калькулятор для объективной оценки количественной и качественной выраженности основных клинических проявлений угревой болезни. С помощью ДИА врач-дерматолог может с большой точностью определить степень тяжести болезни у конкретного пациента на текущий момент времени в соответствии с международными стандартами и использовать эти данные для определения эффективности лечения, а также при испытании новых препаратов.
При величине ДИА менее 5 (легкая степень акне) в случае комедональной формы заболевания в качестве препаратов первой линии используются ретиноиды для местного применения, в случае папуло-пустулезной формы – комбинация ретиноидов и топических антибиотиков. В качестве альтернативного лечения при комедональной форме могут применяться азелаиновая или салициловая кислоты, а при папуло-пустулезной – комбинация ретиноидов и топических антибиотиков с бензоил пероксидом.
Для повышения эффективности лечения акне используются лечебные косметические средства специальной программы Себиум, особенностью которой является запатентованный комплекс Флюидактив®. Он обладает уникальным биологическим действием: ингибирует окисление сквалена и препятствует сгущению кожного сала, тем самым препятствуя комедоногенезу.
Мицелловый раствор для очищения кожи Себиум H2O за счет действия Флюидактив® предупреждает сгущение кожного сала, регулирует его синтез благодаря глюконату цинка, снижающему активность 5-альфа-редуктазы, оказывает антибактериальное (сульфат меди) и противовоспалительное (гинкго билоба) действие, хорошо переносится пациентами. Себиум мусс и мыло, используемые в качестве средств для умывания, мягко очищают кожу, предупреждают образование комедонов, обладают антибактериальным действием (сульфаты меди и цинка), успокаивают кожу (гинкго билоба).
При величине ДИА 6–10 (средняя степень акне) как при папуло-пустулезной, так и при узловатой форме заболевания в качестве препаратов первой линии терапии используются системные антибиотики в комбинации с ретиноидами местного действия, в некоторых случаях – с бензоил пероксидом. В качестве альтернативного варианта лечения при узловатой форме акне системно применяется изотретиноин. Женщинам можно назначать терапию антиандрогенами, оральными контрацептивами в комбинации с ретиноидами местного действия, бензоил пероксидом или топическими антибиотиками.
Для лечения акне средней степени также применяются эффективные средства лечебной косметики программы Себиум. Себиум AI – единственное косметическое средство, действующее на всех стадиях воспалительного процесса, вызванного возбудителем Propionibacterium аcnes (P. аcnes). Себиум AI ускоряет разрешение воспалительных элементов, уменьшает эритему, снижает риск возникновения рубцов (рис. 3).
Средство Себиум AI, содержащее рамнозу и экстракт ламинарии, ингибирует синтез интерлейкинов ИЛ-1, ИЛ-6, простагландина E2, снижает активность липаз, оказывает антибактериальное и себорегулирующее действие за счет 3% глюконата цинка и успокаивает кожу благодаря входящим в его состав гинкго билоба и солодке.
Профессор Н.Г. Кочергин ознакомил участников симпозиума с результатами двух клинических тестов Себиум AI. В первом тесте (двойное слепое рандомизированное контролируемое исследование) 64 пациента 2 раза в день наносили на одну половину лица эксципиент (Proderm, Германия), а на другую – Себиум AI. Результаты исследования подтвердили более значимую эффективность Себиум AI: на 57-й день испытания было установлено 25-процентное снижение количества воспалительных элементов там, где применялся Себиум AI, по сравнению с эксципиентом. Данные второго клинического теста Себиум AI с участием 30 человек в возрасте от 15 до 25 лет, у которых было выявлено не менее 7 воспалительных элементов на коже лица, продемонстрировали снижение их количества на 35% после монотерапии Себиум AI 2 раза в день в течение 56 дней. Эффективность Себиум AI в данном тесте составила 84% (видимое достоверное улучшение).
Себиум AKN, входящий в программу Себиум для лечения угревой болезни средней степени тяжести, устраняет комедоны, выравнивает рельеф кожи, оказывает кератолитическое действие, препятствует сгущению себума за счет действия комплекса Флюидактив®. Благодаря уникальному составу Себиум AKN обладает выраженным кератолитическим действием (салициловая кислота 2%, эфиры гидроксикислот 15%), снижает синтез кожного сала (глюконат цинка 3%) и успокаивает кожу (солодка, гинкго билоба, аллантоин). Результаты клинического исследования Себиум AKN, в котором 67 пациентов старше 18 лет с полиморфным юношеским акне легкой и средней степени тяжести использовали средство 2 раза в день в течение 56 дней, показали, что применение препарата достоверно снижает количество микрокист, комедонов, папул и пустул.
Если величина ДИА составляет 11–15 (тяжелая степень акне), то в качестве терапии первой линии системно применяется изотретиноин. Альтернативный метод лечения предполагает терапию антибиотиками в комбинации с ретиноидами местного действия и бензоил пероксидом. В качестве средств лечебной косметики, применяемых при тяжелой степени акне, рекомендуется использовать увлажняющий крем для жирной кожи Себиум Гидра. Кожа с акне в период лечения страдает от сухости, стягивания и раздражения. Некомедогенный крем Себиум Гидра, содержащий эноксолон и аллантоин, успокаивает кожу, восстанавливает ее барьерную функцию благодаря действию церамидов, увлажняет кожу за счет входящих в его состав глицерина, ксилитола и вазелина. Крем хорошо переносится пациентами и рекомендован к применению 2 раза в день, при необходимости – чаще.
К дополнительным средствам программы Себиум относятся Себиум матирующая эмульсия и Себиум концентрат для сужения пор. Себиум матирующая эмульсия предупреждает появление жирного блеска, поскольку снижает секрецию кожного сала, ингибируя 5-альфа-редуктазу (синергия глюконата цинка и витамина B6)4. Себиум концентрат для сужения пор, предназначенный для комбинированной и жирной кожи, улучшает структуру кожи, сокращает поры за счет действия входящих в его состав экстракта трутовика (Polyporus officinalis), содержащего агарициновую кислоту, оказывает вяжущее действие, уменьшает размеры сальных желез и снижает синтез кожного сала.
При ДИА, равном 15, лечение должно включать системное применение изотретиноина и местное использование адапалена в сочетании с лечебной косметикой программы Себиум.
Подводя итоги выступления, профессор Н.Г. Кочергин сделал вывод, что серия лечебных косметических средств с уникальным комплексом Флюидактив® программы Себиум, разработанная специалистами лаборатории «Биодерма» для ухода за кожей с акне, может применяться в комплексной терапии угревой болезни любой степени тяжести.
Тактика ведения пациентов с хроническими аллергическими дерматозами
По словам профессора кафедры кожных и венерических болезней ФППОВ Первого МГМУ им. И.М. Сеченова, д.м.н. Е.С. СНАРСКОЙ, в последние годы произошел ряд изменений в понимании патогенеза атопического дерматита. Механизм развития этого заболевания предполагает нарушение функции эпидермального барьера, проникновение в кожу чужеродных белков, вследствие чего в эпидермисе повышается количество клеток Лангерганса, макрофагов, тучных клеток и эозинофилов и возникает незначительный воспалительный инфильтрат5. Дефицит эпидермального барьера обусловлен дефектом белка инволюкрина, приводящим к ухудшению когезии корнеоцитов, а также врожденной недостаточностью липидов рогового слоя со снижением уровня церамидов, холестерина и основных жирных кислот. Важную роль играет и нарушение функции толл-подобных рецепторов 2 типа, приводящее к дефициту дефензинов – катионных пептидов иммунной системы, способных уничтожать микроорганизмы, стимулировать фагоцитоз, подвижность и накопление нейтрофилов, регулировать активацию системы комплемента, – и, как следствие, к активации и колонизации токсигенных штаммов.
Атопический дерматит ассоциирован с высоким риском инфицирования. Микроорганизмы Staphyloccocus аureus, Malassezia furfur провоцируют обострение заболевания и способствуют хронизации процесса у 90% пациентов.
Современные тенденции в лечении хронических дерматозов (ХД), отраженные в Клинических рекомендациях по ведению больных с атопическим дерматитом 2010 г., предполагают переосмысление роли антигистаминных препаратов, ступенчатый подход к терапии глюкокортикостероидами, длительный контроль заболевания, применение средств и методов с доказанной эффективностью и безопасностью. Особое внимание пациентов с ХД должно уделяться базовому уходу за кожей.
Основы ухода за кожей при атопическом дерматите заключаются в соблюдении адекватной гигиены с последующим применением лечебных косметических средств с высокой степенью переносимости, обладающих успокаивающим, восстанавливающим и антисептическим действием.
С точки зрения профессора Е.С. Снарской, пациенту с обострением атопического дерматита обязательно должна быть назначена увлажняющая терапия с целью восстановления эпидермального барьера, при этом объем увлажняющих средств должен в 10 раз превышать объем используемых топических стероидов, что позволит сократить длительность лечения, не увеличивая гормональную нагрузку. Средства программы Атодерм, разработанной лабораторией «Биодерма» для ухода за сухой и атопичной кожей, позволяют комплексно решить задачу ее увлажнения у пациентов с атопическим дерматитом.
Особое место в этой линии принадлежит крему Атодерм РО Цинк, обеспечивающему успокаивающий, оздоравливающий, увлажняющий и восстанавливающий уход за кожей больного атопическим дерматитом. Это специальное средство, адаптированное для атопичной кожи в период обострения дерматита, применяется 1–2 раза в день в сочетании с топическими стероидами либо в монотерапии, может наноситься на мокнущие участки кожи. К основным преимуществам крема Атодерм РО Цинк относятся мощное противовоспалительное действие благодаря входящему в его состав бета-ситостеролу, тройное успокаивающее действие (бета-ситостерол, цинка глюконат, витамин Е), а также антибактериальный, противогрибковый и смягчающий эффекты. Отличительной особенностью крема Атодерм РО Цинк является отсутствие таких классических увлажнителей, как основные жирные кислоты (ОЖК) и мочевина.
Профессор Е.С. Снарская продемонстрировала результаты успешного лечения атопического дерматита с применением крема Атодерм РО Цинк на клинических примерах. В первом случае больной в возрасте 21 года получал монотерапию кремом Атодерм РО Цинк в течение 28 дней. Результат продемонстрировал эффективность лечебных свойств крема – было установлено полное исчезновение клинических проявлений заболевания. Во втором случае больному в возрасте 19 лет назначалась комплексная терапия с использованием топических кортикостероидов и крема Атодерм РО Цинк. Значительное улучшение наступило через 28 дней лечения6.
В период ремиссии в качестве ежедневного смягчающего и восстанавливающего средства при атопическом дерматите рекомендуется применять бальзам Атодерм PP, который в сочетании с кремом Атодерм РО Цинк предупреждает обострение заболевания. Действие Атодерм PP бальзама заключается в регуляции экосистемы кожи, что позволяет пролонгировать интервалы между обострениями заболевания. Атодерм PP бальзам восстанавливает баланс микрофлоры кожных покровов благодаря входящему в его состав комплексу Экодефансин®, состоящему из экстракта растения болдо (Peumus boldus), подавляющего рост патогенных микроорганизмов, стимулируя синтез бета-дефензинов кератиноцитами, и фруктоолигосахаридов (ФОС), стимулирующих рост сапрофитов и ограничивающих пролиферацию патогенов.
Докладчик проиллюстрировала эффективность применения бальзама Атодерм PP следующим примером из практики: больная атопическим дерматитом в течение 5 дней получала лечение местными кортикостероидами в сочетании с кремом Атодерм РО Цинк, а затем – монотерапию кремом Атодерм РР бальзам. На фоне применения бальзама Атодерм PP рецидива заболевания отмечено не было.
Результаты исследования действия бальзама Атодерм PP на пролиферацию на коже Staphylococcus аureus в течение 5 дней продемонстрировали его высокую эффективность – колонизация болезнетворных бактерий снизилась на 73% (рис. 4).
Применение Атодерм РР бальзама в лечении атопического дерматита обеспечивает стойкое восстановление эпидермального барьера. Содержащийся в креме витамин РР (ниацинамид) увеличивает биосинтез церамидов, холестерина, жирных кислот и инволюкрина, что приводит к снижению трансэпидермальной потери воды и препятствует проникновению в кожу ирритантов7 вследствие поддержания ее оптимального увлажнения и сохранения целостности. Зантален (экстракт растения Zanthoxylum alatum) в составе бальзама обладает выраженным противозудным действием. Данный экстракт используется в китайской медицине для лечения экзем – известно, что он сдерживает продукцию монооксида азота (NO), ингибируя фермент NO-синтазу8. Атодерм PP бальзам, который следует применять 2–3 раза в день или чаще, обеспечивает больному ощущение мгновенного комфорта, придает коже мягкость, эластичность и отличается хорошей переносимостью, поскольку не содержит отдушек, красителей, мочевины, ОЖК и классических консервантов.
При проявлениях ксеродермии, причиной которой являются ихтиоз, действие внешних агрессивных факторов, эндокринопатии (сахарный диабет, гипотиреоз), гиповитаминозы и увядание кожи, показано использование ежедневного смягчающего крема Атодерм, который также может применяться при атопическом дерматите в период ремиссии. Дополняет линию средств программы Атодерм по уходу за атопичной кожей Атодерм бальзам для губ, оказывающий восстанавливающее и успокаивающее действие. В его состав входят масло карите, авокадо, вазелин, экстракт ламинарии, витамин Е. Бальзам не содержит отдушек, красителей и парабенов. Показаниями к его применению служат атопический дерматит, угревая болезнь в период лечения изотретиноином, хейлиты различного генеза.
В качестве средств ежедневной гигиены взрослым и детям рекомендуется использовать Атодерм РР мусс и Атодерм мыло. Эти средства мягко очищают и смягчают кожу. Благодаря содержанию меди и цинка они снижают риск вторичного инфицирования при атопическом дерматите, препятствуют развитию воспаления и оптимально переносятся пациентами, поскольку не содержат отдушек, красителей и консервантов. В летнее время для защиты от ультрафиолета пациентам с атопическим дерматитом рекомендуется применять средство Фотодерм минеральный экран, SPF 50+, которое не содержит химических фильтров и отдушки, что обеспечивает оптимальную переносимость.
В заключение профессор Е.С. Снарская перечислила основные преимущества средств программы Атодерм по уходу за атопичной кожей: инновационный подход к восстановлению барьерных функций кожи, адаптированность к каждой фазе заболевания, наличие полной программы ухода, обеспечивающей системность и преемственность подхода в терапии дерматита, хорошая переносимость пациентами, возможность использования в качестве эффективных средств гигиены.
Солнце и кожа: польза или вред?
По мнению сотрудника кафедры кожных и венерических болезней лечебного факультета Первого МГМУ им. И.М. Сеченова, к.м.н. С.А. МОНАХОВА, средствам фотозащиты принадлежит особое место в лечебной косметике, поскольку солнечное излучение представляет собой один из мощнейших негативных факторов, воздействующих на кожу.
Наиболее глубоко в кожу проникает ультрафиолетовое (УФ) излучение в диапазоне длины волны 320–400 нм (UVA), эти лучи могут достигать дермы. Действие УФ-излучения, длина волны которого составляет 290–320 нм (UVB), ограничено эпидермисом. Однако по степени оказываемого на организм биологического воздействия оно считается самым активным. Именно оно в большей степени вызывает образование свободных радикалов, повреждающих ДНК. Этот вид излучения отвечает за меланогенез, иммуносупрессию, акантоз и гиперкератоз, а также синтез витамина D в коже.
Выделяют пять фототипов кожи человека, различающихся по реакции кожи на солнечную экспозицию: при фототипах 0–II существует высокий риск солнечных ожогов, при фототипах III–V загар возникает легко, при этом солнечных ожогов, как правило, не бывает.
Повышенная инсоляция способна провоцировать обострения таких заболеваний кожи, как псориаз (зимняя форма), красный плоский лишай, сопровождающийся повышенной пролиферацией, парапсориаз и атопический дерматит. Избыток УФ-излучения может вызывать солнечный ожог, спровоцировать развитие фототоксических, фотоаллергических, идиопатических реакций (полиморфный фотодерматоз, солнечная почесуха, солнечная крапивница, световая оспа), а также широкий спектр различных кожных заболеваний (вплоть до злокачественных новообразований). Следовательно, применение фотопротективных средств необходимо при лечении множества дерматологических заболеваний.
Для оценки эффекта УФ-облучения используется понятие минимальной эритемной дозы (МЭД) – это энергетическая экспозиция УФ-излучения, вызывающая едва заметную эритему не облученной ранее кожи. Указываемое на фотозащитных косметических средствах значение фактора солнечной защиты (sun protection factor, SPF) представляет собой отношение МЭД при наличии защиты на коже к МЭД без защиты. Таким образом, SPF ориентирован на эритемный эффект, вызванный UVB-излучением. Повреждающее действие UVA-излучения не связано с эритемой, следовательно, SPF не несет информации о защищенности от него.
Для того чтобы оценить защиту от этого диапазона УФ-излучения, используются несколько показателей, в основе которых лежит выраженность моментальной (IPD – immediate pigment darkening) и отсроченной (PPD – persistent pigment darkening) пигментации кожи, возникающей в ответ на действие UVA-лучей, действующих на защищенную и не защищенную фотопротектором кожу. Индекс UVA IPD – отношение цветности кожи через 15 мин после воздействия излучения на защищенный участок кожи к цветности кожи на незащищенном участке. UVA PPD – отношение цветности участка кожи, наблюдаемое через 2 часа после воздействия солнечных лучей на защищенную область (стабильная пигментация), к цветности незащищенной области кожи.
При оценке эффективности солнцезащитных средств очень важно соотношение степени защиты от обоих видов УФ-излучения. Оптимальный коэффициент защиты – если отношение SPF/UVA PPD ≤ 3. В идеале это отношение должно быть равно 1, то есть такое средство защищает от UVA и UVB в равной степени.
Лабораторией «Биодерма» разработан специальный комплекс Клеточная Биозащита®, входящий в состав фотопротективных средств Фотодерм. Он содержит два эффективных компонента – эктоин (лизат галофильных бактерий), который стабилизирует и защищает ДНК и белки клеток кожи, и маннитол (экстракт листьев ясеня), являющийся мощным антиоксидантом. Комплекс Клеточная Биозащита® усиливает барьерные свойства эпидермиса на уровне клеток Лангерганса, определяющих активность местного иммунитета, активирует синтез специфических белков теплового шока (heat shock proteins, HSP) и защищает ДНК клеток.
Средства Фотодерм содержат высокоэффективный комплекс солнечных фильтров, обладающих подтвержденной безопасностью и хорошей переносимостью:
- октокрилен (UVB-абсорбирующий фильтр);
- BMDBM (UVA-абсорбирующий фильтр);
- Тиносорб® M (органический экран, абсорбирующий и отражающий UVB и UVA);
- Тиносорб® S (фильтр, абсорбирующий UVB и UVA).
Фотодерм MAX – серия средств экстремальной степени защиты от всего спектра УФ-излучения (SPF 50+ / UVA PI 40, где UVA PI – степень защиты от UVA) – обладает онкопротекторной активностью, обеспечивает полноценную клеточную защиту кожи и сохраняет 98% остаточной эффективности через 2 часа после нанесения. Фотодерм MAX (SPF 50+ / UVA 40) предназначен для чувствительной и очень светлой кожи, применяется при экстремальной инсоляции, фотодерматозах и для защиты от фотостарения. Средство очень удобно в использовании, выпускается в виде крема, флюида, тонального крема, молочка, спрея для защиты кожи лица и тела. По утверждению С.А. Монахова, на сегодняшний день аналогов фотозащитным средствам компании «Биодерма» с подобными свойствами нет.
Средства серии Фотодерм отличаются адаптированной текстурой (так называемый эффект «второй кожи»), которая обладает хорошей покрывающей способностью, не провоцирует появление жирного блеска и характеризуется водостойкостью.
Сотрудниками лаборатории «Биодерма» разработаны различные специфические солнцезащитные средства с учетом особенностей фотозависимых состояний:
- Фотодерм AKN для комбинированной и жирной кожи;
- Фотодерм AR для кожи, склонной к покраснениям, розацеа;
- Фотодерм SPOT для поврежденной или склонной к гиперпигментации кожи;
- Фотодерм минеральный экран для хрупкой, аллергичной кожи.
С.А. Монахов дал краткую характеристику лечебным и фотозащитным свойствам каждого из средств линии Фотодерм. Так, для пациентов с жирной и смешанной кожей, а также при склонности к образованию угрей показан Фотодерм AKN MAT (SPF 30 / UVA PI 13). Благодаря входящему в его состав комплексу Флюидактив® и гидроксикислотам он не только защищает кожу от УФ-излучения, но и предупреждает обострение угревых высыпаний после инсоляции. Кроме того, легкая текстура гель-крема с адсобирующими микросферами позволяет использовать его в качестве увлажняющего матирующего средства. Фотодерм AKN MAT обладает выраженным лечебным действием, что продемонстрировали результаты исследования с участием 362 человек, страдающих акне, которые использовали данное средство в период солнечной активности как минимум в течение трех дней. Подсчет высыпаний проводился через 10 недель после применения. Установлено, что Фотодерм AKN MAT уменьшает риск появления высыпаний у 75% пациентов.
Крем Фотодерм AR (SPF 50+ / UVA PI 38) показан при приливах (прерозацеа), розацеа и периоральном дерматите. Он содержит формулу Розактив®, благодаря которой ингибирует синтез VEGF, уменьшает выраженность покраснения, обладает успокаивающим и маскирующим эффектами, придавая коже натуральный оттенок.
При гиперпигментации, повреждениях кожи рекомендуется использовать Фотодерм SPOT (SPF 50+ / UVA PI 38), в состав которого входят глабридин (солодка), ингибирующий тирозиназу, и эноксолон, оказывающий успокаивающее действие на кожу.
При атопическом дерматите, аллергии на химические фильтры рекомендуется применять Фотодерм минеральный экран (SPF 50+ / UVA PI 22). Микронизированные минеральные экранирующие частицы оксида цинка и диоксида титана обеспечивают эффективную защиту от УФ-излучения без риска возникновения аллергической реакции. Фотодерм минеральный экран характеризуется хорошей переносимостью, поскольку не содержит химических фильтров и отдушек, поэтому его можно использовать у детей от 0 до 3 лет.
Фотодерм SKI (SPF 50+ / UVA PI 38), содержащий комплекс Клеточная Биозащита® и использующийся при экстремальной инсоляции в условиях высокогорья, является продуктом «2 в 1» (крем для лица + стик для губ). Крем защищает от внешних агрессивных факторов за счет действия глицерина и трегалозы (криопротектор), а стик для губ благодаря входящим в его состав маслам карите, клещевины и кокоса мгновенно успокаивает поврежденные губы.
В конце своего выступления С.А. Монахов сформулировал следующие выводы: УФ-излучение способно провоцировать возникновение и развитие кожных заболеваний, поэтому для купирования их симптомов и профилактики обострений необходимо применять фотопротективные средства. Средства серии Фотодерм, разработанные сотрудниками лаборатории «Биодерма» с учетом особенностей фотозависимых патологических состояний, обеспечивают высокоэффективную клеточную защиту кожи, обладают выраженными лечебными свойствами, отличаются хорошей переносимостью.
Заключение
Современные методы успешного лечения хронических дерматозов предполагают использование комплексной терапии. По мнению всех докладчиков, немаловажное место в лечении кожных заболеваний занимает лечебная косметика. Средства, созданные специалистами лаборатории «Биодерма», способны решать любые задачи, стоящие перед врачами-дерматологами: кремы Сенсибио Форте и Сенсибио АR обеспечивают длительное увлажнение кожи и эффективны в лечении розацеа; программа Себиум незаменима в комплексной терапии акне; инновационными возможностями в восстановлении кожного барьера обладают средства программы Атодерм, представляющие собой полноценный комплекс по уходу за атопичной кожей; фотопротективные и лечебные свойства линии Фотодерм обеспечивают не только полноценную защиту от экстремальной инсоляции, но и профилактику обострений дерматологической патологии. Результаты исследований, представленные в докладах выступающих, продемонстрировали эффективность и хорошую переносимость средств лечебной косметики, разработанной лабораторией «Биодерма», в комплексной терапии хронических дерматозов.
1. Yamasaki K., Gallo R.L. The molecular pathology of rosacea // J. Dermatol. Sci. 2009. Vol. 55. № 2. P. 77–81.
2. Lacey N., Delaney S., Kavanagh K., Powell F.C. Mite-related bacterial antigens stimulate inflammatory cells in rosacea // Br. J. Dermatol. 2007. Vol. 157. № 3. P. 474–481.
3. Тюрин Ю.А., Мустафин И.Г., Фассахов Р.С. Природная устойчивость бактерий к факторам врожденной иммунной системы, обусловленная бактериальными протеазами // Казань: Практическая медицина. 2010. № 1. С. 7–13.
4. Stamatiadis D., Bulteau-Portois M.C., Mowszowicz I. Inhibition of 5 alpha-reductase activity in human skin by zinc and azelaic acid // Br. J. Dermatol. 1988. Vol. 119. № 5. P. 627–632.
5. Wollenberg A., Bieber T. Proactive therapy of atopic dermatitis – an emerging concept // Allergy. 2009. Vol. 64. № 2. P. 276–278.
6. Монахов С.А., Богадельникова А.Е. Средства Атодерм в практике педиатра // Consilium Medicum. Педиатрия. 2009. № 1. С. 20–23.
7. Tanno O., Ota Y., Kitamura N. et al. Nicotinamide increases biosynthesis of ceramides as well as other stratum corneum lipids to improve the epidermal permeability barrier // Br. J. Dermatol. 2000. Vol. 143. № 3. P. 524–531.
8. Tezuka Y., Irikawa S., Kaneko T. et al. Screening of Chinese herbal drug extracts for inhibitory activity on nitric oxide production and identification of an active compound of Zanthoxylum bungeanum // J. Ethnopharmacol. 2001. Vol. 77. № 2–3. P. 209–217.
Новости на тему
24.02.2015
Отправить статью по электронной почте
Ваш адрес электронной почты:
Адрес электронной почты получателя:
Разделите несколько адресов электронной почты запятой
Сообщение(не обязательно)
Не более 1500 символов
Анти спам:
Для предотвращения спама, пожалуйста, введите в поле слово, которое видите ниже.
Обновить код
* адреса предоставленные Вами будут использоваться только для отправки электронной почты.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.