Гепатопротекторы в лечении поражений печени у пациентов с метаболическим синдромом. Симпозиум компании «Берлин-Хеми / Менарини Фарма ГмбХ». «Стеатоз печени и поджелудочной железы через призму развития и прогрессирования метаболического синдрома»
- Аннотация
- Статья
- Ссылки
Вне зависимости от того, идет ли речь об алкогольной болезни печени или о поражении этого органа вследствие метаболических нарушений, больной нуждается в препаратах группы гепатопротекторов, подобранных с учетом особенностей организма пациента. Обсуждению роли немецкого препарата Резалют® в лечении больных, у которых поражение печени сопровождается метаболическим синдромом, был посвящен сателлитный симпозиум «Стеатоз печени и поджелудочной железы через призму развития и прогрессирования метаболического синдрома», состоявшийся 10 октября 2011 г.
Вне зависимости от того, идет ли речь об алкогольной болезни печени или о поражении этого органа вследствие метаболических нарушений, больной нуждается в препаратах группы гепатопротекторов, подобранных с учетом особенностей организма пациента. Обсуждению роли немецкого препарата Резалют® в лечении больных, у которых поражение печени сопровождается метаболическим синдромом, был посвящен сателлитный симпозиум «Стеатоз печени и поджелудочной железы через призму развития и прогрессирования метаболического синдрома», состоявшийся 10 октября 2011 г.







Новые технологии разработки современных гепатопротекторов на основе природных соединений
Как известно, алкоголь заглушает чувство тревоги, помогает почувствовать себя более раскованным и общительным. Однако не следует забывать, что если одноразовый прием алкоголя обладает анксиолитическим действием, то долговременное его употребление способствует усилению тревожности и ухудшению общего психологического состояния. Именно эта двойная природа алкоголя и лежит, по мнению профессора Ю.П. Успенского, в основе формирования зависимости от спиртных напитков.
Следует также помнить, что спиртные напитки пагубно влияют не только на психику человека, но и на состояние внутренних органов, в первую очередь печени (табл. 1). Гепатотоксический эффект алкоголя дозозависим: чем большее количество алкоголя человек принимает в сутки, тем выше риск развития и прогрессирования поражений печени. При этом важна и концентрация этанола в употребляемом спиртном: чем выше содержание спирта в напитке, тем выше риск развития алкогольной болезни печени (АБП).
Ю.П. Успенский отметил, что основные формы АБП – стеатоз, гепатит и цирроз – по существу являются стадиями одного и того же заболевания, которое усугубляется, если пациент продолжает принимать алкоголь в гепатотоксичных дозах. Наличие у больного вирусного гепатита ускоряет темпы развития цирроза.
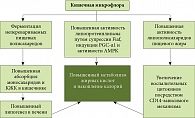
Немаловажную роль в развитии поражений печени играет употребление так называемых продуктов быстрого питания. То же можно сказать и о нерациональном использовании антибиотикотерапии, которое привело к изменению сформировавшихся в процессе эволюции взаимоотношений человеческого организма с бактериями-симбионтами. Нарушение качественного и количественного состава кишечной микробиоты увеличивает риск развития метаболического синдрома (рис. 1), ведь в норме бактерии, присутствующие в кишечнике, способствуют экскреции холестерина или окислению его до жирных кислот, защищая организм от дислипидемии и ожирения.
Итак, факторы, негативно влияющие на состояние печени и организма в целом, известны. А существуют ли методы уменьшения этого вредного воздействия? Конечно, в первую очередь это отказ от употребления алкоголя, нормализация рациона и тому подобные мероприятия. Однако полностью элиминировать неблагоприятный фактор не всегда возможно, идет ли речь о вирусных гепатитах или просто об особенностях образа жизни пациента.
Улучшить состояние печени можно при помощи препаратов, известных под общим названием гепатопротекторов. Эти средства повышают функциональную способность печени к синтезу, дезинтоксикации и выведению различных биологических продуктов, кроме того, гепатопротекторы поддерживают устойчивость гепатоцитов к различным патогенным воздействиям.
На фармацевтическом рынке сегодня представлен целый ряд гепатопротективных препаратов разного происхождения, чаще всего встречаются гепатопротекторы растительного и животного происхождения, а также в отдельную большую группу выделены препараты на основе эссенциальных фосфолипидов (ЭФЛ). К сожалению, большая часть традиционно применяемых в медицине средств на основе трав или веществ животного происхождения не обладает достаточной доказательной базой, благоприятные эффекты некоторых из этих препаратов выражаются лишь в улучшении биохимических показателей или вовсе отсутствуют. Более того, в ряде случаев применение гепатопротекторов животного происхождения связано с опасностью инфицирования пациента вследствие недостаточной микробиологической чистоты препарата. Этих недостатков лишены препараты ЭФЛ, получаемые из бобов сои.
В народной медицине соя используется в течение многих веков, а эссенциальные фосфолипиды для предотвращения ожирения печени стали применять еще в 30-х годах прошлого века и несколько позже – в комплексной терапии заболеваний сердечно-сосудистой системы. Эссенциальные фосфолипиды способны встраиваться в поврежденные клеточные мембраны гепатоцитов, что способствует восстановлению и сохранению клеточной структуры печени и ее фосфолипидзависимых энзиматических систем. На фоне приема ЭФЛ нормализуются функции печени и ферментная активность гепатоцитов, улучшается метаболизм нейтральных жиров и холестерина, а также замедляются процессы фиброзирования печени.
Однако в составе природного лецитина содержание активной субстанции – фосфатидилхолина – относительно невелико, не более 20%, именно поэтому еще в 50-х годах XX века была разработана технология, позволяющая производить препараты эссенциальных фосфолипидов на основе полиненасыщенного фосфатидилхолина, причем долю последнего удалось увеличить до 76%. При этом препараты, изготовленные при помощи данной технологии, обладают всеми преимуществами натуральных средств: высокая безопасность, практически полное отсутствие побочных эффектов и лекарственных взаимодействий. Кроме того, к препаратам на основе полиненасыщенного фосфатидилхолина не вырабатывается толерантность, а значит, отсутствует необходимость в коррекции доз.
Препараты на основе ЭФЛ имеют серьезную доказательную базу. Профессор Ю.П. Успенский привел следующие цифры: всего в мире было проведено 121 экспериментальное и 217 клинических исследований эффективности эссенциальных фосфолипидов. В ходе клинических исследований использовались клинические, биохимические и гистологические методы, а также электронная микроскопия; в различных исследованиях участвовали пациенты с хроническими гепатитами, жировой инфильтрацией, фиброзом и циррозом печени, а также больные, перенесшие печеночную кому.
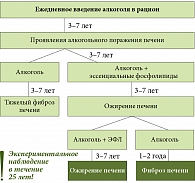
В качестве примера работы, наглядно продемонстрировавшей эффективность применения эссенциальных фосфолипидов при злоупотреблении алкоголем, Ю.П. Успенский привел работу Чарльза Либера (Ch.S. Lieber) и соавт., вводивших в рацион павианов гепатотоксичные дозы алкоголя и наблюдавших за развитием у них поражений печени. В этом исследовании было наглядно показано, что эссенциальные фосфолипиды достоверно замедляют темпы прогрессирования негативных морфологических изменений печени и препятствуют развитию фиброза (рис. 2).
Безусловно интересным является исследование Клауса Нидерау (C. Niderau) и соавт. (1998), показавших, что одновременное назначение альфа-интерферона и препаратов на основе эссенциальных фосфолипидов пациентам с хроническими гепатитами В и С повышает вероятность ответа на противовирусную терапию1.
В ходе своего выступления профессор Ю.П. Успенский остановился на еще одном важном аспекте назначения ЭФЛ, на этот раз не связанном непосредственно с работой печени. Дело в том, что естественными источниками веществ данной группы являются продукты с высоким содержанием холестерина. Если же человек соблюдает гипохолестериновую диету, ограничивает потребление яиц, красного мяса и тому подобных продуктов, он нуждается в дополнительных источниках ЭФЛ. «В этом случае, – подчеркнул Ю.П. Успенский, – эссенциальные фосфолипиды можно рассматривать как функциональное питание».
Итак, препараты эссенциальных фосфолипидов давно и прочно заняли место в арсенале гепатологов, гастроэнтерологов, инфекционистов и врачей других специальностей. Одним из новых препаратов этой группы является Резалют®. Чем же он отличается от своих предшественников? Профессор Успенский назвал два отличия данного средства: во-первых, в нем не используются потенциально опасные для печени красители и стабилизаторы, а во-вторых, что важнее, при производстве препарата Резалют® используется жидкий азот, а не кислород, что позволяет избежать образования гидроперекисей и сохранить свойства нативного продукта. Благодаря новейшей технологии производства Резалют® оказался, с одной стороны, безопасным, а с другой – очень эффективным средством. Кроме того, присущие ему отличительные свойства позволили зарегистрировать для него еще одно показание: Резалют® используется для лечения дислипидемии. Назначение его одновременно со статинами позволяет снизить дозу последних, а в некоторых случаях и вовсе отказаться от использования препаратов данной группы.
Итак, Резалют® является не просто гепатопротектором, а препаратом, обладающим огромным терапевтическим потенциалом, который можно использовать не только в терапии алкогольных и неалкогольных форм болезни печени, но и для нормализации липидного профиля. При этом понимание механизмов, лежащих в основе действия данного препарата, является важным условием успешного использования препарата в клинической практике.
Стеатоз поджелудочной железы: клинические примеры и практические рекомендации
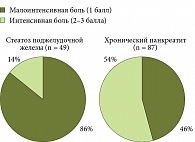
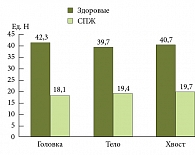
О.С. Шифрин рассказал собравшимся об исследовании, которое он провел совместно с коллегами. Из 720 больных, направленных с диагнозом «обострение хронического панкреатита», были выделены группы пациентов со среднетяжелым течением панкреатита и пациентов со стеатозом поджелудочной железы (290 и 49 человек соответственно). Пациенты со стеатозом предъявляли жалобы на характерную абдоминальную боль, усиливающуюся после еды (рис. 3). Вторым диагностическим критерием стало снижение денситометрических показателей ткани поджелудочной железы по данным компьютерной томографии (рис. 4).
В ходе исследования было получено большое количество данных относительно факторов риска развития стеатоза поджелудочной железы (СПЖ). Так, выяснилось, что у мужчин СПЖ развивается раньше, что может быть связано со злоупотреблением алкоголем и табакокурением, которые в большей степени распространены среди мужчин. В ходе исследования также была установлена достоверная взаимосвязь между индексом массы тела и наличием СПЖ – средний ИМТ пациента со стеатозом составил около 28,4 ± 0,4 кг/м2, в то время как у больных панкреатитом – 23,8 ± 0,5 кг/м2. Сопутствующие заболевания, характерные для группы пациентов с СПЖ (в первую очередь стеатоз печени и гастроэзофагеальная рефлюксная болезнь), также были во многом ассоциированы с избыточным весом пациентов.
Какова же взаимосвязь между СПЖ и метаболическим синдромом? Профессор О.С. Шифрин описал патогенез этих нарушений следующим образом: «Совокупность неблагоприятных наследственных факторов, пищевых привычек, алкоголя, курения, с одной стороны, приводит к развитию вялотекущего воспалительного процесса поджелудочной железы, а с другой – к возникновению метаболического синдрома, после чего эти патологии начинают взаимодействовать между собой».
Говоря о принципах лечебной тактики в ведении таких пациентов, О.С. Шифрин подчеркнул важность снижения веса и избавления от гиперлипидемии. Что касается терапии, пациентам с СПЖ показаны ферментные препараты, такие как Мезим® 10 000, так как он является предпочтительным при наличии панкреатической боли и невыраженной панкреатической недостаточности; кроме этого, пациентам с СПЖ показан препарат Резалют®, применение которого обусловлено двумя обстоятельствами: во-первых, стеатоз поджелудочной железы нередко сопровождается стеатозом печени, а во-вторых, Резалют® способствует нормализации уровня липидов.
В подтверждение своих слов О.С. Шифрин привел клинический пример: у пациента с ИМТ около 30 кг/м2 на фоне приема препарата Резалют® не только снизился уровень печеночных трансаминаз, но и существенно снизился уровень триглицеридов в сыворотке крови. Таким образом, двойное действие препарата Резалют® существенно расширяет возможности терапии не только болезней печени, но и стеатоза поджелудочной железы.
В конце выступления профессор О.С. Шифрин сделал следующие выводы.
Сочетание наклонности к избыточному питанию, гиперлипидемии заставляют рассматривать формирование стеатоза поджелудочной железы у больных хроническим панкретатитом в рамках системных нарушений жирового обмена.
Злоупотребление алкоголем, возможно, вызывает дополнительные изменения метаболизма, способствующие более раннему формированию жировой перестройки поджелудочной железы.
КТ – метод выбора в диагностике стеатоза поджелудочной железы, позволяющий реально объективизировать полученные результаты исследования.
Резалют® расширяет возможности терапии: нормализует липидограмму и печеночные пробы у пациентов со стеатозом поджелудочной железы.
Как лечить пациента с неалкогольной жировой болезнью печени – клинические примеры и практические рекомендации
Диагностические критерии МС неоднократно пересматривались и ужесточались, на сегодняшний день основным критерием является окружность талии более 80 см у женщин и более 94 см у мужчин, диагноз же ставится при наличии основного и как минимум двух дополнительных критериев (табл. 2).
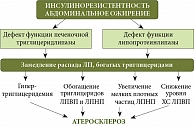
При этом неалкогольная жировая болезнь печени не включена ни в алгоритм обследования пациентов, ни в диагностические критерии МС, однако именно больные, страдающие ожирением и сахарным диабетом, имеют максимальный риск развития поражений печени. Более того, при сочетании этих патологий печень одновременно является органом-мишенью и участвует в патогенезе атерогенной дислипидемии (рис. 5).
Однако клиническая картина неалкогольной жировой болезни печени (НАЖБП), как отметила Е.В. Балукова, скудна и неспецифична, что очень затрудняет диагностику. Для НАЖБП характерно умеренное (не более чем в 4–5 раз) повышение активности АЛТ и АСТ, повышение активности ЩФ и ГГТ, гипертриглицеридемия, гиперхолестеринемия, гипергликемия. На УЗИ, КТ или МРТ печени могут выявляться признаки гепатомегалии, жировой дистрофии и портальной гипертензии.
Говоря о скрининговых методиках, позволяющих выявить НАЖБП на стадии доклинических проявлений метаболического синдрома, Е.В. Балукова подчеркнула важность правильно собранного анамнеза, корректно проведенных антропометрических измерений, оценки липидограммы, а также определения уровня глюкозы натощак, мониторинга АД и определения инсулина крови натощак.
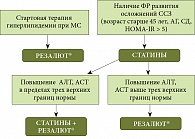
В лечении НАЖБП, помимо нормализации веса и коррекции гипергликемии, важную роль играет назначение препаратов, защищающих печень и помогающих бороться с гиперлипидемией, таких как Резалют®. Применяется он и при метаболическом синдроме: в начале заболевания – как стартовая терапия гиперлипидемии, на более поздних стадиях при проведении статинотерапии – для уменьшения нежелательных явлений, возникающих на фоне приема статинов (рис. 6).
Завершая свое выступление, Е.В. Балукова рассказала о клиническом исследовании, проведенном на базе Санкт-Петербургской медакадемии им. И.И. Мечникова, еще раз подтвердившем эффективность и безопасность препарата Резалют® у пациентов с метаболическим синдромом. На основе проведенных исследований было сделано следующее заключение:
- печень – основной орган-мишень при МС;
- компоненты МС – это факторы риска, приводящие к формированию фиброза и цирроза печени;
- применение препарата Резалют® при МС и НАЖБП является патогенетически обоснованным.
При этом применение препарата Резалют® обеспечивает регрессию клинических проявлений заболевания; нормализацию функциональных печеночных проб; снижение уровня атерогенных фракций липипротеидов; улучшение показателей антиоксидантной системы.
Клинические перспективы использования нового гепатопротектора: данные мультицентрового исследования RESALUT-01
НАЖБП – опасное заболевание, которое может приводить к развитию осложнений и увеличению риска смерти, является фактором риска развития сердечно-сосудистых заболеваний, сахарного диабета, артериальной гипертонии и метаболического синдрома у пациентов с ожирением.
Тесная взаимосвязь между НАЖБП и ССЗ обусловливает необходимость поиска оптимального подхода к лечению пациентов, страдающих как жировой болезнью печени, так и сердечно-сосудистыми патологиями. Назначение статинов – препаратов, хорошо зарекомендовавших себя в качестве средств для первичной и вторичной профилактики ССЗ, – не противопоказано при НАЖБП, кроме этого, статины не должны назначаться пациентам с активным заболеванием печени или при длительном повышении уровня аминотрансфераз. Надо помнить, что прием статинов сам по себе может привести к повышению АЛТ/АСТ, что вынуждает искать более щадящий подход к лечению пациентов с сочетанной патологией НАЖБП и ССЗ.
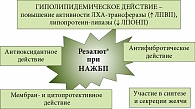
В большинстве случаев у пациентов с НАЖБП имеются липидные нарушения, а признаки патологии сердечно-сосудистой системы отсутствуют. Следует ли в таком случае лечить нарушение липидного обмена? Докладчик дал утвердительный ответ на этот вопрос, отметив, что одним из оптимальных препаратов для терапии таких пациентов является Резалют® (рис. 7).
Продолжая свое выступление, И.Г. Бакулин рассказал собравшимся о результатах исследования REZALUT-01, в которое были включены 602 пациента с НАЖБП и/или гиперхолестеринемией, хроническим вирусным гепатитом, а также больные с алкогольным и другими поражениями печени. В ходе исследования контролировалась динамика лабораторных показателей, а также учитывалась субъективная и объективная оценка изменений состояния здоровья.
Препарат Резалют® продемонстрировал хорошую переносимость, серьезных нежелательных явлений в ходе исследования зарегистрировано не было, явления дискомфорта наблюдались лишь у 3% пациентов. Улучшение состояния здоровья по оценке врача было отмечено в 90% случаев, по оценке самих пациентов – в 84%.
Согласно результатам национального эпидемиологического исследования REZALUT-01, препарат Резалют® может быть использован в качестве средства для стартовой терапии при дислипидемии у пациентов без заболеваний сердечно-сосудистой системы, в том числе при НАЖБП. Больным с ИБС и МС, получающим статины или другие гиполипидемические препараты, Резалют® может быть назначен в качестве препарата, уменьшающего их негативное влияние на печень и улучшающего результаты коррекции дислипидемии.
Заключение
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.