Использование оценки состояния врожденной иммунной системы у больных со злокачественными солидными опухолями в качестве предиктивных или прогностических факторов: систематический обзор
- Аннотация
- Статья
- Ссылки
- English
На основании данных настоящего систематического обзора и результатов метаанализов можно сделать вывод о значимости маркеров системного воспаления в качестве независимых факторов прогноза выживаемости, не связанных с типом злокачественной опухоли. При этом очевиден взаимозависимый характер указанных маркеров, выбор единственного универсального параметра затруднителен. Оправданным представляется подход, при котором используется информация, включающая комплекс анализируемых нами показателей.
В изучаемых исследованиях аналитические подходы направлены на бинарное разделение каждого показателя. Вместе с тем очевидно, что такое разделение, особенно при использовании нескольких показателей, может быть недостаточно оптимальным. Кроме того, углубленное изучение параметров иммунной системы может быть целесообразно у больных с одинаковым статусом системного воспаления.
На основании данных настоящего систематического обзора и результатов метаанализов можно сделать вывод о значимости маркеров системного воспаления в качестве независимых факторов прогноза выживаемости, не связанных с типом злокачественной опухоли. При этом очевиден взаимозависимый характер указанных маркеров, выбор единственного универсального параметра затруднителен. Оправданным представляется подход, при котором используется информация, включающая комплекс анализируемых нами показателей.
В изучаемых исследованиях аналитические подходы направлены на бинарное разделение каждого показателя. Вместе с тем очевидно, что такое разделение, особенно при использовании нескольких показателей, может быть недостаточно оптимальным. Кроме того, углубленное изучение параметров иммунной системы может быть целесообразно у больных с одинаковым статусом системного воспаления.


Введение
Последние годы ознаменовались значительными успехами в области иммунотерапии солидных опухолей. Вместе с тем возникла проблема выбора метода лечения на основании имеющейся клинической информации. Речь идет об оценке биологических маркеров эффективности терапии. Характеристики иммунной системы (ИС) считаются естественным фактором, позволяющим рассчитывать на успешное решение данной проблемы.
Оценка состояния ИС в клинических исследованиях проводилась для решения трех основных задач: использование иммунологических параметров в качестве факторов прогнозирования эффективности терапии или течения заболевания; оценка механизмов действия препаратов; определение фармакодинамических параметров воздействия препарата на организм. Для клинического применения в повседневной практике может быть использовано только решение первой задачи. Нами проведена оценка прогностической и предиктивной роли параметров ИС у больных злокачественными солидными опухолями, проанализированы маркеры, характеризующие состояние врожденной ИС.
Материал и методы
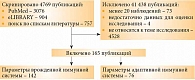
Для оценки информации о прогностической или предиктивной роли показателей ИС и возможности их использования для выделения отдельных групп пациентов с разными иммунологическими характеристиками или различной вероятностью ответа на лечение нами был проведен систематический обзор публикаций в системах PubMed и eLIBRARY на английском и русском языках соответственно. Стратегия поиска публикаций в указанных системах представлена в приложении. Критериями включения публикаций в обзор были:
- клинические исследования;
- наличие злокачественной солидной опухоли у включенных в исследования пациентов;
- возраст больных от 18 лет и старше;
- более 20 объектов наблюдения в одной группе;
- отсутствие у больных измененного состояния ИС, включая:
- ВИЧ-инфекцию и ассоциированные с ней заболевания;
- активную инфекцию вирусами гепатита В или С;
- состояние на фоне или после трансплантации костного мозга или гемопоэтических стволовых клеток;
- оценка одного или нескольких иммунологических показателей, характеризующих врожденный иммунный ответ:
- лейкоциты, нейтрофилы, эозинофилы, базофилы, лимфоциты, тромбоциты и их соотношения;
- NK-клетки, субпопуляции моноцитов;
- определение прогностической или предиктивной роли параметра, в том числе связь иммунологических показателей:
- со стадией заболевания;
- выживаемостью без прогрессирования (ВБП);
- частотой объективного ответа (ОО);
- общей выживаемостью (ОВ).
Поскольку в системе еLIBRARY в значительной части публикаций отсутствовали аннотации, дополнительно был проведен поиск по фамилиям авторов – членов научных коллективов (прежде всего руководителей), занимающихся изучением иммунологических показателей у больных злокачественными опухолями. Схема обработки публикаций представлена на рисунке.
Каждое включенное в обзор исследование подробно описано в приложении. В статье упоминаются только исследования по оценке показателей функционирования врожденной ИС. В анализ включено 107 109 пациентов из 336 групп (142 исследования).
Состояние клеток врожденной иммунной системы как фактор прогноза при злокачественных опухолях
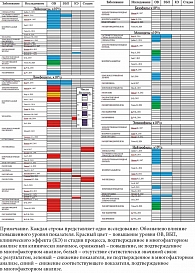
Лейкоциты, лимфоциты, нейтрофилы, базофилы и эозинофилы рассматривались как факторы прогноза при злокачественных опухолях (табл. 1). При выполнении систематического обзора выявлена 151 группа пациентов со злокачественными солидными опухолями (n = 32 789) [1–5, 9, 10–12, 25–55, 70, 121–143].
Как видно из представленных данных, большинство обнаруженных нами исследований демонстрировали негативное прогностическое значение повышения уровня лейкоцитов, нейтрофилов, моноцитов в отношении показателей ОВ. Ассоциации абсолютного числа эозинофилов и базофилов с показателями выживаемости, эффективности или стадии заболевания не установлено. Уровень лимфоцитов, наоборот, ассоциировался с повышенной эффективностью терапии и увеличенными показателями продолжительности жизни. Единственным исключением из правила стало исследование M. Stotz и соавт. [1], в котором зафиксировано снижение ОВ и ВБП у больных гастроинтестинальными стромальными опухолями при повышенном уровне лимфоцитов во время установления первичного диагноза. Исходя из данных нашего систематического обзора можно предположить, что локализация первичной опухоли не определяет значимость изменений показателей клеток крови.
Вместе с тем в ряде исследований не выявлено статистически значимых ассоциаций клеток крови с показателями выживаемости, эффективности и стадией заболевания [2–5]. Результаты анализируемых нами исследований свидетельствуют о небольшом изменении риска смерти или прогрессирования заболевания, ассоциированного с изучаемыми показателями крови. Следует отметить, что во всех исследованиях использовались различные точки разделения больных, что затрудняет применение полученных результатов на практике.
Более детальное изучение факторов врожденного звена иммунной системы позволило также выявить ряд потенциальных прогностических и предиктивных биомаркеров. Анализ эффективности терапии анти-PD1/PDL-1-препаратами показал, что содержание активированных моноцитов в периферической крови пациентов до лечения ассоциируется с более высокой частотой ОО на лечение [6].
Выявление в периферической крови миелоидных супрессорных клеток (часть из которых N2-нейтрофилы) и промежуточных (CD14+/CD16+) моноцитов чаще имеет место при распространенных (III и IV) стадиях рака молочной железы независимо от рецепторного статуса [7]. Важно, что химиотерапия не влияет на содержание этих клеток. Уровень моноцитарных миелоидных супрессорных клеток (CD11b+/CD14+/HLA-DR-/CD15-), подавляющих преимущественно антиген-независимые реакции Т-лимфоцитов, имеет обратную корреляционную связь с уровнем ОВ у больных меланомой, получающих ниволумаб [8].
Изучение NK-клеток (естественные киллеры) показало противоречивую связь данного показателя с ОВ. В исследовании М.Н. Стахеевой и соавт. [9] более высокие значения данного показателя на фоне терапии больных раком гортани ассоциировались с развитием ОО. Напротив, в исследовании З.Г. Кадагидзе и соавт. [10] снижение этого показателя в динамике ассоциировалось с большей продолжительностью жизни больных меланомой кожи, получавших ипилимумаб. Этот же коллектив авторов в другом исследовании показал обратную корреляцию между уровнем NK-клеток и стадией рака молочной железы. В исследованиях эффективности адъювантной терапии при меланоме кожи IIB–III стадий связь между уровнем NK-клеток и ВБП не установлена [2].
При обобщении результатов систематического обзора мы не обнаружили убедительных признаков ассоциации изучаемых факторов с какой-либо локализацией злокачественных опухолей.
Клеточные маркеры системного воспаления как фактор прогноза при злокачественных опухолях
Изучение прогностической роли маркеров системного воспаления продолжается. К маркерам системного воспаления относят лейкоцитоз, повышение нейтрофилов со сдвигом лейкоцитарной формулы влево, повышение уровня тромбоцитов, белков острой фазы воспаления (например, С-реактивного белка) и различных цитокинов. Среди клеточных маркеров, на которых в большей степени сконцентрировано наше исследование, чаще всего анализировались различные индексы: NLR (нейтрофильно-лимфоцитарный), LMR (лимфоцитарно-моноцитарный), TLR (тромбоцитарно-моноцитарный). В ряде исследований изучались также уровни тромбоцитов и сложные индексы или системы подсчета баллов (табл. 2 и 3). В наш систематический обзор вошло 215 групп пациентов со злокачественными солидными опухолями (n = 74 320) [1–5, 11–13, 21–23, 27, 30, 34–36, 38, 40, 41, 43, 44, 46, 48, 52, 55–99, 100–123, 144, 145].
Тромбоцитоз давно расценивается как фактор неблагоприятного прогноза [11, 12]. Однако его исследование в контексте с другими маркерами системного воспаления часто не позволяло причислить его к независимым факторам [3, 13]. Как показали результаты проведенного нами систематического обзора, соотношение нейтрофилов, лимфоцитов, моноцитов и тромбоцитов дает достаточно полную информацию о наличии системного воспаления (табл. 3). При этом повышенное содержание лимфоцитов на фоне снижения всех остальных перечисленных показателей служило благоприятным фактором прогноза выживаемости и эффективности любого лечения при всех изученных видах опухоли.
Соотношения указанных параметров – NLR, LMR, TLR и ряд сходных по сути соотношений изучались преимущественно в связи с показателями выживаемости и крайне редко в связи со стадией или эффектом терапии. Результаты их оценки объединены в ряде метаанализов.
J. Zang и соавт. провели анализ 22 исследований, включавших 12 829 больных с опухолями желудочно-кишечного тракта (рак пищевода – 3892 пациента, рак желудка – 1741, колоректальный рак – 8707, рак печени – 660, рак поджелудочной железы – 829 больных) [14]. Согласно результатам, при всех заболеваниях повышение LMR до операции снижало риск смерти и прогрессирования процесса.
T. Tham и соавт. показали прогностическую роль LMR при метаанализе исследований, включавших 4260 больных раком головы и шеи, в отношении ОВ [15].
Аналогичные результаты получены в метаанализе, проведенном Y.H. Guo и соавт. [16]. В анализ было включено 33 исследования (n = 15 404). Помимо схожих результатов в отношении ОВ и ВБП исследователи показали, что повышение PLR также связано с худшим прогнозом для указанных показателей.
Еще более интенсивные исследования проводились в отношении NLR. Так, в метаанализ H. Peng и соавт. [17] было включено 32 исследования, в которых участвовало 21 949 больных раком предстательной железы. Повышение NLR до начала лечения, равно как повышение уровня нейтрофилов и снижение LMR, служило неблагоприятным фактором прогноза ОВ. В данном исследовании только NLR позволил прогнозировать ВБП. NLR оказался эффективным и при прогнозировании пониженной эффективности пембролизумаба у больных меланомой, причем эффект почти в два раза превосходил влияние этого индекса на выживаемость первичных больных, описанных в других метаанализах [6].
Роль NLR была подтверждена и для глиом. При этом метаанализ учитывал 3261 случай этого редкого заболевания [18].
Схожие результаты получены при анализе лечения больных с метастазами в печени [19]. Продемонстрирована связь данного показателя с уровнем основных цитокинов в крови пациентов. В ряде других исследований помимо ассоциации показателя с уровнем интерлейкина 4 зафиксировано его влияние на параметры качества жизни в процессе лечения, оцененные с помощью стандартизованных инструментов [20].
G. Kimyon Comert и соавт. [21] оценили несколько сложных индексов, сравнивающих отношение суммы нейтрофилов и моноцитов с добавлением или без добавления тромбоцитов к уровню лимфоцитов в качестве маркеров системного воспаления. Установлено, что увеличение показателей не связано со стадией заболевания. Лишь наиболее полный индекс позволял прогнозировать продолжительность жизни пациентов. Другие соотношения, в частности нейтрофилов и моноцитов [22], тромбоцитов и моноцитов [23], оказались менее информативными в качестве прогностических факторов.
R.D. Dollan и соавт. [24] в метаанализе обобщили результаты 244 исследований, в которых участвовали пациенты с операбельным раком. Все обозначенные выше индексы (NLR, PLR, LMR) продемонстрировали высокую прогностическую значимость при исследовании ОВ и ВБП.
Таким образом, на основании данных нашего систематического обзора и результатов метаанализов можно сделать вывод о значимости маркеров системного воспаления в качестве независимых факторов прогноза выживаемости, не связанных с типом злокачественной опухоли. Очевиден взаимозависимый характер данных маркеров. Выбор единственного универсального параметра затруднителен. Оправданным считается подход с использованием информации, включающей весь комплекс анализируемых показателей. В представленных исследованиях подходы направлены на бинарное разделение каждого показателя. Вместе с тем такое разделение, особенно при использовании нескольких параметров, представляется недостаточно оптимальным. Необходимы дополнительные исследования для уточнения характеристик синдрома системной воспалительной реакции и их последующего использования в целях индивидуализации лечения. У пациентов с одинаковым статусом системного воспаления параметры иммунной системы требуют более углубленного изучения.
A.V. Novik, PhD, S.A. Protsenko, PhD, Prof., I.A. Baldueva, PhD
N.N. Petrov National Medical Research Center of Oncology
Saint-Petersburg State Pediatric Medical University
Contact person: Alexey V. Novik, anovik@list.ru
Immune system assessment may be used as a predictive or prognostic marker in patients with solid tumors. To check this hypothesis, we performed a systematic review of clinical trial papers in PubMed and eLIBRARY systems where parameters of the innate immune system were assessed. Totally, 107 109 patients in 336 groups from 142 trials of were included.
Most of included studies showed negative prognostic value of high leucocyte, neutrophil, monocyte levels for overall survival. We found no data supporting the association of eosinophils or basophils with survival or clinical efficacy of therapy or disease stage. On the contrary, the lymphocyte level was associated with higher results in survival and response rate. We found no association of the studied biomarker changes with the localization of malignant tumors.
Both our review and results of published meta-analyses support evidence of the negative prognostic value of systemic inflammatory response markers. No association with tumor type was found. All existing markers tested in literature seems to be highly correlated. It is difficult now to select the best one. Studies justify approach with the usage of all information available for complex assessment.
Most included studies used binary classifications of continuous variables for interpretation of studied parameters. Such division could be suboptimal, especially in the case of a multiparametric approach. A deeper study of innate and adaptive immune system mechanisms should be done in patients with equivalent status of systemic inflammatory response.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.