Как улучшить результаты лечения острого коронарного синдрома: практические аспекты использования фондапаринукса
- Аннотация
- Статья
- Ссылки









Современные рекомендации по лечению больных ОКС без подъема сегмента ST и возможность их модификации
Термин острый коронарный синдром (ОКС) является объединяющим понятием для большой группы клинических ситуаций в кардиологии. С практических позиций для определения врачебной тактики ведения больного с тем или иным вариантом ОКС важно наличие или отсутствие подъема сегмента ST на электрокардиограмме при первом контакте с больным.
В клинике ОКС при сохранном просвете коронарной артерии материал поврежденной атеросклеротической бляшки, частицы тромба попадают в систему микроциркуляции миокарда, закупоривают отдельные сосуды, возникают мелкие очаги некроза, что может сказываться на повышении уровня в крови маркеров некроза, в частности сердечных тропонинов, – такое состояние обозначают как инфаркт миокарда (ИМ) без подъема сегмента ST. В связи с постоянно нарастающей чувствительностью методов определения тропонинов, соответственно увеличивается среди больных с ОКС без подъема сегмента ST (ОКСбпST) доля тех, у кого формально может быть диагностирован ИМ. В исследовании FRISC-II (2007) показано, что больше 80% людей могут быть диагностированы как пациенты с ИМ без подъема сегмента ST.
Регистр больных ИМ в Швейцарии (Urban P. et al., AMIS Plus, 2008) демонстрирует, что ИМ, диагностированный на основании довольно низких уровней тропонина, имеет такой же или даже худший отдаленный (1 год) прогноз, чем классический ИМ. Это подтверждает информацию, полученную на основании крупного регистра во Франции, – прогноз выживаемости у людей с ИМ с подъемом ST и с ИМ без подъема ST практически одинаков (Montalescot G. et al., 2007).
Признавая большое социальное значение этой проблемы, рекомендации Европейского кардиологического общества (ESC), одобренные ВНОК (2007), предлагают алгоритм принятия решений при лечении ОКСбпST.
Симптоматическая терапия (β-блокаторы при отсутствии противопоказаний, нитраты, блокаторы кальциевых каналов, дигидропиридины только с β-блокаторами), затем устранение стеноза, что только и может привести к какому-то радикальному эффекту, безусловно целесообразны. Время вмешательства определяется риском осложнений.
Если на основании клинической картины возможен ОКС, в подтверждение диагноза наблюдают реакцию на антиангинальное лечение для оценки тяжести, проводят рутинную биохимию, включая тропонины (при первом контакте и через 6-12 ч), возможно, специальные маркеры, например d-димер, повторные ЭКГ или постоянное мониторирование ST. Причем в последнее время придают определенное значение оценке риска кровотечений, хотя, к сожалению, пока еще нет объективных шкал, таких, которые существуют для оценки риска ишемических осложнений. Проводят дифференциальную диагностику для исключения других причин (эхоКГ, КТ, МРТ, радионуклидные методы). На практике чаще всего это эхокардиография.
Далее должен быть решен вопрос, какой инвазивной стратегии придерживаться, потому что при определенной тяжести состояния она может быть ургентной (срочной, <120 мин), ранней (<72 ч) или вмешательство может быть выполнено на протяжении госпитализации.
Для определения тяжести состояния наибольшее распространение получила шкала GRACE, которая создана на основании огромного регистра ОКС. Если риск по шкале GRACE очень высокий, применить раннюю васкуляризацию, согласно рекомендациям, необходимо в пределах первых суток.
В 2009 г. были опубликованы результаты довольно крупного испытания TIMACS (Mehta S.R. et al.), в котором сравнивались раннее и отсроченное инвазивное вмешательство при ОКСбпST. Почти у всех больных, которые включались в это испытание, была выполнена коронарная ангиография – включая чрескожное коронарное вмешательство, операции коронарного шунтирования, это чрезвычайно высокая инвазивная активность. Как и можно ожидать, различие между исходами раннего и отсроченного вмешательства наблюдается у людей с исходно высоким риском по шкале GRACE. Это подтверждение правильности рекомендаций о том, что при высоком риске нужно выполнять вмешательство быстро. К сожалению, в нашей стране в большинстве медицинских учреждений нет возможности для быстрого инвазивного лечения.
Медикаментозное лечение всегда сопутствует любому инвазивному вмешательству. Антикоагуляция рекомендуется для всех больных в дополнение к антитромбоцитарной терапии и должна определяться не только риском ишемических событий, но и риском кровотечений. Фондапаринукс (Арикстра) как раз тем и хорош, что в отличие от других активных антитромботических средств, антикоагулянтов, он меньше вызывает кровотечения. Выбор антикоагулянта (НФГ, НМГ, фондапаринукс, бивалорудин) зависит от начальной стратегии лечения: неотложной инвазивной, ранней инвазивной или консервативной.
В крупных клинических исследованиях OASIS 5 и 6 (Mehta S.R. et al., 2008) показано, что фондапаринукс по сравнению с гепаринами более значимо снижает смертность, частоту кровотечений и ассоциируется с более благоприятными клиническими исходами у пациентов с ОКС. У всех больных эффективность фондапаринукса была выше, чем эноксапарина. И на основании наиболее благоприятного профиля эффективность/безопасность именно фондапаринукс ставится на первое место среди антикоагулянтов в лечении ОКСбпST. Несмотря на это фондапаринукс пока еще используется не очень часто во время госпитализации (только 3,8%, по данным европейского регистра ОКСбпST). Это подтверждается и результатами очень крупного испытания PLATO (Wallentin L et al., 2009).
Со временем ситуация меняется. Применение фондапаринукса превышает 40%, что совершенно естественно ожидать (Mehta S.R. et al., 2009. TIMACS). Тем не менее сохраняется положение о том, что в случае применения фондапаринукса необходим дополнительный НФГ в стандартной дозе.
В заключение следует подчеркнуть, что при принятии решений о стратегии лечения должен учитываться риск кровотечений. Факторы риска кровотечений и ишемических событий во многом совпадают. Чем выше риск по шкале GRACE, тем выше риск кровотечений. Шкала GRACE предсказывает кровотечения, фондапаринукс их уменьшает (Joyner C.D. et al, 2009), а потому ему и следует отдавать предпочтение, учитывая простоту применения этого лекарства.
Место фондапаринукса в лечении больных ОКС с подъемом сегмента ST: объединенный анализ исследований OASIS 5 и 6
Острый коронарный синдром с подъемом сегмента ST (ОКСST) предполагает необходимость скорейшего восстановления проходимости коронарной артерии. Реперфузионное лечение проводят с помощью тромболитической терапии либо первичного чрескожного коронарного вмешательства (ЧКВ).
По современным представлениям тромболитическая терапия хорошо сочетается с последующим инвазивным подходом: это может быть спасающее ЧКВ в первые 12 ч, рутинное ЧКВ, при котором в первые сутки после даже эффективного тромболизиса все равно выполняются инвазивные вмешательства на коронарных артериях. Кроме того, часть больных имеют осложнения и по показаниям выполняются ЧКВ или операция коронарного шунтирования на более поздних сроках лечения ОКСST.
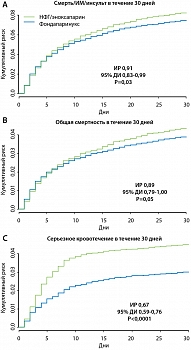
В исследовании, которое привело фондапаринукс в широкую клиническую практику, OASIS 6 (n = 12092, в России n = 2015), среди пациентов с инфарктом миокарда с подъемом сегмента ST. Важно, что это были не все больные, с которыми встречается врач в реальной клинической практике, а только пациенты без каких-то явных факторов, которые повышают риск кровотечений, без тяжелого нарушения функции почек (КК < 265 мкмоль/л). Это было двойное слепое исследование и, что очень важно, было два подхода к ведению больных: в группе больных, которым был не показан НФГ, фондапаринукс (2,5 мг 1 р/сут до выписки или на 8 дней) сравнивали с плацебо; в группе больных, которым показан НФГ, – с НФГ (стандартная внутривенная инфузия на протяжении ближайших 24-48 ч).
В целом это исследование показало, что можно добиться снижения смертности на 13%, рецидива инфаркта миокарда на 33%, можно снизить сумму этих неблагоприятных событий на 17%. Важно, что это преимущество возникает уже в первые 9 суток и сохраняется по крайней мере на протяжении ближайших 6 месяцев.
Это исследование подтвердило выводы исследования OASIS 5 (n = 20078), которые были получены при ОКС без подъема сегмента ST. Преимущества фондапаринукса перед стандартным подходом с использованием гепарина (фондапаринукс vs эноксапарин) имелись в тех случаях, когда больные остались без реперфузионного лечения и когда проводилась тромболитическая терапия. В тех случаях, когда на фондапаринуксе выполнялось первичное ЧКВ, преимуществ его перед стандартным применением нефракционированного гепарина (НФГ) не отмечалось. В связи с этим фондапаринукс при первичном ЧКВ при инфаркте миокарда с подъемом сегмента ST в настоящее время к клиническому применению не рекомендуется.
Однако фондапаринукс имеет преимущества перед стандартным подходом как по эффективности, так и по безопасности: меньше риск возникновении тяжелых кровотечений даже при недельном введении препарата по сравнению со стандартным подходом – недельное введение фондапаринукса давало меньше тенденций к возникновению крупных кровотечений, чем двухсуточное введение НФГ.
Соответственно, исходя из этих данных формируются современные рекомендации международных сообществ и ВНОК (таблица).
Кроме того, последующее изучение данных о том, как действует фондапаринукс при ОКС с подъемом и без подъема сегмента ST, позволило объединить результаты двух крупных клинических испытаний (OASIS 5 и 6) и сопоставить фондапаринукс со стандартным подходом с использованием гепарина при ОКС в целом. По совокупной базе данных 26512 больных с разными вариантами ОКС замена стандартного подхода с использованием гепарина на фондапаринукс позволила уменьшить смертность на 11%. В абсолютных цифрах – в течение 30 суток на 5 больных на 1000 леченых, в течение 6 месяцев на 8 человек в пользу фондапаринукса. Уменьшилась частота неблагоприятных событий в целом (смерть + ИМ + инсульт) на 8 и 13 человек на 1000 леченых больных в течение 30 суток и 6 месяцев соответственно (9% и 10%).
При этом подтверждены данные отдельных исследований, что недельное введение фондапаринукса больным без тяжелой почечной недостаточности – это более безопасное лечение, чем стандартное. Риск крупных кровотечений был ниже на 33%.
Преимущества фондапаринукса (см. рисунок 1) на таком широком спектре больных перед стандартным подходом с использованием гепарина отмечались как у всех больных, так и у больных, которые подвергались инвазивному лечению в ближайшие 72 ч с ЧКВ без учета первичной процедуры, при которой фондапаринукс, как вы помните, в настоящее время не показан, – и при раннем инвазивном подходе к ведению больных было снижение частоты неблагоприятных исходов, и в тех случаях, когда больных в стационаре лечили неинвазивно. Объединенный анализ этих двух исследований дал некую новую информацию о том, как поведет себя фондапаринукс в тех случаях, когда больным на фоне продолжающегося введения препарата планируется и выполняется ЧКВ. По сравнению со стандартным подходом к введению гепарина, фондапаринукс был более безопасным как в сопоставлении с эноксапарином, так и в сопоставлении с НФГ. На фондапаринуксе было достоверно меньше разнообразных крупных кровотечений, возникающих в связи с процедурой.
Таким образом, объединив все результаты, полученные по борьбе с ОКС в целом, в метаанализе исследований OASIS 5 и 6 (n = 26512) было сделано заключение, что фондапаринукс способствует снижению смертности, частоты ишемических событий и крупных кровотечений во всем спектре ОКС и дает более благоприятный итоговый клинический эффект как при инвазивном, так и при неинвазивном подходах к ведению больных по сравнению со стандартным подходом с использованием гепарина. Ожидается, что широкое применение фондапаринукса вместо стандартного применения гепарина у широкого контингента больных с ОКС позволит предотвратить 5 смертей плюс 3 инфаркта миокарда или инсульта, а также 10 крупных кровотечений на каждую 1000 леченых больных.
Основания для использования фондапаринукса в рамках инвазивной стратегии лечения ОКС
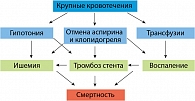
Возможность применения фондапаринукса (Арикстра) – сравнительно нового антикоагулянта, одобренного для профилактики и лечения венозных тромбозов и тромбоэмболий и лечения ОКС, – в рамках инвазивной стратегии ведения больных с ОКС нуждается в отдельном обсуждении. Внутрисосудистые вмешательства, дополненные агрессивной антитромботической терапией, оказались связаны с серьезным риском кровотечений. 2Врач, проводящий антикоакоагулянтную терапию, должен непрерывно балансировать между риском тромбоза и риском кровотечения. Крупные кровотечения очевидно ухудшают прогноз больных с ОКС (см. рисунок 2).
Главный аргумент в пользу фондапаринукса был уже представлен в предыдущих выступлениях: снижение смертности в сравнении с препаратом, претендовавшим на роль золотого стандарта в тот период, у больных ОКСбпST, такое же влияние на смертность у больных ОКС с подъемом сегмента ST в сравнении со стандартными подходами.
В исследовании OASIS 5 при сравнении эффективности он был не хуже эноксапарина на ранних сроках их применения и обеспечивал снижение риска смерти и ишемических событий (в сравнении с эноксапарином) через 30 дней и 6 месяцев наблюдения. Снизив риск крупных кровотечений практически вдвое, он оказался существенно безопаснее, чем эноксапарин. Частота и сроки применения коронароангиографии и ЧКВ в OASIS 5 очень близки к зарегистрированным в регистре Euro Heart survey, что отражает реальную клиническую практику по составу больных и подходам к их лечению.
Частота крупных геморрагических осложнений при применении фондапаринукса была на 54% ниже (p < 0,001), сходное снижение риска отмечено и для мелких кровотечений. При сравнении двух препаратов, учитывавшем смерти, инфаркты миокарда, инсульты и крупные геморрагические осложнения, суммарная частота этих событий оказалась существенно ниже в группе фондапаринукса (p < 0,004). Преимущество фондапаринукса по безопасности, проявившееся в снижении риска кровотечений, оказалось заметным уже в день рандомизации (т.е. с первых часов после применения первой дозы сравниваемых средств), указывая на то, что даже в случае очень непродолжительного применения фондапаринукс более безопасен, чем эноксапарин. Более того, преимущество фондапаринукса перед эноксапарином (с учетом суммы ишемических и крупных геморрагических событий) сохранялось к 30 и 180 дням наблюдения, подчеркивая долгосрочное значение снижения риска геморрагических осложнений.
Данные исследования OASIS 6, выполненного у больных ОКС с подъемами сегмента ST на ЭКГ, подтвердили возможность предотвращения тромбоза катетера без существенного увеличения риска кровотечений с помощью дополнительного введения НФГ у больных, подвергнутых ЧКВ. Согласно имеющимся на сегодня данным, проблема риска тромбоза катетера у больных ОКС, подвергаемых внутрикоронарным вмешательствам на фоне использования фондапаринукса, решается достаточно просто: для уменьшения риска тромбоза катетера рекомендуется дополнительное однократное внутривенное болюсное введение НФГ в дозе 50-100 ЕД/кг непосредственно перед процедурой.
Фондапаринукс является новым стандартом антикоагулянтной терапии, способным привести к снижению кровотечений и улучшению прогноза в целом у больных ОКС.
Место фондапаринукса среди антитромбинов с точки зрения медицины доказательств
Среди всех антитромбиновых средств с доказанной эффективностью фондапаринукс занял надежное место. Начало использования этого препарата в медицине было связано с проведением ортопедических операций. Он оказался эффективнее золотого стандарта того времени – эноксапарина. Он был также весьма эффективен и у стационарных терапевтических больных, и в предотвращении тромбоэмболии легочной артерии и тромбозов глубоких вен. Во всех исследованиях с фондапаринуксом польза превышала риск.
Фондапаринукс успешно прошел клинические испытания при ОКС. По химической структуре фондапаринукс представляет собой синтетический пентасахарид, избирательно блокирующий Ха-фактор свертывания крови и таким образом предотвращающий образование тромбина. Почему именно Xа-фактор решили выбрать мишенью для создания такого точечного антикоагулянта? Ингибирование Xа-фактора предотвращает генерацию тромбина. Показано экспериментально, что ингибирование Xа-фактора вызывает устойчивое ингибирование системы свертывания крови. При этом остаточного тромбина достаточно для сохранения жизненно важных функций тромбина (первичный гемостаз, активация протеина C). Ингибиторы Xа-фактора имеют более широкое терапевтическое окно, нежели ингибиторы тромбина. АнтиXa-активность преобладает над антитромбиновой у НМГ, а они эффективнее НФГ при ОКС и лечении венозных тромбоэмболий.
Так, ингибирующее воздействие на Xа-фактор оказалось весьма заманчивым для того, чтобы создать препарат фондапаринукс – селективный ингибитор Xа-фактора, который структурно похож на фрагменты НФГ и НМГ, связывающие антитромбин. Высокое сродство фондапаринукса к антитромбину обусловливает прочное, но обратимое связывание молекулы препарата со специфическим центром антитромбина, что усиливает подавление активности фактора Xа без непосредственного влияния на тромбин. Фондапаринукс обладает 100%-ной биодоступностью без необходимости подбора дозы. Вводится п/к живота и применяется в единой дозе 2,5 мг. Так же как и при использовании НМГ, при лечении фондапаринуксом нет необходимости в регулярном коагулологическом контроле. Преимущество фондапаринукса в том, что он вводится лишь 1 раз в сутки. В отличие от гепарина фондапаринукс не взаимодействует с кровяными пластинками и практически не вызывает тромбоцитопению. Введение фондапаринукса до 8-го дня болезни или выписки из стационара, если она произошла раньше, способствует увеличению эффективности лечения ИMST при применении нефибринспецифичного фибринолитика (стрептокиназа), а также в случаях, когда реперфузионное лечение не проводится. Такой подход к лечению изучен у больных с уровнем креатинина в крови < 3,0 мг/дл (265 мкмоль/л). Препарат имеет преимущество при повышенной опасности геморрагических осложнений (включая существенное нарушение функции почек) и гепарининдуцированной тромбоцитопении.
Поскольку мой доклад посвящен эффективности фондапаринукса с точки зрения доказательности, представлю все показания, где эффективность этого препарата доказана: при ОКСбпST на ЭКГ; при ОКСST на ЭКГ; профилактика ВТЭ в хирургии, ортопедии и терапии; лечение ВТЭ.
Антикоагулянты – это незыблемая составляющая часть лечения ОКС. Антикоагулянтная терапия строится на следующих положениях: кровотечения влияют на исходы ОКС, среди факторов риска геморрагических осложнений существенную роль играет низкий креатинин; риск смерти больного определяет стратегию лечения, а стратегия лечения определяет выбор антикоагулянта. Совершенно очевидно, что смена антикоагулянта сопровождается увеличением числа кровотечений. Исследование REPLACE-2 (Lincoff A.M. et al., 2003) показало, что большие кровотечения почти в 4 раза увеличивают риск смерти у больных с ОКС. Кроме того, это блестяще показало исследование OASIS 5 (включено 20078 больных ОКСбпST; более чем у половины из них – мелкоочаговый инфаркт миокарда).
В исследовании сравнивалась эффективность и безопасность терапии фондапаринуксом (2,5 мг подкожно 1 раз в сутки в течение 8 дней или до выписки из стационара) и эноксапарином (1 мг/кг 2 раза в сутки в течение 2-8 дней). К 9-му дню наблюдения суммарная частота таких событий, как смерть, инфаркт миокарда и рефрактерная ишемия, оказалась практически одинаковой в группах фондапаринукса и эноксапарина (соответственно, 5,8% и 5,7%). При этом у пациентов, получавших фондапаринукс, частота кровотечений, как серьезных, так и незначительных, была ниже (соответственно 2,2% против 4,1%, р < 0,001 и 1,1% против 3,2%, р < 0,001).
Развитие геморрагических осложнений в раннем периоде ОКС оказалось независимым фактором, определявшим долгосрочный прогноз больных обеих групп. Было показано, что эпизод крупного кровотечения, перенесенный в течение госпитализации, увеличивал риск развития смертельных исходов в 4,7 раза, ИМ – в 3 раза и инсульта – в 5 раз (при наблюдении за больными в течение 180 дней). Не удивительно поэтому, что снижение частоты кровотечений у больных, получавших фондапаринукс, привело к снижению смертности и уменьшению частоты развития ишемических событий.
При анализе исходов за 180 дней наблюдения фондапаринукс имел преимущество перед эноксапарином по частоте смертей (5,8%/ 6,5%, р = 0,05), инсультов (1,3% / 1,7%, р = 0,04), а также комбинированной конечной точки, включавшей смерть, инсульт и ИМ (11,3% / 12,5%, р = 0,007).
В рекомендациях Европейского кардиологического общества указано, что при выборе антитромботической терапии важно у больного оценить риск кровотечения. Риск кровотечения увеличивается с увеличением доз препаратов, длительности лечения, при комбинировании нескольких антитромботических препаратов и смене коагулянтов, у пожилых, при наличии нарушения функции почек, малой массы тела, у женщин, при низком исходном Hb, при инвазивных процедурах.
Когда мы выбираем стратегию лечения, при высоком риске кровотечений нужно отдавать предпочтение препаратам и вмешательствам, которые сопровождаются минимальным риском геморрагических осложнений. Фондапаринукс в этом отношении безусловный лидер.
Почечная недостаточность (даже умеренно выраженная) является важным фактором, определяющим риск развития ишемических событий и кровотечений, а также безопасность антикоагулянтной терапии у больных ОКС.
В соответствии с рекомендациями Европейского кардиологического общества, уровень креатинина и скорость клубочковой фильтрации (СКФ) следует определять у каждого больного ОКСбпST. Дозировка антикоагулянтов должна корректироваться в зависимости от СКФ. У больных с клиренсом креатинина (КК) < 30 мл/мин. рекомендован тщательный подбор дозы антикоагулянтных препаратов.
Обсуждая вопросы безопасности антикоагулянтной терапии у больных ОКС с нарушением функции почек, целесообразно еще раз вернуться к исследованию OASIS 5. По данным ретроспективного анализа, 25% больных, включенных в это исследование, имели нарушение функции почек. У больных с почечной недостаточностью фондапаринукс оказался эффективнее и безопаснее, чем эноксапарин.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.