Хирургическая тактика при отслойке сетчатки, ассоциированной с ретиношизисом
- Аннотация
- Статья
- Ссылки
- English
В представленном клиническом наблюдении пациент был госпитализирован для хирургического лечения отслойки сетчатки левого глаза. В ходе предоперационного обследования выявлена длительно существующая отслойка сетчатки с захватом макулярной области, заподозрен ретиношизис. Интраоперационно диагностирована обширная зона ретиношизиса, что обусловило коррекцию хирургического лечения в пользу силиконовой тампонады. Детализация анамнеза и выявление факта контузионного воздействия на глаз позволили установить этиологические предпосылки возникновения сочетанной патологии.
Таким образом, тщательный сбор анамнеза и индивидуальный подход на этапах диагностики, предоперационной подготовки и выбора тактики лечения являются определяющими для достижения благоприятного анатомического и функционального результата при осложненном ретиношизисе.
В представленном клиническом наблюдении пациент был госпитализирован для хирургического лечения отслойки сетчатки левого глаза. В ходе предоперационного обследования выявлена длительно существующая отслойка сетчатки с захватом макулярной области, заподозрен ретиношизис. Интраоперационно диагностирована обширная зона ретиношизиса, что обусловило коррекцию хирургического лечения в пользу силиконовой тампонады. Детализация анамнеза и выявление факта контузионного воздействия на глаз позволили установить этиологические предпосылки возникновения сочетанной патологии.
Таким образом, тщательный сбор анамнеза и индивидуальный подход на этапах диагностики, предоперационной подготовки и выбора тактики лечения являются определяющими для достижения благоприятного анатомического и функционального результата при осложненном ретиношизисе.
Введение
Ретиношизис – группа дегенеративных заболеваний сенсорной части сетчатки, характеризующихся ее расщеплением на внутренний (витреальный) и наружный (хориоидальный) слои [1]. В клинической практике выделяют наследственные и приобретенные формы первичного ретиношизиса. Наследственная форма представлена врожденными заболеваниями (синдром Гольдмана – Фавра, синдром Вагнера), а также юношеским сцепленным с Х-хромосомой ретиношизисом. Приобретенная форма, как правило, связана с дистрофическими изменениями (сенильный ретиношизис) или миопией. Вторичный ретиношизис развивается на фоне других глазных патологий, в частности травм, сосудистых окклюзий, диабетической ретинопатии, ретинопатии недоношенных, увеитов [2].
Наиболее частой формой наследственного ретиношизиса является Х-сцепленный ретиношизис, который манифестирует в раннем возрасте, преимущественно у лиц мужского пола [3, 4]. Заболевание обусловлено мутацией в гене RS1, что приводит к нарушению синтеза белка ретиношизина и, как следствие, к потере адгезии между слоями сетчатки, формируя предпосылки для ее расслоения и последующих разрывов [5, 6].
Структурные и функциональные нарушения обычно носят двусторонний характер и проявляются макулопатией в сочетании с ретиношизисом заднего полюса и/или периферических отделов [7]. При неосложненном течении заболевания возможна выжидательная тактика с динамическим наблюдением. Согласно данным литературы, ингибиторы карбоангидразы и нестероидные противовоспалительные препараты способствуют регрессу интраретинальных полостей [8].
Основную опасность при ретиношизисе представляют его осложнения. Значительное снижение зрения при врожденных формах чаще всего обусловлено развитием регматогенной и/или тракционной отслойки сетчатки (до 20% случаев), гемофтальма (до 16%), а также прогрессирующим расслоением макулы [9–11]. Частота рецидивов заболевания после лечения может достигать 40% [12]. Осложнения служат основным показанием к хирургическому вмешательству, направленному на восстановление анатомических соотношений и зрительных функций [9, 10, 12].
До широкого внедрения витреоретинальной хирургии основным методом лечения отслойки сетчатки на фоне ретиношизиса считалась лазерная коагуляция [13]. В настоящее время ее применение ограничено периферическими формами без выраженной тракции ввиду высокого риска прогрессирования отслойки [6]. С развитием хирургической техники стали применяться методы склерального пломбирования, эписклерального баллонирования и витрэктомии. Выбор тактики остается сложной задачей и решается индивидуально. Склеральное пломбирование предпочтительно при наличии разрывов наружного слоя на крайней периферии, вдали от заднего полюса [14, 15]. Витрэктомия с удалением внутренней пограничной мембраны (ВПМ) является методом выбора при локализации процесса в заднем полюсе, наличии витреомакулярного тракционного синдрома или пролиферативной витреоретинопатии (ПВР) [16].
Клинический случай
Пациент Е., 46 лет. В ноябре 2025 г. был экстренно госпитализирован в офтальмологическое отделение ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М.Ф. Владимирского» с диагнозом: субтотальная отслойка сетчатки с захватом макулярной области, начальная катаракта левого глаза.
По словам пациента, в детстве офтальмологической патологии не выявлено, очковой/контактной коррекцией не пользовался. С сентября 2025 г. стал отмечать затуманивание перед левым глазом по утрам, которое самостоятельно проходило в течение дня. С октября 2025 г. симптом приобрел постоянный характер. При обращении к офтальмологу по месту жительства после проведения оптической когерентной томографии (ОКТ) и ультразвукового исследования (УЗИ) диагностирована субтотальная отслойка сетчатки левого глаза, в связи с чем пациента направили на хирургическое лечение. При сборе анамнеза установлено, что пациент в связи с профессиональной деятельностью неоднократно обращался к офтальмологу по поводу множественных непроникающих ранений глаз.
Проведено комплексное офтальмологическое обследование, включавшее:
- визометрию (таблица Сивцева);
- авторефрактометрию (Topcon СТ-800);
- биомикроскопию;
- офтальмоскопию;
- тонометрию с помощью тонометра (iCare);
- УЗИ;
- ОКТ.
При поступлении: максимально корригированная острота зрения (МКОЗ): OD (правый глаз) – 0,9, OS (левый глаз) – 0,09. Уровень внутриглазного давления (ВГД): OD – 20 мм рт. ст., OS – 21 мм рт. ст.
Данные биомикроскопии: на роговице обоих глаз единичные старые помутнения, частичное помутнение хрусталика в ядре и кортикальных слоях на левом глазу.
Результаты офтальмоскопии:
- OD: на периферии сетчатки в меридиане 6 часов определяется участок кистовидной дистрофии размером менее одного диаметра диска зрительного нерва;
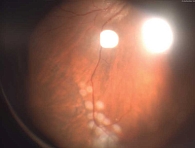
- OS: визуализируется пузыревидная отслойка сетчатки в нижненаружном отделе с захватом макулярной области, множественные линии самоотграничения в виде перераспределения пигмента, в верхнем отделе плоская отслойка сетчатки, в верхненаружном отделе на крайней периферии зона ретиношизиса, детали глазного дна не просматриваются за счет пузырей отслоенной сетчатки.
Данные ультразвукового В-сканирования левого глаза: отслойка сетчатки в нижненаружном отделе; плоская отслойка с расщеплением слоев сетчатки (ретиношизис) в верхнем отделе; единичные гиперэхогенные плавающие помутнения в витреальной полости.
На основании данных офтальмологического обследования принято решение о проведении сочетанного вмешательства – витреоретинальной хирургии с факоэмульсификацией катаракты (ФЭК) и имплантацией интраокулярной линзы (ИОЛ) (расчет передне-задней оси проводился по данным парного глаза).
Под общей анестезией пациенту выполнены ФЭК с имплантацией ИОЛ, тотальная витрэктомия через плоскую часть цилиарного тела с удалением ВПМ.
В ходе операции в верхнем отделе выявлена обширная зона ретиношизиса, занимающая верхненаружный квадрант, без видимых разрывов внутреннего слоя. В наружном отделе на крайней периферии обнаружен дистрофический очаг по типу решетки с клапанным разрывом.
Интраоперационное подтверждение наличия ретиношизиса потребовало корректировки плана операции. Через имеющийся разрыв в наружном отделе проведено дренирование густой вязкой субретинальной жидкости в максимальном объеме. Области дегенеративных изменений сетчатки отграничены с помощью эндолазеркоагуляции. В связи с обширной зоной шизиса и необходимостью длительной и стабильной тампонады для достижения анатомического прилегания сетчатки и зоны расщепления было принято решение завершить операцию тампонадой витреальной полости силиконовым маслом.
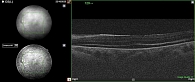
На первые сутки после операции МКОЗ левого глаза составила 0,2. Сетчатка прилежит во всех отделах, зона ретиношизиса и разрыв блокированы лазеркоагулятами. Офтальмогипертензия (ВГД OS – 28 мм рт. ст.) купирована с помощью инстилляций гипотензивных капель. Пациент выписан на вторые сутки под амбулаторное наблюдение с соответствующими рекомендациями (рис. 1 и 2).
Во время контрольных осмотров через четыре, шесть и 12 недель отмечалась стабильная картина: МКОЗ OS – 0,2, сетчатка прилежит, зона ретиношизиса не определяется, ВГД в пределах 21–25 мм рт. ст. на фоне инстилляций гипотензивных препаратов. На одном из осмотров пациент дополнительно сообщил о травме левого глаза веткой около полугода назад (за медицинской помощью не обращался). В связи с этим повторная госпитализация для удаления силикона была отложена (динамическое наблюдение).
В январе 2026 г. (через два месяца после первого этапа) при сохраняющемся прилегании сетчатки пациент госпитализирован для удаления силиконового масла. Данные перед операцией: Vis OS – 0,2 со сферой +6,75 D и цилиндром -1,25 D (коррекция – 0,3), ВГД OS – 27 мм рт. ст. (на фоне гипотензивной терапии). Силиконовое масло удалено из витреальной полости.
Первые сутки после второго этапа оперативного вмешательства: МКОЗ OS – 0,01 (снижение обусловлено наличием воздуха в витреальной полости).
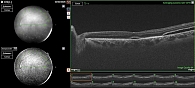
Контрольные осмотры через четыре и шесть недель: острота зрения повысилась до 0,3, сетчатка прилежит, зона ретиношизиса не визуализируется, разрывы отграничены стойкими хориоретинальными рубцами, ВГД – 20 мм рт. ст. (без гипотензивной терапии). По данным ОКТ макулярной области отмечается прилегание сетчатки с сохранением единичных мелких полостей субретинальной жидкости (рис. 3).
Обсуждение
В представленном случае имеет место сочетание нескольких патологических состояний: регматогенной отслойки сетчатки, периферического ретиношизиса, катаракты и офтальмогипертензии. Наличие коморбидной патологии требует индивидуального подхода и углубленного анализа причинно-следственных связей.
Диагностический поиск причины кистозного расслоения сетчатки первоначально был ориентирован на наследственную природу заболевания, поскольку сопутствующей патологии, способной индуцировать вторичный ретиношизис, не отмечалось. Однако у пациента наблюдался ряд признаков, нетипичных для Х-сцепленного ретиношизиса:
- локализация процесса в верхненаружном квадранте;
- отсутствие разрывов внутреннего слоя полости расщепления;
- одностороннее поражение глаза;
- манифестация патологии в позднем возрасте;
- отсутствие выраженных изменений витреомакулярного интерфейса;
- сохранность архитектоники макулярной области по данным ОКТ.
Наиболее простым и вместе с тем наиболее распространенным объяснением возникновения указанных патологических состояний могли бы стать возрастные инволюционные процессы. В таком случае катаракта, сенильный ретиношизис и офтальмогипертензия (как симптом первичной открытоугольной глаукомы) можно рассматривать как самостоятельные, независимо развивающиеся заболевания. Тем не менее нельзя было исключать наличия более сложных причинно-следственных связей между ними.
Представленный клинический случай демонстрирует сложность диагностики и выбора тактики ведения пациента с сочетанной патологией: регматогенной отслойкой сетчатки, обширным периферическим ретиношизисом, катарактой и послеоперационной офтальмогипертензией.
На начальном этапе диагностического поиска требовалось исключить наследственный Х-сцепленный ретиношизис. Однако на основании совокупности клинических признаков (одностороннее поражение, поздняя манифестация, локализация ретиношизиса в верхненаружном квадранте, отсутствие типичных макулярных изменений и разрывов внутреннего слоя) данный диагноз сочли маловероятным.
Ключевую роль в понимании этиологии сыграло уточнение анамнеза. Полученная уже после первого этапа лечения информация о перенесенной контузионной травме глаза позволила рассматривать ретиношизис как приобретенный (посттравматический). Вероятно, травма стала триггером, запустившим медленно прогрессирующий процесс расслоения сетчатки на периферии, который длительное время оставался асимптомным. Данное предположение подтверждается интраоперационными находками, характерными для длительно существующей отслойки, – демаркационными линиями и высокой вязкостью субретинальной жидкости.
Выбор тактики хирургического лечения определялся несколькими факторами. Наличие длительно существующей отслойки сетчатки с захватом макулы потребовало удаления ВПМ для декомпрессии сетчатки, устранения субстрата эпиретинальной пролиферации и профилактики ПВР [17]. Выбор в пользу силиконовой тампонады был обусловлен обширным характером ретиношизиса и высоким риском рецидива. Использование в данной ситуации газа было бы менее надежным из-за риска быстрой резорбции и недостаточного тампонирующего эффекта на обширную зону поражения. Силиконовое масло обеспечило необходимую длительную и стабильную поддержку сетчатки. Наличие катаракты предполагало ее одномоментное удаление, поскольку и витрэктомия, и последующая силиконовая тампонада неминуемо ускорили бы ее прогрессирование, что усложнило бы дальнейшее наблюдение за периферическими отделами сетчатки. Послеоперационная офтальмогипертензия стала ожидаемым осложнением силиконовой тампонады, частота которого, по данным литературы, достигает 56% [18]. В связи с этим пациенту назначили гипотензивную терапию на весь период нахождения силиконового масла в полости глаза. Нормализация ВГД после его удаления подтверждает вторичный характер офтальмогипертензии.
Таким образом, в данном случае три ключевых состояния (отслойка сетчатки, ретиношизис, катаракта) потребовали комплексного подхода. Выбранная тактика – витрэктомия с удалением ВПМ, эндолазеркоагуляцией и длительной силиконовой тампонадой, дополненная ФЭК, – позволила достичь главной цели – анатомического прилегания сетчатки. Это подчеркивает важность индивидуального предоперационного планирования с оценкой всех потенциальных рисков и тщательного послеоперационного мониторинга.
Заключение
Каждый случай сочетанной патологии (ретиношизис с отслойкой сетчатки) требует тщательного сбора анамнеза, анализа клинической картины, определяется формой, локализацией и распространенностью процесса. Для бессимптомных врожденных форм при стационарном течении предпочтительным является динамическое наблюдение в сочетании с консервативной терапией. Периферические формы с локальным прогрессированием служат показанием к проведению отграничительной лазеркоагуляции. В случаях осложненного течения ретиношизиса с локализацией процесса на крайней периферии методом выбора считается склеральное пломбирование и баллонирование с последующей лазерной коагуляцией. В случаях, когда изменения затрагивают задний полюс, оптимальным методом хирургического лечения является витрэктомия с удалением внутренней пограничной мембраны.
В нашем случае витрэктомия с тампонадой силиконовым маслом и последующим его удалением показала свою эффективность и безопасность в достижении стабильного анатомического прилегания сетчатки у пациента с регматогенной отслойкой на фоне обширного ретиношизиса и сопутствующей катарактой. С целью минимизации рисков рецидива отслойки на фоне ретиношизиса и контроля резорбции жидкости субретинальных полостей сохраняется необходимость динамического наблюдения у офтальмолога с проведением оптической когерентной томографии.
O.M. Andryukhina, PhD, E.N. Khomyakova, PhD, E.S. Zuevich
Moscow Regional Research and Clinical Institute
Contact person: Ekaterina S. Zuevich, zuekaterin@gmail.com
Retinoschisis is a degenerative change in the retina, the etiology of which can be either hereditary or acquired. The variety of clinical manifestations and the risk of complications as the disease progresses makes it difficult to choose patient management tactics. At the same time, achieving an anatomical fit of the retinal layers remains a key condition for the success of treatment. In the presented clinical case, the patient was hospitalized for surgical treatment of retinal detachment of the left eye. During the preoperative examination, long-term retinal detachment with macular seizure was revealed, and retinoschisis was suspected. An extensive area of retinoschisis was diagnosed intraoperatively, which led to correction of surgical treatment in favor of silicone tamponade. The detailed history and identification of the fact of contusion effects on the eye allowed us to establish the etiological prerequisites for the occurrence of combined pathology. Thus, careful collection of medical history and an individual approach at the stages of diagnosis, preoperative preparation and choice of treatment tactics are crucial for achieving a favorable anatomical and functional result in complicated retinoschisis.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.