Метастаз меланомы кожи в сосудистую оболочку глаза
- Аннотация
- Статья
- Ссылки
- English


Введение
Метастазы меланомы в сосудистую оболочку глаза (хориоидею) составляют примерно 2–3% всех внутриглазных метастазов [1–4]. Метастазы меланомы в орган зрения встречаются, как правило, у пациентов с диссеминированными метастазами в терминальных стадиях болезни. У 90% больных на момент обнаружения метастатического поражения имеются другие дистантные метастазы. Показано, что прижизненная диагностика случаев внутриглазных метастазов меланомы кожи чрезвычайно низка. При аутопсии умерших от меланомы кожи (при жизни не предъявляли глазных жалоб) у 33,3% из них выявлен метастаз в сосудистую оболочку глаза [5].
В литературе описаны единичные случаи метастазов в хориоидею меланомы кожи [6–9], меланомы слизистых оболочек (прямой кишки, пищевода и влагалища) [4, 10, 11] и казуистически редкие случаи метастазов увеальной меланомы в сосудистую оболочку контралатерального глаза [12]. Внутриглазные метастазы кожной меланомы и увеальной меланомы составляют 1,9–4,4% и 0,7–1,2% всех внутриглазных метастазов соответственно [4].
Интервал от момента диагностики первичной опухоли до появления метастаза в сосудистую оболочку глаза значительно варьируется и составляет от двух месяцев до 16 лет (в среднем три года) [2–4, 6–9]. Жизненный прогноз у пациентов с внутриглазными метастазами меланомы кожи неблагоприятный – от одного до девяти месяцев (в среднем семь месяцев) [2–4, 9, 10].
Метастаз в хориоидею необходимо дифференцировать прежде всего от первичной увеальной меланомы. Схожесть клинической картины метастазов в хориоидею и увеальных меланом, особенно при монокулярном солитарном новообразовании и в отсутствие у больного предшествующего онкологического анамнеза, а также высокая частота первично-множественных опухолей у больных увеальной меланомой (УМ) (2–15%) [13, 14]) обусловливают необходимость применения комплекса инструментальных методов исследования.
Морфологические методы исследования играют основную роль в диагностике природы новообразования, дифференцировании первичной опухоли и вторичного поражения. В офтальмоонкологии к хирургической биопсии при внутриглазной опухоли относится энуклеация. У пациентов с метастазами в сосудистую оболочку глаза неблагоприятный жизненный прогноз, а также высокий риск двустороннего поражения (до трети случаев). Энуклеация приводит к значительному ухудшению качества жизни таких пациентов. В связи с этим предпочтительно использование пункционных методов биопсии – тонкоигольной аспирационной биопсии. Однако из-за анатомических особенностей глаза, характера роста и локализации метастазов в хориоидею, риска осложнений, недостаточной эффективности данного метода применение тонкоигольной аспирационной биопсии также ограничено [15]. Не случайно возрастает роль неинвазивных методов исследования.
Материал и методы исследования
Обследованы три пациентки в возрасте 49, 53 и 67 лет с метастазами меланомы кожи в сосудистую оболочку глаза. Всем больным проведено комплексное обследование, включавшее изучение анамнеза жизни, стандартное офтальмологическое и общеклиническое обследование (осмотр пациента, рентгенография органов грудной клетки, ультразвуковое исследование (УЗИ) органов брюшной полости, консультация онколога), ультразвуковое дуплексное сканирование (GE Voluson 730 Pro (Германия)), флуоресцентную ангиографию на фундус-камере Carl Zeiss Jena (Германия), оптическую когерентную томографию на ретиноангиотомографе HRA+OCT (Heidelberg Engineering, Германия).
Результаты и их обсуждение
В Московский научно-исследовательский институт глазных болезней им. Гельмгольца обратились три пациентки с жалобами на снижение зрения на одном глазу, искажение предметов, пелену перед глазом. У двоих в анамнезе хирургическое лечение по поводу меланомы кожи (ягодицы и стопы). Интервал от момента диагностики меланомы кожи до появления глазных жалоб составил 7 и 45 месяцев соответственно. На момент офтальмологического обследования отсутствовали данные о наличии метастазов в другие органы. Третья пациентка без отягощенного онкологического анамнеза.
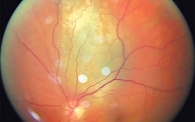
При офтальмоскопии во всех случаях выявлены новообразования сосудистой оболочки глаза: в двух – монокулярное поражение, у пациентки без отягощенного онкологического анамнеза – бинокулярное (в одном глазу – солитарная опухоль, в другом – многофокусное поражение (два очага)). Во всех случаях зарегистрировано постэкваториальное расположение опухоли с центральной локализацией на глазном дне. Клинически новообразования были представлены проминирующим очагом под сетчаткой округлой или овальной формы с нечеткими границами, неровной поверхностью и преобладанием стелющегося характера роста. В трех глазах цвет опухоли определяли как серо-зеленый, в одном – светло-желтый. На поверхности опухоли обнаружено перераспределение пигмента различной степени выраженности (рис. 1). У одной пациентки выявлена вторичная плоская отслойка сетчатки над опухолью. Офтальмоскопически ни в одном случае не обнаружены собственные сосуды опухоли.
Схожесть клинической картины с УМ обусловила необходимость определения характера опухоли с помощью дополнительных инструментальных методов исследования (УЗИ, флуоресцентная ангиография, оптическая когерентная томография). Выявление бинокулярного многофокусного поражения у пациентки без отягощенного онкологического анамнеза позволило предположить метастатическую природу внутриглазных новообразований. В связи с этим был проведен полный осмотр пациентки, в результате которого обнаружили меланому кожи ягодицы, подкожные метастазы шеи и груди, а также увеличение подмышечного лимфатического узла на стороне поражения.
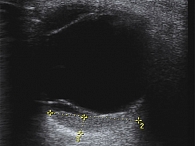
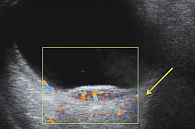
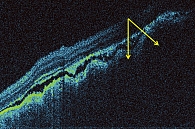
Дуплексное сканирование, включавшее двумерную серошкальную эхографию и допплеровские режимы, проведено всем пациенткам (четыре глаза). Проминенция (h) опухоли варьировалась от 2,0 до 3,5 мм, максимальный диаметр основания (d) – от 9,0 до 16,0 мм. Условный показатель соотношения h/d варьировался от 0,14 до 0,39. При обследовании в В-режиме в двух глазах форма опухоли была стелющаяся (в виде полоски) с эхографически неровной поверхностью (рис. 2), в других двух – куполообразная (чечевицеобразная) форма с ровной поверхностью. Эхографический признак экскавации хориоидеи, встречающийся в 70% случаев при УМ [16], не выявлен ни в одном случае. Акустическая плотность исследуемых образований, по данным денситометрических показателей в различных участках образования, определялась как неоднородная и в среднем составила 108,7 усл. ед. При исследовании больных в режиме цветового допплеровского картирования во всех случаях визуализировали признаки внутриопухолевого кровотока. Общим для исследуемых образований явилось равномерное распределение внутриопухолевых сосудов по всей толщине опухоли и ближе к верхушке с расположением цветовых картограмм потоков собственных сосудов опухоли преимущественно перпендикулярно поверхности опухоли (вертикальный ход сосудов) и параллельно друг другу (рис. 3).
Таким образом, основные ультразвуковые признаки характерны для метастазов в сосудистую оболочку глаза: низкий показатель h/d, преимущественно неправильная и стелющаяся форма опухолей с неровным контуром, отсутствие хориоидальной экскавации, относительно высокая акустическая плотность, а также особенности расположения цветовых картограмм потоков внутриопухолевых сосудов [16].
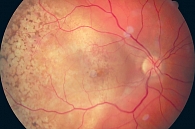
При проведении флуоресцентной ангиографии у данных пациенток зафиксировано отсутствие контрастирования собственных сосудов опухоли, а также гипо- и изофлуоресценция в зоне опухоли в ранние фазы ангиографии (преартериальная, артериальная и артериовенозная фазы) с постепенным нарастанием слабоконтрастной неравномерной гиперфлуоресценции с сохранением стойкой слабоконтрастной гиперфлуоресценции в позднюю фазу (через 40 минут от начала исследования) (рис. 4–6). У всех больных выявлена также мелкофокусная гиперфлуоресценция по типу pinpoint на поверхности и по периферии опухоли. Данные особенности ангиографической картины характерны для метастатического поражения хориоидеи [17].
Проведенная оптическая когерентная томография позволила выявить дополнительные изменения в сетчатке над опухолью, характерные для метастазов в хориоидею [18]: выпуклую деформацию сетчатки с неровным хориоидальным профилем в зоне локализации образования, диффузный отек и расслоение нейроэпителия над опухолью, наличие серозной отслойки нейроэпителия и отслоек ретинального пигментного эпителия над опухолью, а также наличие гиперрефлективных фокусов и суб- и интраретинальных депозитов (рис. 7).
Цитологическая верификация диагноза (тонкоигольная аспирационная биопсия) не была проведена у данных пациенток из-за высокого риска интра- и послеоперационных осложнений и технических сложностей при заборе биоптата, связанных с постэкваториальным расположением опухоли (задний полюс глаза) и недостаточной толщиной опухоли для эффективного забора клеток опухоли.
Таким образом, проведенное обследование, включавшее изучение анамнеза и данные комплексного неинвазивного инструментального исследования, позволило подтвердить во всех случаях метастаз меланомы кожи в сосудистую оболочку глаза. Все пациентки были направлены для дальнейшего обследования и лечения к онкологу.
Заключение
Применение комплекса клинико-инструментальных неинвазивных методов исследования, а также прицельное изучение анамнеза позволили подтвердить диагноз метастаза меланомы кожи в сосудистую оболочку глаза у трех пациенток. У пациентки без отягощенного онкологического анамнеза при офтальмологическом обследовании подтверждено метастатическое бинокулярное поражение. Проведенный дополнительный общий осмотр позволил одномоментно выявить первичную опухоль.
Ранняя диагностика внутриглазных метастазов дает возможность своевременно выбрать адекватный метод лечения, что влияет на качество и продолжительность жизни больных.
Ya.V. Parmon, S.V. Saakyan, A.G. Amiryan, Ye.B. Myakoshina
Helmholtz Moscow Research Institute of Eye Diseases
Contact person: Yanina Valentinovna Parmon, yanina.parmon@gmail.com
Here, we present three rare clinical cases of skin melanoma metastasis into choroid. There were examined three female patients aged 49, 53 and 67, respectively. Two patients were found to have monocular solitary choroidal metastasis 7 and 45 months after being diagnosed with skin melanoma on buttocks and foot, respectively. The third patient had no burdened oncologic anamnesis, who was found to have binocular multi-focal metastatic injury in the choroid. A thorough physical examination revealed skin melanoma in the buttocks with subcutaneous metastasis in the neck and chest. In all cases, metastases were confirmed by using clinical and instrumental examination methods including investigating anamnesis, standard ophthalmologic examination, ultrasound duplex scanning, fluorescent angiography and optical coherence tomography.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.