Ошибки диагностики и лечения аллергии у детей
- Аннотация
- Статья
- Ссылки






Профессор Е.П. Карпова начала доклад с современного определения аллергического ринита (АР). АР (раздел J30 по Международной классификации болезней 10-го пересмотра – МКБ10) – хроническое заболевание слизистой оболочки носа, в основе которого лежит IgE-опосредованное аллергическое воспаление, обусловленное воздействием различных аллергенов и проявляющееся комплексом симптомов в виде ринореи, заложенности носа, чихания и зуда в носовой полости. Аллергия – это не набор отдельных симптомов, а сложный системный процесс, в который вовлечены различные органы: легкие (бронхиальная астма), ЛОР-органы (АР, аллергический евстахиит), глаза (аллергический конъюнктивит), желудочно-кишечный тракт, астеновегетативный синдром, кожа (атопический дерматит, крапивница, отек Квинке). Прежде чем ставить диагноз, необходимо учитывать функциональное единство систем организма. Иммунопатологический ответ, проявляющийся как хроническое аллергическое воспаление, идентичен в верхних и нижних отделах дыхательных путей.
Аллергия в настоящее время является одним из самых распространенных заболеваний на планете, подчеркнула проф. Е.П. Карпова. По данным исследования Dreams, общая распространенность персистирующего аллергического ринита в Европе – 22,7% популяции.
В России лишь 18% пациентов направляются к специалисту в течение первого года после появления симптомов сезонного аллергического ринита (САР), в 30% случаев интервал между появлением симптомов и установлением диагноза составляет 2 года, в 43% – 3 года, а 10% пациентов страдают САР до верификации этиологии аллергии 4 и более лет.
При обследовании ребенка с симптомами аллергического ринита отоларинголог, аллерголог, педиатр, психоневролог видят разные заболевания у одного и того же пациента. Таким образом, к аллергическому риниту добавляются сопутствующие симптомы: аденоидит, нарушение сна, обструктивное апноэ во сне, сонливость днем, нарушение концентрации внимания, памяти, способности к обучению. По результатам исследования M. Modrzynski, E. Zawisza, аденоидные вегетации значительно чаще встречаются у детей с атопией (АР, бронхиальная астма, атопический дерматит), чем у детей без нее. У пациентов с АР часто встречаются острый средний отит и острый риносинусит.
АР повышает риск хронического риносинусита, приводит к затяжному течению респираторных инфекций у детей. У пациентов с АР, у которых наблюдается гипертрофия аденоидов, более высокий риск воспалений и инфекций нижних дыхательных путей.
У детей с АР появляются сопутствующие заболевания: хронический риносинусит (частота > 75%), секреторный отит (встречается у 50% пациентов, подвергающихся оперативному лечению), аденоидные вегетации (у больных АР в 6-летнем возрасте – в 90% случаев). Также аномалия прикуса зубов встречается в 4 раза чаще у пациентов с нарушением носового дыхания (при дыхании через рот).
Таким образом, подчеркнула Елена Петровна, я призываю обращать внимание на аллергические причины ринита в следующих случаях: инфекции дыхательных путей, гипертрофия аденоидов, хронический риносинусит, назальные полипы.
Хочу отметить, продолжила проф. Е.П. Карпова, что не рекомендуется применять при лечении данных заболеваний антигистаминные препараты I поколения в связи с седативным эффектом, негативным влиянием на когнитивные функции, астму и другие сопутствующие заболевания. Не следует назначать и системные глюкокортикостероиды (в/м, пролонгированные).
Лечить АР необходимо в соответствии с международными стандартами. Одной из наиболее авторитетных международных организаций, занимающихся их подготовкой, признана созданная под эгидой ВОЗ рабочая группа по изучению АР и его влияния на астму – ARIA (Allergic Rhinitis and its Impact on Asthma). Одним из направлений деятельности ARIA является разработка и распространение руководств по терапии данных состояний. Национальные рекомендации по лечению данного заболевания основаны на руководстве ARIA 2008, которое должно помочь педиатрам и другим специалистам. В документе прописаны основные принципы лечения АР: патогенетический подход, комплексность, этапность в проведении лечения, предупреждение возникновения АР. При лечении пациентов с диагнозом АР нужно устранить контакт с аллергеном, применять фармакотерапию, специфическую иммунотерапию, а также проводить образовательные программы для пациентов и родителей.
Далее докладчик остановился на принципах фармакологической терапии, которые прописаны в документе ARIA 2008. При лечении АР и других сопутствующих заболеваний рекомендуется применение антигистаминных препаратов II поколения (внутрь, местно), топических антигистаминов (конъюнктивит, ринит) и топических кромонов, эффект которых считается незначительным, но в то же время высокобезопасным. Согласно рекомендациям, можно назначать антагонисты лейкотриеновых рецепторов (только при сезонном АР с 6 лет), ипратропиум интраназально при выраженной ринорее, деконгестанты (коротким курсом при назальной обструкции). Самым эффективным средством лечения аллергического ринита считаются интраназальные глюкокортикостероиды (ИНГКС).
Однако, сообщила Елена Петровна, в России существует стереотип не применять при поллинозе эти препараты или назначать в минимальной дозировке, опасаясь развития побочных эффектов, зачастую считая оперативное вмешательство менее рискованным для пациента, чем применение ИНГКС.
Тем не менее в настоящий момент ИНГКС являются единственным эффективным методом лечения, способным замедлять рост полипов и удлинять периоды ремиссии при полипозном риносинусите. Эти препараты обладают выраженным и быстро проявляющимся противовоспалительным действием и влияют практически на все звенья патогенеза болезни. Кроме того, лечение ИНГКС перед операцией уменьшает размер полипов, снижает отек и кровоточивость тканей, позволяет выполнить вмешательство с минимальной травмой, сохраняя анатомические структуры и здоровую слизистую оболочку. У ИНГКС высокая местная активность, действие продолжается 24 часа при приеме 1 раз в сутки, при этом минимальная частота местных побочных эффектов и отсутствие системных (влияние на рост детей и гипоталамус–гипофизарно–надпочечниковую систему).
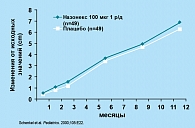
Среди ИНГКС проф. Е.П. Карпова особо отметила препарат Назонекс®, обладающий наилучшим профилем безопасности в группе ИНГКС. Он обладает минимальной биодоступностью, не влияет на гипоталамо–гипофизарно–надпочечниковую систему, не нарушает рост ребенка и не вызывает атрофию или метаплазию слизистой оболочки носа. Кроме того, Назонекс® имеет высокую конечную вязкость, в результате чего может длительно удерживаться в слизистой оболочке полости носа и носоглотки, обеспечивая высокую концентрацию препарата в патологическом очаге. Терапия Назонексом в течение 12 месяцев не оказывает влияния на рост детей (рисунок 1). В исследовании, проведенном Sсhering Corporation, в течение года оценивался уровень кортизола плазмы с использованием теста стимуляции козинтропином у детей 6-11 лет с круглогодичным ринитом. При лечении Назонексом не было отмечено признаков подавления функции гипоталамо–гипофизарно–надпочечниковой системы, что свидетельствует о высокой безопасности данного препарата у детей (рисунок 2). Данные другого исследования (Minshall и соавт.) показали, что длительное применение препарата не вызывает развитие атрофии слизистой. Также было отмечено, что Назонекс® эффективно и быстро уменьшает заложенность носа при сезонном аллергическом рините.
По данным исследования M. Berlucchi и соавт., у детей с аденоидными вегетациями произошло выраженное уменьшение размеров глоточной миндалины через 40 дней терапии Назонексом. При лечении препаратом у пациентов с АР глоточные миндалины сократились на 84% через 8 недель.
Все вышеперечисленные важные моменты делают Назонекс® незаменимым в практике детского отоларинголога, особенно в свете современных рекомендаций (ARIA 2008), ограничивающих применение ИНГКС с высокой биодоступностью (будесонида, беклометазона) у детей.
После этого проф. Е.П. Карпова затронула тему сосудосуживающих препаратов, применять которые следует крайне аккуратно, только по показаниям врача. Стоит учитывать, что топические деконгестанты вызывают побочные эффекты: сухость, раздражение слизистой оболочки носоглотки, жжение, чихание, гиперсекрецию, заложенность носа, сердцебиение, тахикардию, аритмию, повышение артериального давления, головную боль, возбуждение, тревогу, бессонницу, депрессию, рвоту и нарушение зрения. Длительное применение данных препаратов может приводить к развитию медикаментозного ринита, сообщила профессор.
Еще один важный момент – распространенные ошибки при лечении больных с АР, подчеркнула проф. Е.П. Карпова. При данном диагнозе категорически запрещается использовать «самодельные» капли. Если существует альтернатива, необходимо избежать хирургического лечения при АР, отите, аденотомии. Не стоит тратить время, назначая пациенту консультации у разных специалистов, диагноз должен быть поставлен на ранней стадии заболевания. Необоснованное назначение антибактериальных препаратов, длительное назначение сосудосуживающих препаратов лишь усугубляют течение болезни. Иммунокоррекция и фитотерапия не являются эффективными методами лечения АР и других сопутствующих заболеваний. Не следует назначать АГ I поколения больным бронхиальной астмой.
Подводя итоги, проф. Е.П. Карпова добавила, что АР часто ассоциируется с риносинуситом и аденоидными вегетациями (гипертрофия, аденоидит). Наиболее эффективна комбинированная терапия ИНГКС + антигистаминный препарат – стартовая терапия при тяжелом и среднетяжелом АР (синдром назальной обструкции). Среди ИНГКС высокой местной эффективностью при АР, в том числе ассоциированным с аденоидными вегетациями, а также риносинуситом, обладает Назонекс®. Высокий уровень безопасности препарата обусловлен самой низкой системной биодоступностью в группе ИНГКС (< 0,01%). Кроме того, частота побочных эффектов сопоставима с плацебо.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.