Особенности лечения сахарного диабета 2 типа на фоне метаболического синдрома
- Аннотация
- Статья
- Ссылки
Метаболический синдром (МС) – это сочетание различных метаболических нарушений, являющихся факторами риска раннего развития атеросклероза и его сердечно-сосудистых осложнений. Основными симптомами и проявлениями метаболического синдрома являются:
- абдоминально-висцеральное ожирение;
- инсулинорезистентность (ИР) и гиперинсулинемия (ГИ);
- дислипидемия;
- нарушение толерантности к глюкозе или сахарный диабет 2 типа;
- ранний атеросклероз, ИБС;
- гиперурикемия и подагра;
- микроальбуминурия;
- гиперандрогения и др.
В последние годы многие исследователи предлагают расширить рамки метаболического синдрома, включив в него стеатоз печени и синдром апноэ во сне. Клиническая значимость нарушений, объединенных понятием метаболического синдрома, заключается в том, что их сочетание в значительной степени ускоряет развитие и прогрессирование атеросклеротических сосудистых заболеваний, которые, по оценкам ВОЗ, занимают первое место среди причин смертности населения индустриально развитых стран. При развившемся сахарном диабете 2 типа риск возникновения сердечно-сосудистых осложнений в 3–4 раза выше, чем без него.
Абдоминальное ожирение является важнейшим диагностическим критерием МС, а инсулинорезистентность и гиперинсулинемия – ключевым связующим звеном всех его компонентов. Механизмы развития ИР гетерогенны, но определяющую роль играет генетическая предрасположенность, закрепленная в ходе эволюции человека как биологического вида. Генетическая предрасположенность к инсулинорезистентности проявляется под воздействием факторов внешней среды: высококалорийного питания с избыточным потреблением жиров и низкой физической активности. Развивающаяся вследствие длительной ИР компенсаторная гиперинсулинемия приводит к деградации бета-клеток поджелудочной железы, снижению объема инсулинового ответа и дальнейшему ухудшению обмена углеводов. В печени в условиях ИР и ГИ усиливается синтез триглицеридов, возрастает секреция липопротеидов очень низкой плотности и апопротеида В, снижается уровень ХС ЛПВП, особенно кардиопротекторной фракции.
Краеугольным камнем в лечении метаболического синдрома являются мероприятия, направленные на снижение веса. При наличии сахарного диабета 2 типа очень сложной задачей является подбор сахароснижающей терапии, так как препараты основных групп имеют побочные эффекты в виде гипогликемических состояний и увеличения веса тела, что повышает риск сердечно-сосудистых осложнений. В этой ситуации могут помочь препараты нового класса – миметики и аналоги инкретинов.
Их действие направлено на восстановление физиологической регуляции уровня глюкозы, замедление скорости эвакуации пищи, снижение аппетита – при этом уменьшается масса тела, что потенцирует снижение риска развития макрососудистых осложнений. Учитывая актуальность проблемы, было принято решение оценить влияние миметика ГПП-1 эксенатида под торговым названием Баета на снижение веса у больных сахарным диабетом 2 типа на фоне метаболического синдрома. Цель исследования: оценить динамику веса у больных сахарным диабетом 2 типа при лечении миметиком ГПП-1 эксенатидом в сравнении со стандартной терапией препаратами сульфонилмочевины и метформином.
Материалы и методы
Исследование проводилось на базе эндокринологического отделения МУЗ «Городская поликлиника № 7» города Воронежа. Обследованы 14 больных с метаболическим синдромом (абдоминальное ожирение, сахарный диабет 2 типа, артериальная гипертензия, дислипидемия) в возрасте от 35 до 50 лет, получающих эксенатид. Стаж диабета не превышал 5 лет. В группу сравнения включены 14 человек с тем же диагнозом, получающих препараты сульфонилмочевины и метформин.
Всем больным проводилось общеклиническое обследование: общий анализ крови, общий анализ мочи, биохимический анализ крови. Содержание глюкозы крови определяли в капиллярной плазме глюкозооксидазным методом. Всем пациентам определялся уровень HbA1c до и после лечения. Учитывались возраст, пол, вес, окружность талии, стаж сахарного диабета, АД. В школе сахарного диабета все пациенты прошли обучение методам самоконтроля, изменения стереотипов питания, увеличения физической активности. Лечение проводилось в течение 6 месяцев.
Баета вводилась подкожно 2 раза в день, сначала по 5 мкг в течение месяца, далее по 10 мкг дважды в день в течение 5 месяцев. Пациенты контрольной группы получали глибенкламид и метформин. По поводу артериальной гипертензии все пациенты получали соответствующее лечение (ИАПФ и индапамид). В исследование не включали пациентов в состоянии декомпенсации, с почечной недостаточностью, хроническим панкреатитом в анамнезе, гастропарезом.
Результаты и их обсуждение
В ходе исследования отмечена выраженная положительная динамика в гликемическом контроле. Все пациенты переносили лечение эксенатидом удовлетворительно. У всех пациентов было отмечено снижение аппетита. Из побочных явлений отмечены тошнота (100%), диарея (55%). Эти симптомы были средней степени выраженности и уменьшались после первого месяца терапии. Одна пациентка через 3 месяца отказалась от лечения Баетой из-за тошноты и диареи, хотя похудела на 10 кг. Клинически значимых изменений в лабораторных показателях отмечено не было. Легкие гипогликемии наблюдались у 2 пациентов.
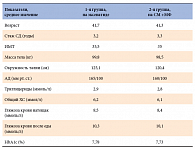
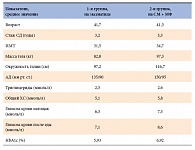
Клинико-лабораторная диагностика обследованных пациентов представлена в таблице 1. Все пациенты имели сахарный диабет 2 типа средней тяжести. Давность диабета составила от 1,5 до 5 лет. Распределение по полу в группах было следующим: 12 женщин и 2 мужчин. ИМТ составил от 35 до 40 кг/м2, все имели умеренную артериальную гипертензию, повышение ТГ и общего ХС. Пациенты контрольной группы получали глибенкламид в средней дозе 5 мг, метформин в дозе 1500 мг. Через 6 месяцев все пациенты были повторно обследованы. Данные представлены в таблице 2.
У больных, получающих эксенатид, произошло снижение веса в среднем на 17 кг, максимальное снижение веса у 1-й пациентки –на 27 кг, минимальное – на 7 кг. Параллельно со снижением веса значительно снизилось артериальное давление у всех пациентов 1-й группы. Окружность талии как косвенный показатель абдоминального ожирения уменьшилась в среднем на 28 см. Во 2-й группе вес практически не изменился у 5 пациентов, увеличился у 6 в среднем на 1,5 кг, уменьшился у 3 пациентов на 3 кг. С улучшением гликемического контроля снизились артериальное давление, уровень ТГ и общего ХС, но в меньшей степени по сравнению с 1-й группой.
Выводы
- Терапия эксенатидом достоверно приводит к улучшению гликемического контроля и снижению веса практически у всех пациентов с сахарным диабетом 2 типа и метаболическим синдромом.
- На фоне терапии эксенатидом происходит снижение общего ХС, триглицеридов и АД.
- Значительное снижение веса является неоспоримым преимуществом терапии эксенатидом по сравнению со стандартным лечением сахарного диабета 2 типа с МС.
Влияя на главное звено в патогенезе метаболического синдрома – абдоминальное ожирение, – можно добиться значительного снижения артериального давления, нормализации углеводного обмена и улучшения показателей липидного обмена.
Уважаемый посетитель uMEDp!
Уведомляем Вас о том, что здесь содержится информация, предназначенная исключительно для специалистов здравоохранения.
Если Вы не являетесь специалистом здравоохранения, администрация не несет ответственности за возможные отрицательные последствия, возникшие в результате самостоятельного использования Вами информации с портала без предварительной консультации с врачом.
Нажимая на кнопку «Войти», Вы подтверждаете, что являетесь врачом или студентом медицинского вуза.