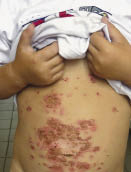
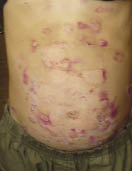
Клинические проявления АД при младенческой форме (экссудативно-катаральный диатез) выражены гиперемией, отечностью, микровезикулезными высыпаниями, экссудацией, корками, трещинами и шелушением, которые, как правило, локализуются на лице, поверхности верхних и нижних конечностей, локтевых и подколенных ямках, запястьях, туловище, ягодицах и сопровождаются сильным зудом. Патологические изменения затрагивают в основном эпидермис, имеются признаки смешанного или красного дермографизма. Начальная стадия, проявляющаяся гиперемией и отечностью щек, легким шелушением, преходящей эритемой кожи щек и ягодиц, при условии своевременно начатого лечения является обратимой, в противном случае заболевание переходит в следующую стадию – выраженных изменений (период обострения), которая делится на острую фазу, проявляющуюся эритемой, папулами, переходящими в везикулы, образованием эрозий, корок и шелушением, и хроническую фазу, при которой папулы сменяются шелушащейся поверхностью кожи, экскориацией и лихенификацией.
У таких пациентов очень тяжело протекают вирусные и бактериальные инфекции, которые часто сопровождаются генерализацией процесса, а также дерматофитии, которые развиваются с выраженным отеком, инфильтрацией и часто резистентны к терапии. Но чаще течение АД осложняется присоединением микробной или микотической инфекции, что изменяет типичную картину заболевания. По данным ряда авторов, микрофлора у больных АД заметно отличается от микрофлоры у здоровых лиц соответствующих возрастных групп [2]. Так, у больных АД отмечается повышенная колонизация кожи St. aureus, Pityrosporum orbiculare, Candida [2]. Снижение резистентности к инфекционным агентам у этих больных в большей мере связано с иммунологическими нарушениями, которые проявляются в снижении хемотаксиса нейтрофилов и моноцитов на фоне повышенной продукции гистамина [2, 3]. Инфекционные поражения кожи у больных атопическим дерматитом проявляются в виде пиодермий, которые вызывают альфа- и гамма-гемолитические стрептококки, золотистый стафилококк, грибковая инфекция, возбудителями ее в большинстве случаев являются Candida albicans и дрожжеподобные грибы Рityrosporum orbiculare [1, 3].
Появление комбинированных препаратов, содержащих глюкокортикостероиды (ГКС), позволило решить ряд проблем в лечении таких пациентов. При бактериальных поражениях кожи на фоне хронической экземы используются ГКС-содержащие антибиотики, однако их применение может спровоцировать бурный рост сапрофитной кандидозной флоры, что, естественно, осложняет течение заболевания. То же самое наблюдается при лечении микозов на фоне аллергических заболеваний ГКС-содержащими антимикотиками, в этом случае процесс может осложняться присоединением бактериальной флоры. Наиболее эффективны в качестве местной терапии комбинированные препараты, в состав которых помимо ГКС входят антибактериальные и антимикотические средства, что позволяет воздействовать одновременно на все звенья патологического процесса [4]. Одним из представителей комбинированных ГКС-содержащих препаратов, в состав которых входит антибиотик и антимикотик, является Пимафукорт. Он представляет собой комбинацию из 1% гидрокортизона, 1% натамицина и 0,35% неомицина на кремовой или мазевой основе. Входящий в состав препарата глюкокортикостероид гидрокортизон обладает местным противовоспалительным, противозудным действием и показан при наличии местных воспалительных явлений и зуде.
Неомицин – антибиотик широкого спектра действия, активный в отношении грамположительных и грамотрицательных микроорганизмов, что обеспечивает высокую эффективность препарата при местном применении для лечения первичных и вторичных инфекций кожи. Антимикотик натамицин является синтетическим средством широкого спектра действия, влияющим на стеролы мембраны грибковой клетки, показан для местного применения при лечении микозов, вызванных грибами Candida albicans, Trichophyton rubrum и др. На сегодняшний день Пимафукорт – единственный препарат тройного действия, который может применяться у детей до двух лет. Под нашим наблюдением находилось 48 детей в возрасте от 6 месяцев до 5 лет с диагнозом «атопический дерматит, осложненный вторичной инфекцией». Проведенное лабораторное исследование показало, что у 56% пациентов в очагах поражения присутствовали как Candida alb., так и St. aureus в высоких концентрациях, у 26% – Candida alb. и Protea inconstans, у 13% – St. aureus и St. epiderm., у 5% – St. epiderm., Pantoea agglomerans, St. saproth.Всем пациентам местно назначался крем Пимафукорт на 7–10 дней 2 раза в день, после исчезновения острых проявлений пациентам назначался Локоид 1 раз в день утром и Локобейз Рипеа на ночь до полного исчезновения проявлений. В дальнейшем в качестве средства для ухода использовался Локобейз Рипеа.